2014
4
Autores:
Dr. José M. López Moreno.
Instituciones:
Presidente CONACEM.
Tipo de documento:
EditorialCERTIFICACIÓN Y RECERTIFICACIÓN DE ESPECIALISTAS EN OBSTETRICIA Y GINECOLOGÍA. UNA MIRADA DESDE CONACEM*
Contenido del documento:
¿Qué define a una especialidad y a un especialista médico?
Especialidad es un campo del saber médico que comprende armónicamente el conocimiento, las patologías y sus respectivos tratamientos. Especialista es aquel médico que domina el conocimiento, diagnóstico y tratamiento de las enfermedades de una disciplina reconocida como especialidad. En esta definición el vocablo “domina” marca el sentido de lo que es un especialista, concepto que repite el Decreto Afecto Nº8 publicado el 01/07/2013 en su Artículo 1°b. La condición de especialista se abre también al campo de la investigación, docencia y divulgación científica.
¿Qué tipos de especialidades se reconocen?
Existen dos tipos de especialidades: a) Primarias, a cuya formación se puede acceder desde el inicio de la vida profesional, con el único requisito de ser médico cirujano. CONACEM certifica 26 especialidades primarias, entre ellas Obstetricia y Ginecología. b) Derivadas que requieren de la certificación previa como especialista en la disciplina primaria de la cual se originan. CONACEM reconoce 31 especialidades derivadas, de las cuales dos tienen a Obstetricia y Ginecología como la especialidad primaria: Ginecología Oncológica y Medicina Materno Fetal.
El Decreto Afecto Nº8, que entrará en vigencia el 01/01/2015, lista 52 especialidades médicas (Artículo 2), y aunque diferencia la existencia de especialidades primarias y derivadas (Artículo 1b) no las individualiza en su condición; además, encarga al MINSAL elaborar las normas técnicas operativas de cada especialidad (Artículo 2) y crea las normas para incorporar nuevas especialidades (Artículo 13). Una categoría especial es la Mención, que no constituye una especialidad, pero sí reconoce y avala la dedicación y capacitación en un área de una especialidad.
¿Cuáles son las vнas para certificarse como especialista en CONACEM?
Existen 3 opciones: 1) Haber aprobado un Programa Universitario de formación acreditado por ASOFAMECH anteriormente, o APICE actualmente. 2) Por Formación en el extranjero. Esta vía requiere que el Comité de la especialidad correspondiente haga un análisis de homologación entre el programa cursado en el extranjero, y los aprobados y vigentes en Chile. Si hay concordancia el candidato deberá someterse a un examen teórico y, de ser este aprobado, a uno práctico. 3) Por Adiestramiento en Práctica. Como requisito general el postulante debe haber trabajado en la especialidad por mínimo 5 años, en jornada de al menos 22 horas semanales, y con ligazón legal en centros de complejidad acorde con la disciplina, los cuales deben contar al menos con dos especialistas certificados que avalen el aprendizaje del candidato. Cada especialidad tiene requisitos adicionales específicos. Los candidatos deben rendir ante CONACEM un examen teórico y, una vez aprobado éste, otro práctico.
Para definir o incorporar una especialidad o subespecialidad CONACEM lo hace a requerimiento de algunos de sus socios (Academia de Medicina de Chile, Sociedades Científicas, ASOFAMECH, Colegio Médico de Chile A.G.) o de los miembros del Directorio. Los requisitos básicos para iniciar ese estudio son: a) que exista legalmente una sociedad científica activa dedicada al área en análisis; b) que exista un programa universitario de formación acreditado en esa disciplina; c) que se cuente con una masa crítica mínima de 20 médicos ejerciendo la especialidad; d) que la disciplina a reconocer sea concordante con la tradición y los valores de la medicina chilena.
¿Cuál es la situación legal del reconocimiento de especialistas?
Hasta 1984 el reconocimiento lo hacían las universidades con programas acreditados de formación. En 1984 CONACEM inicia la certificación de especialistas. En Febrero del 2004 se dictó la ley 19.937 de Autoridad Sanitaria que establece un sistema de certificación de especialistas y encomienda a los Ministerios de Salud y Educación confeccionar un reglamento para el hecho de determinar las entidades examinadoras y las condiciones para que ellas sean autorizadas. El 6 noviembre 2008 se dicta el Decreto Supremo N° 57 que responde a esa ordenanza y define 24 especialidades médicas y 18 subespecialidades, fija los requisitos y procedimientos, señala las modalidades para otorgar la certificación, y define la vigencia de la certificación por un período entre 5 y 10 años. Además, crea un registro público de prestadores individuales. En atención a que el proceso organizativo sufría retraso un nuevo Decreto Supremo, dictado el 2010, prorrogó hasta el año 2012 ciertos aspectos transitorios del Decreto Supremo N°57 y que tenían relación con las entidades certificadoras, las que podrían registrarse e iniciar sus actividades en ese tiempo de prórroga. Además, reconocía que las certificaciones vigentes a esa fecha (2008) serían válidas por un plazo de 7 años. En esta prórroga incluía las certificaciones como especialistas otorgadas por las universidades y por CONACEM, los reconocimientos de desempeño en práctica de la especialidad y los médicos listados en los convenios de especialidad con FONASA. Posteriormente, el 27/06/2013 la Contraloría General de la República tomó razón del Decreto Nº8 sobre “Reglamento de certificaciуn de las especialidades de los prestadores individuales de salud y de las entidades que los otorgan”. Este reglamento señala un listado de 52 especialidades, define que corresponde al MINSAL dictar las normas técnicas operativas que permitan uniformar y homologar los mecanismos y procedimientos que deberán dar a conocer y exigir las entidades certificadoras autorizadas, describe el modo como el MINSAL verificará el cumplimiento de los requisitos para incorporar nuevas especialidades, y la validez temporal de las certificaciones (ver más adelante). Este reglamento entrará en vigencia el 01/01/2015, y a partir de su publicación en el Diario Oficial se deroga el decreto Supremo Nº57 del 14/02/2007.
El 11/02/2014 el Ministerio de Salud reconoce legalmente a CONACEM como la única entidad certificadora de prestadores individuales de 24 especialidades médicas, las que serían ampliadas en un futuro cercano hasta llegar al total de ellas. Obstetricia y Ginecología integra ya el listado inicial.
¿Qué es certificar y recertificar?
Según la Real Academia de la Lengua Española certificar es asegurar, afirmar y dar por cierto algo, en este caso la calidad de especialista. También es hacer constar por escrito una realidad de hecho por quien tenga fe pública o atribución para ello. No se aparta de esta definición la que hace el Decreto Supremo N°57, que señala que es un “proceso en virtud del cual se reconoce que un prestador individual domina un cuerpo de conocimientos y/o experiencias relevantes en un determinado ámbito del trabajo asistencial, para el otorgamiento del correspondiente certificado”. Recertificar es refrendar la certificación de modo que las constataciones hechas inicialmente mantengan valor y actualidad.
La recertificación requiere de una certificación previa y por lo tanto aquellos médicos incluidos en categorías reconocidas por la ley (constancia de desempeño de la especialidad, convenio con FONASA), deben, como primera instancia, certificarse.
Esta definición de especialista, corre el riesgo potencial de ser banalizada. Minimizar o alivianar lo que es un verdadero especialista, muchas veces por la urgencia de la contingencia, implica un menoscabo a la medicina porque: a) Rompe con la fe pública en los organismos de la sociedad encargados de certificar que lo que se dice es verdadero. b) Soluciona parcialmente los problemas que se pretenden abordar. c) Disminuye la esperada eficacia y eficiencia del especialista. d) Aumenta los costos en tiempo y dinero. f) Genera inequidad para con los médicos que tienen la calidad de especialistas respecto de aquellos que no la cumplen.
La definición laxa de lo que es una especialidad o subespecialidad tiene el riesgo de la fragmentación exagerada del cuerpo de conocimientos de la especialidad. La mayor tendencia a que ello ocurra sucede cuando se desarrollan actividades médicas centradas en una tecnología de compleja operatividad.
¿Qué vigencia tienen las certificaciones?
Las universidades, cuando otorgaban el título de especialista, lo consideraron vitalicio. Para CONACEM las certificaciones previas a 2008 eran también permanentes; después, en atención a la nueva legislación se extendieron por 10 años en primera instancia, para que las renovaciones lo fueran por 7 años. A partir de agosto de 2008 y hasta diciembre de 2013 CONACEM ha certificado 161 especialistas en Obstetricia y Ginecología, con vigencia de 10 años.
En el período comprendido entre la publicación en el Diario Oficial del Decreto Afecto Nº8 y su entrada en vigencia (01/01/2015) las entidades certificadoras pueden constituirse, registrarse e iniciar sus procedimientos de certificación. Los artículos transitorios del Decreto Supremo Nº57 anterior se mantienen. Así, se reconocerán como certificados los profesionales que entre el 01/01/2013 y 31/12/2014 se encuentren en alguna de las siguientes situaciones: a) Que obtengan el título de especialista por una universidad del estado o reconocida por este y cuya vigencia será de 10 años a contar de la obtención del título (Artículo Transitorio 1). b) Que hayan sido certificados por CONACEM y se encuentren desempeñando actividades propias de la especialidad a la fecha de la publicación de este Reglamento, la vigencia será de 7 años desde la obtención del título (Artículo Transitorio 2). c) Los que detenten constancia de desempeño en la especialidad en establecimientos del SNSS, de la Defensa Nacional, Carabineros de Chile o de su Dirección de Previsión o en el Servicio Médico Legal, por un período no menor a 5 años. La certificación será reconocida por 7 años desde el momento de su otorgamiento (Artículo Transitorio 3). Los reconocimientos de certificación de especialidades otorgados según el Decreto Nº57 del 2007 del MINSAL, mantendrán su vigencia por el mismo plazo en que fueron otorgados. Los profesionales con certificación de especialidad por tener un título o grado Académico en esa especialidad, otorgado por una Universidad del Estado, o reconocido por este, la vigencia del reconocimiento expirará el 06/11/2018.
¿Qué razones avalan la recertificación?
Son variadas: a) Complejidad creciente de los conocimientos, tecnologías, destrezas, y fuentes de información, con emergencia de nuevos campos del saber y del actuar médico, que deben acotarse. b) Rápida obsolescencia del conocimiento médico y de sus paradigmas. c) Divulgación amplia e instantánea de los avances mundiales en medicina. d) Demanda de los usuarios por contar con medicina del más alto nivel y efectividad. e) Necesidad de asegurar la calidad de las prestaciones médicas por parte de las instituciones prestadoras de salud, y de los propios médicos. f) Creciente judicialización de las acciones médicas que requiere clarificar responsabilidades y responder al concepto jurídico de “temeridad o no temeridad mйdica”. g) Cumplir con la Ley N° 19.966 del Régimen General de Garantías en Salud, referentes al acceso, calidad y oportunidad de las acciones médicas.
¿Qué ha sucedido con la Obstetricia y Ginecología mirada desde CONACEM?
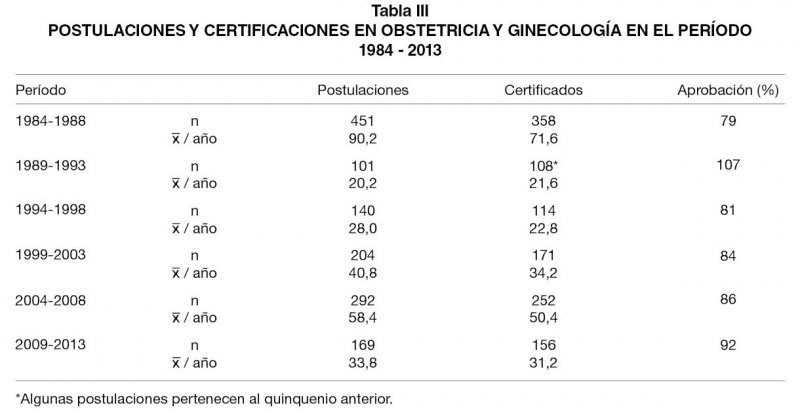
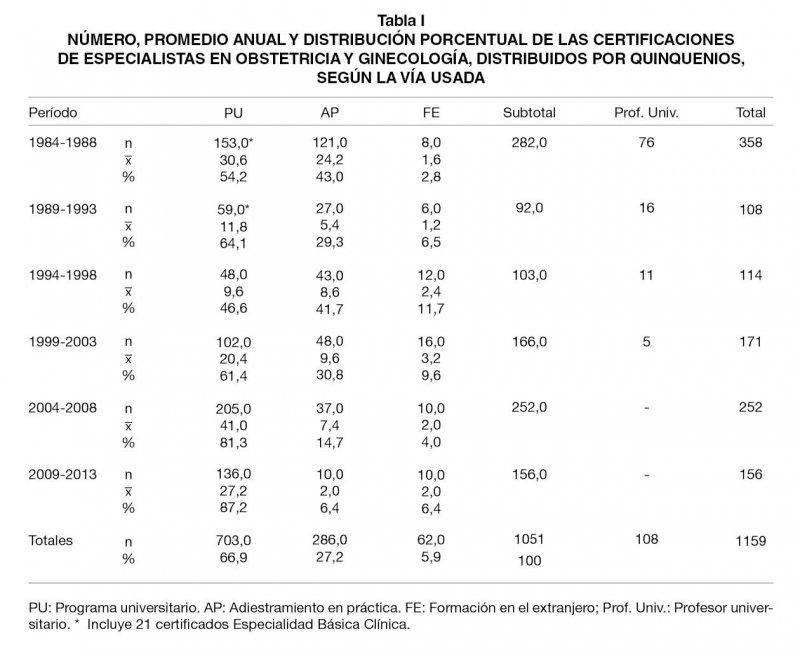
El proceso de certificación en Obstetricia y Ginecología se inició en 1984 y desde entonces un total de 1357 médicos han solicitado certificación de la especialidad, lográndola 1159 postulantes (85%). Inicialmente, se reconoció como especialistas a los Profesores Universitarios de la disciplina (108 en total), modalidad que fue eliminada el 2004. El 91% de los médicos que la utilizó lo hizo antes de 2001. El universo restante de 1051 especialistas corresponde a Programas Universitarios acreditados (67%), Adiestramiento en Práctica (27%), y el restante 6% a formación en el extranjero. Sin embargo, en los últimos 4 años el uso de la vía de Adiestramiento en Práctica ha sido marcadamente decreciente, hasta llegar a constituir en los cuatro últimos años un 6% del total (Tabla I). El desglose quinquenal de las diferentes vías se presenta en esa Tabla. El primer quinquenio se aleja de la tónica general dado que corresponde al inicio del proceso de certificación y que incluye a los Profesores Universitarios.
A la fecha, están acreditados 9 programas de formación, de 3 años de duración. El cupo global de alumnos del conjunto es de 49 vacantes por año. Del total de 9 programas, 5 se desarrollan en Santiago, y el resto en provincias (Concepción, Temuco, Valdivia y Valparaíso). La distribución geográfica de los alumnos señala que 68% de ellos son de Santiago y el resto de provincias. A partir de 1991, el promedio quinquenal de postulaciones y certificaciones ha aumentado llegando a duplicarse.
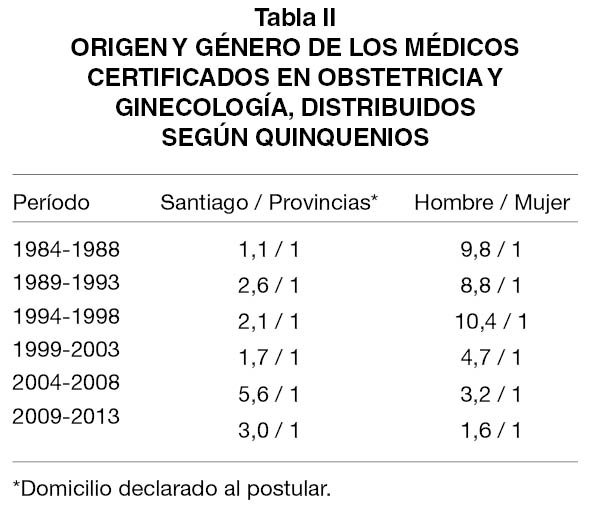
La Tabla II muestra características demográficas de los postulantes a certificación en cuanto a su procedencia geográfica y género. El origen capitalino se inicia equilibrado en el pasado, pero cambia favoreciendo a la capital a partir de 1989 y se mantiene estable (3/1); puede aducirse, al menos como explicación parcial, que la oferta de programas formativos es algo mayor en Santiago que en provincias.
Una situación distinta sucede con el género de los médicos gineco-obstetras. Desde el inicio la proporción de doctoras era una por cada 10 varones. Como lo muestra la Tabla II esta proporción fue minimizándose hasta hoy ser casi igualitaria (1,6/1).
La Tabla III desglosa quinquenalmente el número de postulantes y de médicos que completaron exitosamente el proceso de certificación, lo que al inicio está distorsionado por la certificación de los Profesores Universitarios. El universo de médicos que no consiguió aprobar la certificación (13,0%) se explica por causas como no reunir los requisitos de postulación, o, de tenerlos, no aceptar dar examen o fracasar en éste. A partir del año 2002 se incorpora en Obstetricia y Ginecología el examen escrito, que a la fecha han rendido 104 postulantes, que con las repeticiones totalizan 123 exámenes. Este ha sido un gran paso en la certificación, cumpliendo un justo rol seleccionador de los candidatos capacitados con 73% de aprobación cumplidos doce años de vida del examen. Los candidatos fracasados en el examen tienen otras dos opciones, lo que explica la disparidad entre el número de certificaciones y de aprobaciones. El buen rendimiento del examen escrito, no es óbice para un porcentaje similar de reprobación en el examen práctico posterior, que alcanza en igual período de doce años a 25% (Tabla IV).
¿Cómo tiene pensado CONACEM el proceso de Recertificación?
La recertificación impone requisitos generales comunes a todas las especialidades que son: a) Estar certificado como especialista por CONACEM. b) Estar ejerciendo activamente la especialidad. c) Detentar una trayectoria profesional éticamente intachable. d) Completar 100 puntos (créditos), con posterioridad a la última certificación, según la escala confeccionada por CONACEM (Tablas V y VI). Este reglamento enfatiza la Educación Continua, al considerarla como único requisito obligatorio con al menos el 40% de los créditos, y de calidad demostrable, con actividades controladas en asistencia y evaluadas formalmente. Hay que presentar el Curriculum Vitae de los últimos 10 años y cancelar los aranceles correspondientes. Los candidatos que no alcancen puntaje o no deseen presentar la documentación requerida, tendrán derecho a solicitar la evaluación teórica y práctica correspondiente.
El proceso de recertificación está cercano y dada su complejidad y magnitud se requerirá de un esfuerzo mancomunado de todas las instancias de la Medicina Nacional para que lo apoyen y de CONACEM para que lo lleve a afecto.
Mirando la medicina chilena y sus potencialidades, el nivel de desarrollo nacional y los cambios sociológicos y legales ocurridos, el resolver el déficit de especialistas, con diferencias propias entre especialidades, depende en general de tres pilares intrínsecos y uno relacionado. Lo intrínseco dice referencia con: 1) El impulso para perfeccionar y expandir los programas universitarios de formación acreditados o en vías de hacerlo y aumentar sus cupos, lo que efectivamente ha sucedido y está en curso en los dos últimos años. 2) El apoyo sostenido de la autoridad sanitaria en cuanto a proveer plazas, remuneraciones, estímulos y equipamiento humano y tecnológico para fomentar la vía de certificación por adiestramiento en práctica y políticas de radicación en las zonas de destinación, lo que ha sido expresado como un objetivo cierto por la autoridad actual. 3) El desarrollo con carácter orgánico, sostenido, controlado, evaluado, y de calidad probada, de programas de educación médica continua, presencial o a distancia. La obsolescencia progresiva de la competencia profesional es un síndrome universal con muchas formas subclínicas que pasan desapercibidas, y que en general hay reticencia a reconocerlas. La Educación Continua es, hasta ahora, el único tratamiento conocido para la obsolescencia del saber y del actuar.
El pilar restante, no ligado a las especialidades, pero con notable repercusión sobre ellas, es la calidad y cobertura de la medicina de atención primaria. Si ella es deficitaria, por número, eficiencia o ambas razones, la demanda de especialistas será enorme y la capacidad disponible de ellos sobrepasada. No puede haber desarrollo de especialidades sin el propio de la atención primaria.
¿Qué trae el futuro inmediato a nuestra medicina chilena?
Varios son los hechos que se vislumbran o ya están en escena demandando atención. Señalaré: 1) La creciente demanda de especialistas, ahora acentuada por los imperativos legales que requieren ese concurso. 2) Acortamiento de los programas de especialidades derivadas, con nuevas vías de ingreso a ellas. 3) Fortalecimiento de la vía de adiestramiento en práctica. El centro de gravedad de esta vía debería pasar desde el notable esfuerzo individual de cada candidato, a una condición de mayor ayuda y respaldo del sistema con organización nacional. 4) Trabajo cooperativo entre universidades para el desarrollo de programas complejos. 5) Crecientes solicitudes de certificación por médicos, chilenos o no, formados en el extranjero. 6) Aparición de nuevas especialidades o subespecialidades,
Cualquier solución al acuciante problema de la carencia de especialistas requiere del concurso de todos los actores de la medicina chilena. Relegar esta responsabilidad sólo a la autoridad sanitaria ha probado conseguir soluciones tardías y parciales e insatisfacciones crecientes.
Además del fortalecimiento de la atención primaria, una propuesta de solución al déficit de especialistas requiere: a) Llevar al máximo el número de programas universitarios acreditados, y sus cupos, manteniendo la calidad. Aunque lo anterior abre una solución sólo a mediano plazo, no hay razón para no empezar. Esta generación de especialistas debe constituir el factor multiplicador cuando asentados a lo largo del país, idealmente en parejas, con destinación geográfica conocida desde el inicio de su formación, puedan sustentar la formación por adiestramiento en práctica de otros médicos en sus lugares de destino. b) La autoridad sanitaria debería estimular estas destinaciones con plazas de trabajo, facilidades de asentamiento, dotación de personal de apoyo, equipamiento tecnológico y remuneraciones atractivas. Se iniciaría un círculo virtuoso interesando a profesionales a usar la vía de formación en práctica y rompería la limitante actual para que esos interesados no tengan que interrumpir por dos o tres años su vida familiar e intereses personales para radicarse lejos de su residencia en centros universitarios de formación; realista es que esa formación se haga trabajando en su ciudad de residencia, bajo la supervisión de dos especialistas acreditados y programas predeterminados.
Los candidatos para la vía de adiestramiento en práctica requieren el soporte de una educación continua eficaz. En este campo las Facultades de Medicina, el Colegio Médico de Chile A.G. y las Sociedades Científicas pueden contribuir substantivamente. En suma, una solución integral para la carencia de especialistas requiere el concurso de todas las potencialidades de la medicina chilena. Ellas existen y necesitan ser coordinadas y orientadas. No hacerlo merece más que una simple explicación.
Dr. José M. López Moreno.
Presidente CONACEM.