2018
6
Autores:
Alma Concepción Lara-Contreras, Roxana Gisela Cervantes-Becerra, Enrique Villarreal-Ríos, Emma Rosa Vargas-Daza, Liliana Galicia-Rodríguez, Lidia Martínez-González
Tipo de documento:
Trabajos OriginalesPREVALENCIA DE LOS FACTORES ASOCIADOS A LA NO COINCIDENCIA DEL MÉTODO DE PLANIFICACIÓN FAMILIAR ELECTO EN LA ATENCIÓN PRENATAL Y EL APLICADO POST-EVENTO OBSTÉTRICO
Contenido del documento:
RESUMEN
Marco teórico: La atención prenatal tiene varios objetivos y entre ellos está el fomentar y sentar bases para una decisión adecuada sobre planificación familiar con base en las condiciones clínicas de la mujer. Es frecuente encontrar en la atención de puerperio que la paciente no haya recibido un método de planificación familiar por distintos factores.
Objetivo: Identificar la prevalencia de los factores asociados a la no coincidencia del método de planificación familiar electo en la atención prenatal y el aplicado post-evento obstétrico.
Metodología: Diseño transversal descriptivo en pacientes en puerperio inmediato cuyo método de planificación familiar solicitado en consentimiento informado firmado en la atención prenatal no coincidió con el aplicado post-evento obstétrico. Se midieron factores intrínsecos y extrínsecos
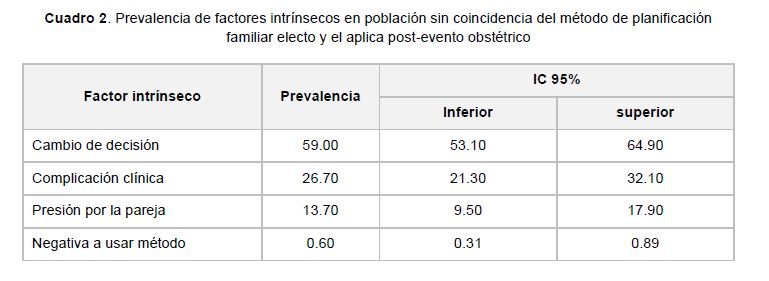
Resultados: El factor intrínseco más importante fue el cambio de decisión personal 59.0% (IC 95%; 53.10–64.90) y el factor extrínseco la falta de insumos en el 31.20% (IC 95%; 25.60–36.80). Cuando se realizó la evaluación conjunta la prevalencia del cambio de decisión personal se modificó a 35.20% (IC 95%; 29.4–41.0) y la falta de insumos a 12.6% (IC95%; 8.6-16.6)
Conclusión: Los factores intrínsecos y extrínsecos asociados a la no coincidencia del método de planificación familiar con mayor prevalencia son el cambio de decisión por la paciente y la falta de insumos respectivamente.
PALABRAS CLAVE: Método de planificación familiar, coincidencia, prenatal, post-evento obstétrico
SUMMARY
Background: Prenatal care has several objectives and among them is to promote and lay the groundwork for an adequate decision on family planning based on the clinical conditions of women. It is common to find in puerperium care that the patient has not received a family planning method due to different factors.
Objective: To identify the prevalence of the factors associated with the non-coincidence of the method of family planning elected in prenatal care and the post-obstetric event applied.
Methods: Descriptive cross-sectional design in patients in the immediate puerperium whose family planning method requested in signed informed consent in prenatal care did not coincide with the applied post-obstetric event. Intrinsic and extrinsic factors were measured
Results: The most important intrinsic factor was the change of personal decision 59.0% (95% CI, 53.10-64.90) and the extrinsic factor the lack of inputs in 31.20% (95% CI, 25.60-36.80). When the joint evaluation was carried out, the prevalence of the personal decision change was modified to 35.20% (95% CI, 29.4-41.0) and the lack of inputs to 12.6% (95% CI, 8.6-16.6).
Conclusion: The intrinsic and extrinsic factors associated with the non-coincidence of the family planning method with the highest prevalence are the change of decision by the patient and the lack of inputs, respectively.
KEY WORDS: Family planning method, coincidence, prenatal, post-obstetric event.
INTRODUCCIÓN
La atención prenatal tiene varios objetivos además de controlar la evolución de la gestación y entre ellos está el fomentar y sentar las bases para una decisión adecuada sobre la planificación familiar con base en las condiciones clínicas de la mujer1,2,3,4,5,6. La norma oficial mexicana establece que se debe informar a toda paciente en edad reproductiva sobre métodos de planificación familiar y orientarle a la elección de alguno de acuerdo a sus necesidades7,8 y en la mayoría de los casos se hace, sin embargo es frecuente encontrar en la atención de puerperio que la paciente no haya recibido un método anticonceptivo o éste sea diferente al elegido durante su atención prenatal9.
No existe registro en la literatura sobre los factores asociados a la no coincidencia del método de planificación electo en la atención prenatal y el aplicado post-evento obstétrico; sólo se han señalado que los factores que pueden limitar la anticoncepción post-evento obstétrico clasificándolos como causas atribuibles a la paciente y causas atribuibles a la unidad médica y al personal de salud.
El objetivo del artículo es identificar la prevalencia de los factores asociados a la no coincidencia del método de planificación familiar electo en la atención prenatal y el aplicado post-evento obstétrico en mujeres que presentaron no coincidencia.
METODOLOGÍA
Se realizó un estudio transversal descriptivo en pacientes que acudieron a control prenatal en la unidad médica y que fueron atendidas del evento obstétrico, el trabajo se efectuó en una institución de seguridad social de Querétaro, México, de marzo de 2017 a marzo de 2018.
Se incluyeron pacientes en puerperio inmediato que contaran con consentimiento informado firmado de método de planificación familiar en la atención prenatal que no coincidió con el método aplicado post-evento obstétrico ofrecido en el puerperio inmediato antes del alta hospitalaria.
El tamaño de la muestra (270) se calculó con la fórmula de porcentaje para población infinita, con nivel de confianza del 95% (Zα= 1.64), asumiendo que la prevalencia de cambio de decisión por la paciente estaba presente en más del 50% (p=0.50) y el margen de error de 5% (d=0.05). El muestreo fue no probabilístico por cuota, utilizando como marco muestral el listado de pacientes que acudieron a control prenatal a la unidad médica.
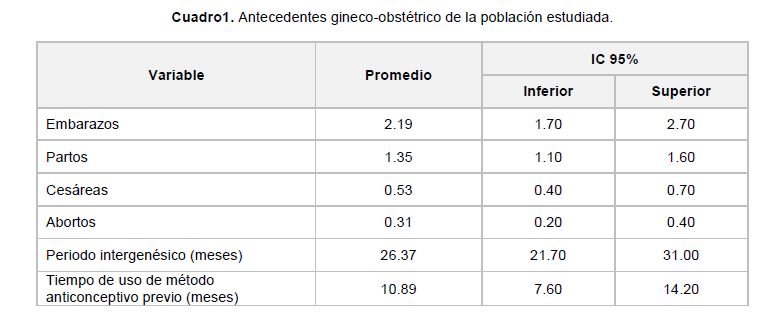
Se estudió la edad, el tipo de convivencia en pareja, la escolaridad, y la actividad remunerada; los antecedentes gineco-obstétricos incluyeron embarazos, partos, cesáreas, abortos, periodo intergenésico, uso de método anticonceptivo y tiempo de uso.
Los factores para el cambio de método se agruparon en intrínsecos y extrínsecos, se consideró como intrínsecos aquellas causas estrechamente relacionadas con la paciente y extrínsecos aquellas relacionadas con los servicios de salud.
El análisis estadístico incluyó promedios, porcentajes e intervalos de confianza para promedios y porcentajes.
El proyecto se registró ante el comité local de investigación y contó con el consentimiento informado de los pacientes.
RESULTADOS
El promedio de edad de la población estudiada es 27.52 años (IC 95%; 26.39–28.65); el 88.50% (IC 95%; 84.70–92.30) viven en pareja; el 51.10% (IC 95%; 54.10–57.10) tienen secundaria o menos y 65.20% (IC 95%; 59.50–70.90) realizan actividad remunerada.
El promedio de embarazos es 2.19 (IC 95%; 1.70–2.70) y el de periodo intergenésico26.37 meses (IC 95%; 21.70–31.00); el 48.9% (IC 95%; 42.90–54.90) refiere antecedente de uso de método anticonceptivo, con un tiempo promedio de uso de 10.89 meses (IC 95%; 7.60–14.20). En el cuadro 1 se presenta el resto de los antecedentes gineco-obstétricos.
El factor intrínseco con mayor prevalencia es el cambio de decisión personal 59.0% (IC 95%; 53.10–64.90), en el cuadro 2 se presenta la prevalencia del resto de los factores intrínsecos para la no coincidencia del método de planificación familiar.
La falta de insumos es el principal factor extrínseco para la no coincidencia del método de planificación familiar representado el 31.20% (IC 95%; 25.60–36.80), en el cuadro 3 se muestran el resto de los factores extrínsecos.
Cuando se evalúan en conjunto los factores intrínsecos y extrínsecos el principal motivo para no coincidencia del método es el cambio de decisión personal 35.20% (IC 95%; 29.4–41.0), el resto de los factores se describen en el cuadro 4.
El dispositivo intrauterino T de cobre es el más frecuentemente elegido durante el control prenatal, la prevalencia es de 31.5 (IC 95%; 25.9 – 37.0) y el 39.6% (IC 95%; 33.8 – 35.9) egresan sin método anticonceptivo. En el cuadro 5 se presenta la prevalencia del resto de los métodos.
DISCUSIÓN
En la literatura se han señalado los factores que pueden limitar la anticoncepción post-evento obstétrico10,11, sin embargo se desconoce la prevalencia de los factores asociados a la no coincidencia del método de planificación familiar electo en la atención prenatal y el aplicado post-evento obstétrico, dato que es importante para realizar acciones concretas y poder modificar el estado de cosas. En ello radica la importancia de este trabajo, en él se ofrece el panorama de los factores intrínsecos y los extrínsecos.
La población estudiada corresponde a mujeres en las cuales no coincidió el método de planificación familiar, esto significa que los resultados sólo pueden ser aplicados a este tipo de pacientes. Es verdad que se podría haber incluido el grupo de mujeres en los cuales coincidió el método pero eso rompería la propuesta del artículo y en ese caso se estaría buscando la identificación del factor asociado; al respecto se debe estar claro que la propuesta del artículo se concentra en identificar la prevalencia de los factores asociados a la no coincidencia.
No se puede negar que la población estudiada corresponde a un grupo relativamente joven, con 2.19 embarazos promedio, cifra que si bien se encuentra por debajo de lo propuesto como política de salud, existe la posibilidad de que hacer coincidir el método de planificación familiar electo en la atención prenatal con el aplicado post-evento obstétrico evitaría periodos intergenésicos cortos12 y embarazos no planeados manteniendo así el indicador, número de hijos, dentro de lo esperado por la política pública de salud reproductiva13,14,15,16,17.
El identificar factores intrínsecos y extrínsecos es una propuesta del trabajo y se definen como el origen de la motivación para cambiar el método. Es importante diferenciarlos ya que las acciones que se deben realizar para abordarlos deben ser planteadas desde diferentes perspectivas.
Cuando se analizan los factores intrínsecos y se identifica la decisión personal como motivo para la no coincidencia del método se puede identificar como un escenario preocupante porque este pareciera desconocer la evaluación clínica previa y de su mano la elección del mejor método con las implicaciones que esto puede tener, entre ellas la posibilidad de un nuevo embarazo y el echar por la borda el trabajo realizado por el personal de salud en las sesiones de educación para la salud a este grupo de población.
Si bien el análisis de los factores intrínsecos es preocupante, al momento de identificar los factores extrínsecos que corresponden al sistema de salud, el escenario se torna más preocupante porque se identifica la falta de insumos como el factor más prevalente lo que revela una pobre planeación del manejo de los recursos y aunado a ello la indicación inadecuada lo que habla de la calidad de la atención. Sin duda estas son áreas de oportunidad que tienen los servicios de salud y que deben ser abordadas.
En conclusión se puede decir que la prevalencia de los factores para la no coincidencia del método de planificación familiar pueden ser áreas de oportunidad que tiene el sistema de salud para mejorar y alcanzar varios de los indicadores de la política pública de salud sexual y reproductiva.
BIBLIOGRAFÍA
1. Secretaría de salud. APÉNDICE IV-I-2014. Mecanismo de abasto, distribución y entrega eficiente de vacunas y anticonceptivos. Servicios de salud del estado de Querétaro.[consultado: 27 febrero 2017] Disponible en :
http://compilacion.ordenjuridico.gob.mx/fichaOrdenamiento2.php?idArchivo=61067&ambito=estatal
2. Organización mundial de la salud. Planificación familiar. Nota descriptiva. 2017 [Consultado 29 agosto 2017] Disponible en:
http://www.who.int/mediacentre/factsheets/fs351/es/
3. Secretaría de salud. Guía de práctica clínica: Consulta y asesoría médica para el uso de la anticoncepción hormonal. México 2009 Disponible en: http://www.cenetec.salud.gob.mx/descargas/gpc/CatalogoMaestro/202_SSA_09_Anticoncepcion_temporal_hormonal/EyR_SSA_202_09.pdf
4. Fescina, RH, De Mucio B, Díaz-Rossello JL, Martínez G, Serruya S. Salud sexual y reproductiva: guías para el continuo de atención de la mujer y el recién nacido focalizadas en APS. 2a Edición: guía para la práctica básica. Montevideo, Uruguay; 2010.p.250-271. [Consultado: 16 mayo 2017] Disponible en:
http://www.paho.org/clap/index.php?option=com_docman&view=download&alias=174-clap-1573&category_slug=ediciones-del-clap&Itemid=219&lang=es
5. Mwalwanda C, Black K. Immediate Post-Partum Initiation of Intrauterine Contraception and Implants: A Review of the Safety and Guidelines for Use. Australian and New Zealand Journal of Obstetrics and Gynecology (ANZJOG) 53(4):331-337, Ago 2013 [Consultado 15 agosto 2017] Disponible en:
http://www.bago.com/BagoArg/Biblio/ginecoweb778.htm
6. Organización Mundial de la Salud. Criterios médicos de elegibilidad para el uso de anticonceptivos. Quinta edición. Ginebra, Suiza 2015. [Consultado 13 mayo 2017] http://apps.who.int/iris/bitstream/10665/205016/1/WHO_RHR_15.07_spa.pdf
7. Norma oficial mexicana NOM-007-SSA2-2016, Para la atención de la mujer durante el embarazo, parto y puerperio, y de la persona recién nacida [consultado: 26 febrero 2017] Disponible en: http://www.dof.gob.mx/nota_detalle.php?codigo=5432289&fecha=07/04/2016
8. Secretaria de salud. Guía de práctica clínica de enfermería. Intervenciones de enfermería para la planificación familiar. Resumen de evidencias y recomendaciones. México. CENETEC, 2015. [Consultado: 22 octubre 17]. Disponible en: http://www.cenetec.salud.gob.mx/contenidos/gpc/catalogosMaestrosGPC.html#
9. Allen-Leigh B, Villalobos-Hernández A, Hernández-Serrato MI, Suárez L, De la Vara E, et al. Inicio de vida sexual, uso de anticonceptivos y planificación familiar en mujeres adolescentes y adultas en México. Salud Pública Mex 2013;55 supl 2.- S235-S240
10. Sánchez-Bringas Á. Género, cuerpo y reproducción: Desafíos conceptuales y metodológicos en el estudio de las experiencias reproductivas. III Jornadas del Centro Interdisciplinario de Investigaciones en Género. Memorias Académicas. Argentina, 2013. [Consultado 25 agosto 2017] Disponible en: http://www.memoria.fahce.unlp.edu.ar/trab_eventos/ev.3391/ev.3391.pdf
11. Secretaria de salud. Anticoncepción posparto, transcesárea, poscesárea y posaborto. México 2002 [consultado: 09 septiembre 2017]
Disponible en:
http://www.salud.gob.mx/unidades/cdi/documentos/DOCSAL7204.pdf
12. Morgan-Ortiz F, Muñoz-Acosta J, Valdez-Quevedo R, Quevedo-Castro E, Báez-Barraza J. Efecto del intervalo intergenésico postaborto en los resultados obstétricos y perinatales. Ginecol Obstet Mex 2010;78(1):46-52
13. Soriano-Fernández H., Rodenas-García L., Moreno-Escribano D. Criterios de elegibilidad de métodos anticonceptivos. Nuevas recomendaciones. RevClinMedFam 2010; 3 (3): 206-216
14. Lira-Plascencia J, Velázquez-Ramírez N, Ibargüengoitia-Ochoa F, Montoya-Romero JJ, Castelazo-Morales E, Valerio-Castro E. Anticonceptivos de larga duración reversibles: una estrategia eficaz para la reducción de los embarazos no planeados. GinecolObstetMex 2013; 81:530-540. [Consultado: 03 agosto 2017] Disponible en:
http://www.medigraphic.com/pdfs/ginobsmex/gom-2013/gom139g.pdf
15. Barrientos-Guerrero JL, De los Reyes-Cortéz E. Perfil de las usuarias de métodos de planificación familiar en una unidad de medicina familiar de Reynosa, Tamaulipas,
México.Atenfam2014;21(2):39-41
16. Gemmill A, Duberstein-Lindberg L. Short Interpregnancy Intervals in the United States. Obstet Gynecol. 2013 Jul; 122 (1): 64 – 71. [Consultado: 22 agosto 2017] Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3749871/
17. Cravioto MC. Nuevas recomendaciones de la Organización Mundial de la Salud para el uso de los métodos anticonceptivos. Salud pública de México 2016; 58 (1): 89-91