2013
3
Autores:
Instituciones:
Ricardo Savirón C.1, Laura Cotaina G.1, Mercedes Odriozola G.2, José Manuel Campillos M1, Sergio Castán M.1
1.Servicio de Obstetricia, 2Servicio de Pediatría. Hospital Miguel Servet. Zaragoza, España.
Tipo de documento:
Casos ClínicosSÍNDROME DE BALLANTYNE (SÍNDROME DEL ESPEJO – MIRROR SYNDROME)
Contenido del documento:
RESUMEN
Presentamos el caso de una gestante de 29 semanas que acude a urgencias por edemas en extremidades inferiores, un incremento ponderal en la última semana de 7 kg, oliguria y disnea. El feto presentaba un cuadro de ascitis y edema subcutáneo. Se realizó el diagnóstico de hidrops fetal no inmune, en el contexto de un síndrome de Ballantyne de causa desconocida. Inició trabajo de parto a los 7 días del ingreso y el puerperio cursó sin incidencias siendo dada de alta a las 48 horas post parto. El neonato precisó soporte respiratorio con ventilación no invasiva durante dos semanas y actualmente sigue controles periódicos en neonatología, con muy buena evolución.
PALABRAS CLAVE: Ascitis fetal, hidrops fetal, edema materno, síndrome de Ballantyne
SUMMARY
We report a case of a 29 weeks pregnant who came to the emergency department because she presented oedema in lower extremity, weight increased in the last week of 7 kg, oliguria and dyspnoea. The fetus showed ascites and subcutaneous oedema. It was diagnosed a non-immune hydrops, in the context of Ballantyne syndrome of unknown cause. Childbirth was 7 days after admission and puerperium envolved normally, the patient was discharged at 48 hours post-partum. The neonate required respiratory support with non-invasive ventilation for two weeks and nowadays the baby is currently regular checks in neonatology, with a positive evolution.
KEY WORDS: Fetal ascites, fetal hydrops, maternal oedema, Ballantyne syndrome
INTRODUCCIÓN
El síndrome de Ballantyne se caracteriza por la asociación de hidrops fetal, edema placentario y edema materno. Es el denominado “mirror syndrome” o “síndrome del espejo”, que fue descrito por primera vez en 1892 en el contexto de hidrops fetal inmune, aunque posteriormente parece estar más asociado a causas no inmunes. No existe una incidencia establecida por el bajo número de casos publicados.
En la madre puede asociarse a hipoproteinemia, retención hídrica, oliguria, hipertensión arterial y edema agudo de pulmón. En ocasiones pueden existir cambios analíticos compatibles con preeclampsia, como la proteinuria leve. Sin embargo, no aparece la hemoconcentración típica, ya que el hematocrito es bajo por la existencia de una anemia dilucional (1), siendo un factor fisiopatológico característico en el síndrome (2).
Presentamos el caso de un síndrome de Ballantyne, en una gestante de 29 semanas, que tras su estudio se clasificó como un hidrops fetal no inmune de etiología desconocida.
Caso clínico
Gestante de procedencia asiática, de 37 años de edad, grupo sanguíneo 0-Rh positivo. Antecedente de un parto hace 2 años a término de 3.710 g. Actualmente con control gestacional correcto, sin asociar tóxicos y embarazo suplementado. Las ecografías prenatales del primer y segundo trimestre no presentaron anomalías. El cribado combinado del primer trimestre para trisomía 21 y trisomía 18 obtuvo un resultado de bajo riesgo, con una translucencia nucal de 1,86 mm (percentil <90). El resultado del test de O´Sullivan a las 24 semanas fue inferior a 140 mg/dl.
Acude de urgencias en la semana 29, por edema de extremidades inferiores, con un incremento ponderal en la última semana de 7 kg (11 kg en total desde las 12 semanas), oliguria y disnea. En la exploración física se objetivó además, edemas con fóvea a nivel abdominal (Figura 1) y altura de fondo uterino acorde a una gestación de término.
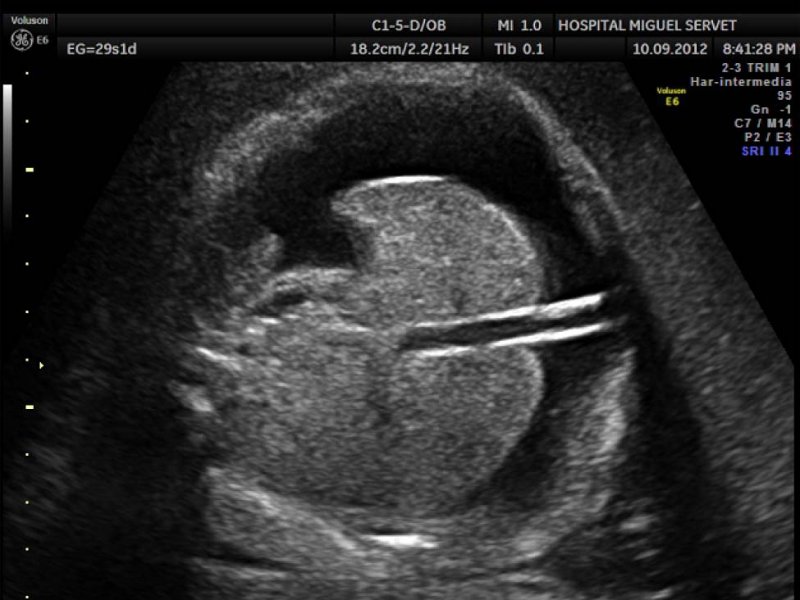
En la ecografía obstétrica se estimó una biometría fetal de 34 semanas y 5 días. La circunferencia abdominal fetal midió 347 mm, correspondiente a 38 semanas y 5 días. El feto presentaba un cuadro de ascitis con compresión de asas intestinales (Figura 2 y 3) y edema subcutáneo a nivel de cuero cabelludo. Se visualizó una placentomegalia debido a edema placentario (Figura 4) y polihidramnios con un índice de líquido amniótico de 35 cm. La morfología cardiaca fetal era normal y sin alteraciones del ritmo. En la ecografía transvaginal se objetivó una longitud cervical acortada de 14 mm. El estudio Doppler de arteria umbilical y de arteria cerebral media se encontraba dentro de los límites de la normalidad.
La paciente fue ingresada para vigilancia estricta y reposo. Los controles de tensión arterial fueron normales durante todo el ingreso. Se procedió a la administración de dos dosis de betametasona para maduración pulmonar fetal. Se realizó estudio serológico materno para TORCH, negativo para Lúes y Parvovirus B19, con títulos de IgG positivos para Citomegalovirus y Toxoplasma. Precisó 2 ciclos de tratamiento tocolítico con Atosibán durante 48 horas cada uno y posteriormente se administró progesterona vaginal a baja dosis. Se realizó un control del balance hídrico con un saldo promedio negativo diario de -1.320 cc, y un total hasta el momento del parto en los últimos 6 días, de -7.922 cc. Amniodrenaje de 2.000 cc de líquido amniótico al cuarto día de ingreso, por acortamiento cervical e irritabilidad uterina. PCR negativo en líquido amniótico para Citomegalovirus y cariotipo fetal de 46 XX. La analítica realizada al ingreso demostró anemia normocítica, con hemoglobina de 10,4 g/dl, hematocrito de 30,6% y VCM de 84,3. Los valores de leucocitos, neutrófilos y plaquetas, se encontraban dentro de los límites normales. El estudio de coagulación y la PCR tuvieron un resultado normal. Las pruebas bioquímicas mostraron hipoalbuminemia de 2,8 g/dl, bilirrubina total normal, enzimas hepáticas normales y proteinuria de 0,05 mg/dl. El test de Coombs indirecto anti-A y anti-B fue negativo (Tabla I).
Con todos estos datos se realizó el diagnóstico de hidrops fetal no inmune, en el contexto de un síndrome de Ballantyne de causa desconocida. La paciente, inició trabajo de parto a los 7 días del ingreso, produciéndose un parto vaginal eutócico. Recién nacida viva, de 30+2 semanas, peso de 2.100 g, test de Apgar al 1er y 5° minuto fue 8/8, pH 7,36 y hematocrito 40%, con líquido meconial (Figura 5). Grupo sanguíneo 0-Rh positivo. Inició distrés respiratorio en los primeros minutos de vida precisando soporte con CPAP nasal. Se realizó una paracentesis urgente tras el expulsivo, drenándose 300 ml de líquido peritoneal de apariencia normal. En la exploración física destacaba tiraje sub e intercostal, taquipnea y hepatomegalia de 2-3 traveses.
La recién nacida permaneció ingresada un total de 41 días, de los cuales 23 fueron en la Unidad de Cuidados Intensivos, con soporte respiratorio y ventilación no invasiva modalidad BIPAP y CPAP durante dos semanas, y tratamiento con cafeína por episodios esporádicos de apnea-bradicardia. No fue necesaria intubación orotraqueal. Permaneció hemodinámicamente estable con frecuencia cardiaca, tensión arterial y diuresis adecuadas. En el ecocardiograma se objetivó un foramen oval permeable de 2 mm, sin derrame pericárdico, ni repercusión clínica. Recibió nutrición parenteral exclusiva durante 4 días con adecuada tolerancia al aumento progresivo de aporte enteral. Precisó fototerapia por hiperbilirrubinemia neonatal, y transfusión de concentrado de hematíes.
Se retiró el catéter de drenaje peritoneal a los 3 días de vida, siendo el cultivo del líquido ascítico negativo. El estudio analítico con perfil hepático, renal, función tiroidea y estudio metabólico resultó sin alteraciones. Se confirmó el cariotipo 46 XX. Neurológicamente no presentó incidencias, siendo los controles ecográficos transfontanelares y de registro electroencefalográfico normales. Los potenciales evocados auditivos del troncoencéfalo inicialmente mostraron una alteración del impulso nervioso bilateral, más intenso en oído izquierdo. Fue controlada en la consulta de neumología pediátrica, precisando oxígeno en gafas nasales en los primeros dos meses de vida, siendo dada de alta a los 3 meses. Actualmente sigue controles periódicos en Neonatología, con muy buena evolución.
El puerperio cursó sin incidencias siendo dada de alta médica a las 48 horas post parto. El informe anatomopatológico de la placenta mostró un peso de 1.166 g, y a nivel microscópico una vellositis e intervellositis aguda, con un edema vellositario evidente.
DISCUSIÓN
El síndrome de Ballantyne se caracteriza por la asociación de hidrops fetal (definido como la presencia de líquido seroso en al menos dos compartimentos fetales), edema placentario y edema materno generalizado (3). Por esta razón también ha sido denominado síndrome en espejo (mirror syndrome) o síndrome del triple edema, ya que la gestante refleja el estado hidrópico del feto y el edema de la placenta. Se considera una complicación del hidrops fetal que afecta también a la madre.
No hay una incidencia establecida para el síndrome del Ballantyne, ya que hay pocos casos publicados; aunque los casos de hidrops fetal, que siempre está presente en el síndrome, se estiman entre 1/1.500 y 1/4.000. La primera revisión la realizó Vidaeff y cols (4) en el 2002, con 20 casos registrados y posteriormente Braun y cols (5) en el 2010, hicieron una revisión encontrando solamente 56 casos publicados desde el año 1956. Es más frecuente al final del segundo o inicio del tercer trimestre (entre las 22 y 28 semanas), con una alta morbi-mortalidad perinatal (6).
El nombre del síndrome lo toma del primer caso descrito por el médico escocés John Williams Ballantyne en el año 1892. Inicialmente se describió el hidrops como asociado a causas inmunológicas (isoinmunización rhesus) (7) y hoy se estima responsable de aproximadamente del 29% de los casos publicados (6). Posteriormente se ha descrito asociado a hidrops de causas múltiples no inmunológicas, como el síndrome de transfusión feto-fetal en gestaciones gemelares monocoriales (8), las infecciones fetales por Citomegalovirus y Parvovirus B19 (9,10), las arritmias fetales (8),el corioangioma placentario (11) y algunas malfomaciones y tumores fetales como las cardiopatías estructurales (Ebstein) (12), el teratoma sacrococcígeo (13) y el aneurisma de la vena de Galeno (14). Pero hasta en un 30% de los casos, la causa sigue siendo desconocida (15,16).
En cuanto a la patogénesis, es desconocida, aunque se ha sugerido que el edema materno producido por la retención de líquido podría ser un mecanismo inducido por la placenta. Debido a su situación de isquemia e hipoperfusión causada por el edema vellositario, producido a su vez por el hidrops fetal, la placenta responde con un aumento de su flujo por un incremento de hasta diez veces en la renina placentaria y la aldosterona. Por otro lado, al disminuir el intercambio de oxígeno en la placenta, ésta aumentaría las concentraciones del factor anti-angiogénico sVEGFR-1 (soluble vascular endotelial growth factor receptor-1), también denominado sFlt-1 (soluble fins-like tyrosine kinase 1), en un mecanismo similar a la preeclampsia, con la que se asocia en múltiples ocasiones. De esta forma, la fisiopatología de este síndrome se ha planteado como un modelo para las últimas teorías acerca de la preeclampsia, con altos niveles de factores antiangiogénicos, como el sVEGFR-1 y la endoglina soluble y disminución de los factores angiogénicos, como el PIGF y el VEGF (16-19).
La clínica más frecuente es el edema materno (80-100%), con rápida ganancia de peso y disnea progresiva, seguido de hipertensión arterial (60%), anemia y hemodilución (46%), y también albuminuria y proteinuria (20-56%). En un 30% de los casos se puede asociar preeclampsia y con menos frecuencia elevación de transaminasas, edema pulmonar, elevación del ácido úrico y creatinina, oliguria, cefalea, alteraciones visuales y disminución de plaquetas (6). También es frecuente la asociación a polihidramnios, pudiendo provocar rotura prematura de membranas o parto pretérmino, como en nuestro caso.
Es importante destacar que la preeclampsia, aunque en muchas ocasiones se encuentra asociada, no forma parte obligatoriamente de este síndrome, como ocurre en nuestro caso, y en ocasiones es difícil distinguirlo. Las diferencias incluyen la anemia dilucional que se produce en el síndrome de Ballantyne por expansión de volumen, lo que no ocurre en la preeclampsia. Otro punto que los distingue es el momento de presentación de la clínica, mientras que en la preeclampsia la mayor prevalencia es en el tercer trimestre, en el síndrome de Ballantyne ocurre más frecuentemente entre las 20 y las 28 semanas (5).
En cuanto al diagnóstico, debe buscarse la causa del hidrops fetal realizando una historia clínica detallada, ecografía exhaustiva de alta resolución con estudio doppler (incluido el pico sistólico de la arteria cerebral media para estudio de anemia fetal), ecocardiograma, si es preciso estudio de cariotipo o infecciones fetales mediante técnicas invasivas (amniocentesis o cordocentesis), analítica materna completa y test basales seriados. En el caso de muerte fetal o interrupción de la gestación, debería acompañarse de la realización de necropsia (20).
Para poder realizar un tratamiento adecuado es esencial conocer la causa del hidrops, pudiendo asociar diuréticos, realizando balance hídrico y reposo, precisando el ingreso en centro de tercer nivel con UCI neonatal, y un equipo multidisciplinar. Hay casos descritos de remisión (21) pero si la clínica no mejora puede continuar produciéndose un cuadro similar a la preeclampsia conocido como pseudotoxemia. En ese momento, independientemente de la edad gestacional, habría que interrumpir el embarazo (14). La vía del parto dependerá del pronóstico fetal, individualizando en cada caso y dependiendo del tamaño fetal. La reversión de los síntomas maternos se produce tras el parto, por lo que es el tratamiento definitivo. El pronóstico fetal dependerá de la causa, aunque en general tienen una alta mortalidad de hasta de un 35% (6).
CONCLUSIÓN
El diagnóstico del síndrome de Ballantyne es sencillo y está basado en la ecografía y en la exploración física materna. Sin embargo es difícil conocer la etiología del hidrops fetal, de suma importancia para su tratamiento, ya que hay descritos casos con remisión del cuadro, aunque la resolución definitiva es la finalización del embarazo. El pronóstico de forma global es desfavorable, ya que existe una alta morbimortalidad fetal y una asociación elevada con preeclampsia. En nuestro caso, no encontramos ninguna causa que justificase el cuadro y la evolución posterior al parto fue buena, tanto materna como neonatal.
BIBLIOGRAFÍA
1. Livingston J, Mali K, Crombleholmr T, Lim F, Sibai B. Mirror syndrome. A novel aprproach to therapy with fetal peritoneal amniotic shunt. Obstet Gynecol 2007;110:540-3.
2. Van Selm M, Kanhai H, Gravenhorst J. Maternal hydrops syndrome: A review. Obstet Gynaeco Surv 1991;46:785-8.
3. Carbillon L, Oury JF, Guerin JM, Azancot A, Blot P. Clinical biological features Ballantyne syndrome and the role of placental hidrops. Obstet Gynecol Surv 1997;52:310-4.
4. Vidaeff AC, Pschirrer ER, Mastrobattista JM, Gilstrap LC 3rd, Ramin SM. Mirror syndrome. A case report. J Reprod Med 2002;47:770-4.
5. Braun T, Brauer M, Fuchs I, Czernik C, Dudanhausen JW, Henrich W, Sarioglu N. Mirror syndrome: A systematic review of fetal associated conditions, maternal presentaction and perinatal outcome. Fetal Diag Ther 2010;27:191-203.
6. Reyna-Villasmil E, Peña-Paredes E. Síndrome de Ballantyne: caso clínico. Rev Obstet Ginecol Venez 2009;69:204-7.
7. Midgely D, Harding K. The mirror syndrome. Eur J Obstet Gynecol Reprod Biol 2000;88:201-2.
8. Matsubara M, Nakata N, Murata S, Miwa I, Sumie M, Sugino N. Resolution of mirror syndrome after successful fetoscopic laser photocoagulation of communicating placental vessels in severe twin-twin transfusion syndrome. Prenat Diagn 2008;28:1167-8.
9. Duque F, Guerrero B, Sotelo E, Martínez B, Brito J. Hidropesía fetal infecciosa: tratamiento en útero: caso clínico. Rev Obstet Ginecol Venez 2000;60:119-25.
10. Duthie S, Walkinshaw S. Parvovirus associated fetal hydrops: reversal of pregnancy induced proteinuric hypertension by in utero fetal transfusion. Br J Obstet Gynaecol 1995;102:1011-3.
11. Galimberti A, Jain S. Placental chorioangioma as a cause of maternal hydrops syndrome. J Obstet Gynaecol 2000;20:91.
12. Carbillon L, Oury J, Guerin J, Azancot A, Blot P. Clinical biological features of Ballantyne syndrome and the role of placental hydrops. Obstet Gynaecol Surv 1997;52:310-4.
13. Torres D, De Nobrega H, Santos J, Perozo J, Reyna E. Síndrome en espejo secundario a teratoma sacrococcígeo fetal. Clin Invest Obst 2010;37:198-200.
14. Ordorica S, Marks F, Frieden F, Hoskins I, Young B. Aneurism of the vein of Galen: A new cause for Ballantyne syndrome. Am J Obstet Gynecol 1990;162:1166-7.
15. Paternoster D, Manganelli F, Minucci D, Nanhorngue K, Memmo A, Bertoldini M, et al. Ballantyne syndrome: A case report. Fetal Diagn Ther 2006;21:92-5.
16. Torres-Gómez LG, Silva-González ME, González-Hernández R. Síndrome de Ballantyne o síndrome en espejo. Ginecol Obstet Mex 2010;78:621-5.
17. Espinoza J, Romero R, Nien J, Kusanovic J, Richani K, Gomez R. A role of antiangiogenic factor sVEGFR-1 in the “mirror síndrome” (Ballantyne´s syndrome).JMatern Fetal Neonatal Med 2006;19:607-13.
18. Bustos V, Bórquez R. Síndrome de Ballantyne. Rev ChiUltrasonog 2009;12:58-61.
19. Steinberg G, Khankinb E, Karumanchia S. Angiogenic factors and preeclampsia. Thromb Res 2009;123 Suppl 2:93-9.
20. Borobio V. Guía Clínica: Hidrops fetal no immune. Guías clínicas Medicina Materno-fetal. Marzo 2008. Servicio de Obstetricia. Hospital Clinico. Barcelona. España.
21. Lobato G, Nakamura-Pereira M. Reversion of the Ballantyne Syndrome despite fetal hydrops persistence. Fetal Diagnosis Ther 2008;24:474-7.