2020
4
Autores:
Irene Paula Herranz Chofre 1, Enrique Gómez Ramos 2, Laura Mª Núñez Morales 2, Estela Ferrando Torres 1, Marta Molina Llamas 1, Natalia Siverio Colomina 2.
Instituciones:
1 Residente de Ginecología y Obstetricia del Hospital General Universitario de Elche, Alicante
2 Facultativo Especialista de Ginecología y Obstetricia del Hospital General Universitario de Elche, Alicante.
Correspondencia: Irene Paula Herranz Chofre, ireneherranzchofre@gmail.com
Tipo de documento:
Casos ClínicosEndometritis granulomatosa por tuberculosis en mujer postmenopaúsica
Contenido del documento:
INTRODUCCIÓN
La tuberculosis (TBC) es la enfermedad infecciosa con el segundo mayor índice de mortalidad a nivel mundial; en el 2018 enfermaron de TBC 10 millones de personas, de las cuales 1,5 millones fallecieron a causa de esta afección 1. España está considerado un país de baja incidencia de esta enfermedad según el Centro Europeo para la Prevención y Control de Enfermedades (ECDC), que incluye en este grupo a aquellos países con tasas inferiores a 20 casos por 100.000 habitantes 2. Aunque su incidencia es mayor en países no industrializados, en los últimos tiempos se ha incrementado en nuestro medio 3.
De las afecciones tuberculosas extrapulmonares entre las mujeres, la TBC genital representa el 5-10% de los casos 1. Afecta principalmente a mujeres menores de 40 años, siendo la esterilidad el motivo de consulta más frecuente 4,5. La localización tubárica, es la más típica, y en la mayor parte de los casos se debe a la diseminación desde un foco primario, generalmente pulmonar 6.
La TBC genital es poco habitual en mujeres postmenopáusicas y es responsable, únicamente, del 1% de los sangrados uterinos anómalos. La baja incidencia en este grupo de edad se cree que es debido a que un endometrio atrófico es un limitado medio de cultivo para el crecimiento del bacilo tuberculoso 4. La clínica asociada es muy inespecífica, puede ser incluso asintomática y que se descubra de manera incidental 5.
El diagnóstico morfológico de endometritis granulomatosa se basa en la identificación de bacilos ácido-alcohol resistentes en los cortes histológicos. El diagnóstico definitivo de TBC requiere el aislamiento en un cultivo del bacilo de Koch 4,5.
El tratamiento de elección de la tuberculosis genital es médico, con el que se consigue una curación rápida de la infección y mejoría de los síntomas de la enfermedad. El tratamiento quirúrgico quedaría relegado a casos excepcionales 4.
CASO CLÍNICO
Paciente de 69 años, de nacionalidad rumana, aunque vive en España desde el 2004. Acude a nuestra consulta de ginecología, para control de útero miomatoso y estudio de dolor pélvico crónico.
Como antecedentes obstérico-ginecológicos: menopausia a los 40 años y nuligesta, debido a una esterilidad primaria.
Exploración física normal, a excepción de la presencia en la ecografia transvaginal de útero polimiomatoso y cavidad endometrial con un ligero muco-hematómetra de 5 mm. (Figuras 1 y 2)
Para valoración de muco-hematometra se realiza histeroscopia que informa de endometrio atrófico, salvo en cara lateral izquierda-posterior donde existe una pequeña proliferación endometrial atípica. Se toma biopsia dirigida. (Figuras 3 y 4)
Los resultados anatomopatológicos informan de la presencia de inflamación granulomatosa. Tras la realización de técnicas histoquímicas endometriales (PAS, Grocott, Zielhl-Nielsen) no se identifican microorganismos, pero se observa infiltrado inflamatorio crónico junto a granulomas no necrotizantes. (Figuras 5 y 6)
Se realiza toma de microlegrado para ampliar estudio microbiológico que determina por PCR DNA mycobacterium tuberculosis (M tuberculosis complex). Debido a este hallazgo se realizan cultivos seriados en los cuales también se aísla el microorganismo.
Con estos hallazgos, se solicita radiografía de tórax y analítica sanguínea completa.
Se revisa radiografía de tórax, la cual resulta dentro de la normalidad. Por otra parte, existe una elevación de enzimas hepáticas, por lo que se realiza serología en la cual se objetiva la presencia de positividad para Ac VHC, por ello, se inicia tratamiento con glecaprevir + pibrentasvir durante 12 semanas. Tras el mismo se obtiene una normalización de las enzimas hepáticas y carga viral para VHC indetectable.
Finalmente se inicia la pauta de tratamiento para tuberculosis con isoniazida y rifampicina durante 6 meses, añadiendo los 2 primeros meses pirazinamida, con lo que se consigue resolución completa del cuadro.
DISCUSIÓN
La tuberculosis genital alcanza una prevalencia del 1% en los países desarrollados, llegando a ser de un 19% en los países en vías de desarrollo. La prevalencia más alta se encuentra en las mujeres en edad fértil, siendo una causa frecuente de infertilidad 6.
La infección en el tracto genital se presenta principalmente como afectación secundaria de una tuberculosis en otro lugar del cuerpo: pulmonar (la más frecuente), renal, gastrointestinal, ósea y ocasionalmente ser parte de una tuberculosis miliar. El modo de diseminación usualmente es hematógena o linfática y ocasionalmente ocurre por contigüidad desde un foco abdominal o peritoneal 3.
La localización que se ve afectada con más frecuencia es las trompas de Falopio (90-100%), seguida del endometrio (50-60%), los ovarios (20-30%), el cérvix (5- 15%) y la vagina y vulva (1%) 4,5,6.
Las manifestaciones clínicas más comunes asociadas a la TBC genital son: disfunciones menstruales, infertilidad primaria o secundaria, dolor abdominal bajo, dolor pélvico crónico y/o masa pélvica con o sin síntomas constitucionales. No obstante, a veces, es asintomática y se encuentra de manera casual durante el estudio de infertilidad 5,3.
El diagnóstico morfológico de endometritis granulomatosa por tuberculosis se basa en la identificación de bacilos ácido-alcohol resistentes en los cortes histológicos 7. Esto es debido, a que algunas enfermedades sistémicas como la sarcoidosis, ciertos tumores malignos o tras técnicas como la ablación endometrial o la radioterapia pélvica, también podrían ocasionar la formación de granulomas 8,9. A pesar de ello, la primera afección que hay que descartar ante el diagnóstico histológico de granulomas es la tuberculosis.
Sin lugar a duda, el diagnóstico definitivo de TBC requiere el aislamiento en cultivo del bacilo de Koch, no obstante, en los casos de tuberculosis genital, al ser una entidad paucibacilar, puede resultar negativo y sería suficiente el diagnóstico de presunción basado en la sospecha clínica y el hallazgo histológico de granulomas8. La detección de DNA de mycobacterium tuberculosis mediante la reacción en cadena de la polimerasa (PCR) ha adquirido una alta especificidad y sensibilidad diagnóstica de la entidad 8. Además, se conoce que la positividad de la prueba de Mantoux y del Quantiferon también favorece el diagnóstico del cuadro. En algunos casos puede solicitarse los marcadores Ca 125 y adenosin desaminasa (ADA), aunque son determinanciones muy inespecíficas 3,6.
Como complicaciones de la tuberculosis genital se han descrito infertilidad o esterilidad que suelen persistir a pesar del tratamiento, embarazo ectópico por el daño tubárico e incluso, tuberculosis congénita 8. Siendo la más relevante de éstas la afectación de la fertilidad, debido al aumento de la incidencia de TBC genital sobretodo en los países en vías de desarrollo. Todo ello, conlleva a la necesidad de realización de técnicas de reproducción asistida para conseguir gestación, observándose que incluso en estos casos sólo el 19% de estas pacientes consiguen un embarazo, y únicamente el 7% llegan a alcanzar una gestación a término 10.
Para el tratamiento médico de la tuberculosis genital se emplean los mismos regímenes de tratamiento que para la tuberculosis pulmonar. Un régimen de 6 a 9 meses consistente en isoniacida, rifampicina y pirazinamida durante dos meses, seguido de isoniacida y rifampicina durante 4 a 6 meses. Un segundo régimen de nueve meses de isoniacida y rifampicina en pacientes que no puedan tolerar pirazinamida. Etambutol o estreptomicina deben ser incluidos en el régimen inicial hasta que se conozcan los resultados de sensibilidad de los fármacos 8. La pauta de 6 meses tiene mejor cumplimiento que la de 9 o 12 meses. Se podría plantear la posibilidad de asociar corticoides ya que se reduciría la tasa de complicaciones por el efecto antiinflamatorio e inmunodepresor. Finalmente, el tratamiento quirúrgico quedaría relegado a casos excepcionales, de secuelas o tuberculosis resistentes, individualizando cada caso y, siempre, en función del deseo genésico de la paciente 11.
Nuestro caso puede contribuir y diferenciarse de otros casos ya publicados por su carácter inusual. Se trata de una paciente postmenopaúsica con TBC genital, que refería una clínica de años de evolución consistente en una algia pélvica crónica y esterilidad que le ha imposibilitado conseguir un embarazo. Por otra parte, a pesar de que la paciente ha presentado una clínica inespecífica, y del carácter paucibacilar de la TBC genital, se ha conseguido un diagnóstico definitivo con presencia de granulomas no necrotizantes y positividad del cultivo microbiólogico para mycobacterium tuberculosis.
Con todo, contemplamos que se trata de un caso relevante, ya que pese a ser una patología que no presenta una gran tasa de incidencia en España, ha aumentado en los últimos años. Por lo que consideramos importante la realización de una buena anamnesis, exploración física y de un estudio complementario completo para conseguir un diagnóstico de certeza.
CONCLUSIÓN
La tuberculosis genital es una entidad poco frecuente en nuestro medio, aunque se está convirtiendo en una fuente de morbilidad ginecológica debido al aumento de los viajes a áreas endémicas y a la inmigración desde países con mayor prevalencia.
Es una causa importante de infertilidad femenina y su predominio generalmente se subestima debido a su naturaleza paucisintomática. Lo más importante para el diagnóstico de esta patología es sospecharla, ya que de no ser así resulta muy difícil conseguir un diagnóstico certero y lo habitual es que suceda de manera tardía durante un estudio de esterilidad.
Por lo tanto, el diagnóstico temprano y el tratamiento multidisciplinar son fundamentales para evitar complicaciones y restablecer la fertilidad.
REFERENCIAS
- World Health Statistics 2015. World Health Statistics 2018. 2018. p. 77–87.
- Rosa Cano-Portero, Rocío Amillategui-dos Santos, Raquel Boix-Martínez, Amparo Larrauri-Cámara. Epidemiología de la tuberculosis en España. Resultados obtenidos por la Red Nacional de Vigilancia Epidemiológica en el año 2015. Enferm Infecc Microbiol Clin. 2018; 36(3):179–186
- López-Rubio MA, Gómez-García MT, Sánchez-Peña JM, González-De Merlo G. Tuberculosis genital: diagnóstico de implicaciones en fertilidad. Ginecol Obstet Mex. 2017 mar;85(3):196-201.
- Jesús Salvador Jiménez López, Olga Nieto Velasco, Lucía Hernández ,José Luis Muñoz González, María Luisa Aznarez, Concepción Pérez Sagaseta, Carmen Álvarez Conejo, Javier Corredera Hernández, Cristina González Macho, Carmen Guillén Gámez. Endometritis granulomatosa: hallazgo histológico en procesos de diferente etiología. Prog Obstet Ginecol. 2006;49(12):730-5
- Beatriz Navarro Santana, Raquel Sanz Baro, Franklin Idrovo, Javier Plaza Arranz, Manuel Albi. Endometritis tuberculosa sin foco primario y dolor pélvico crónico. Rev chil obstet ginecol 2016; 81(5): 388 – 392
- Mahboobeh Shirazi, M.D, Fatemeh Shahbazi, Ph.D, Leila Pirzadeh, M.D, Seyed Rahim Mohammadi, M.D, Parisa Ghaffari, M.D, Tahereh Eftekhar, M.D. Tuberculosis endometritis presenting as a leiomyoma. Royan Institute International Journal of Fertility and Sterility Vol 8, No 4, Jan-Mar 2015: 481-484
- Sah SP, Bhadani PP, Regmi R, Tewari A, Raj GA. Fine needle aspiration cytology of tubercular epididymitis and epididymo-orchitis. Acta Cytol. 2006; 50(3): 243-249.
- Thankam R, Varma MD. Tuberculosis of the female genital tract. Global Library of Women’s Medicine. Varma, T, libr. women’s med. ,(ISSN: 1756-2228)2008; DOI 10.3843/GLOWM.10034
- Murphy O, Hoga J, Bredin C. Endometrial and pulmonary sarcoidosis. Ir J Med Sci. 1992;161:14-5.
- Bhanu NV, Singh UB, Chakraborty M, et al. Improved diagnostic value of PCR in the diagnosis of female genital tuberculosis leading to infertility. J Med Microbiol 2005;54: 927-31.
- . Bukharie H. Paradoxical response to antituberculous drugs resolution with corticosteroid therapy. Scand J Infect Dis 2000; 32:96-7.
- Kumar, N. P. Shah, A. Singhal, D. S. Chauhan, V. M. Katoch, S. Mittal, S. Kumar, M. K. Singh, S. Datta Gupta, and H. K. Prasad. Association of Tuberculous Endometritis with Infertility and Other Gynecological Complaints of Women in India. Journal of clinical microbiology, Dec. 2008, p. 4068–4070
- Nandedkar Shirish S, Patidar Ekta, Gada Dhiraj B. Malukani Kamal, Munjal Kavita, Varma Amit. Histomorphological Patterns of Endometrium in Infertility. The Journal of Obstet and Gyneco of India Sep–Oct 2015 65(5):328–334
- Inmaculada Barredo Santamaría, Martín Aperribay Ulacia, José María Bruña Pérez. Endometritis xantogranulomatosa. Rev esp patol 2004; Vol 37, n.o 4: 419-422.
FIGURAS
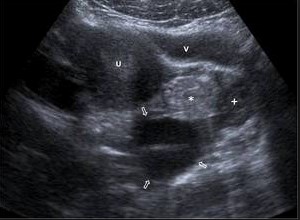
Figura 1. útero miomatoso
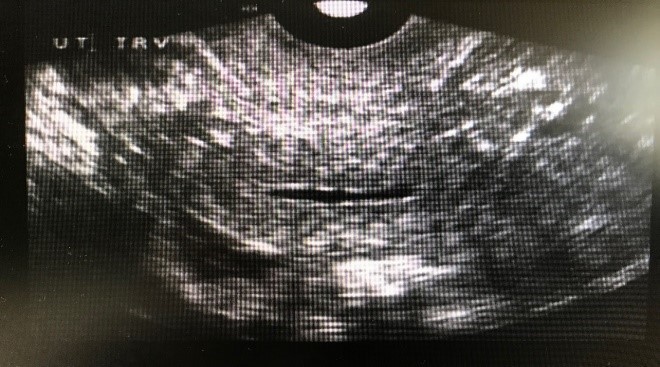
Figura 2. Corte transversal ecografía TV: útero con muco-hematometra
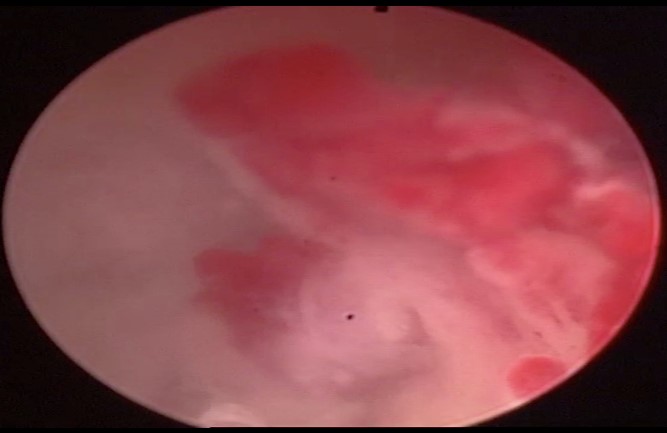
Figura 3. Histerocopia. Proliferación endometrial
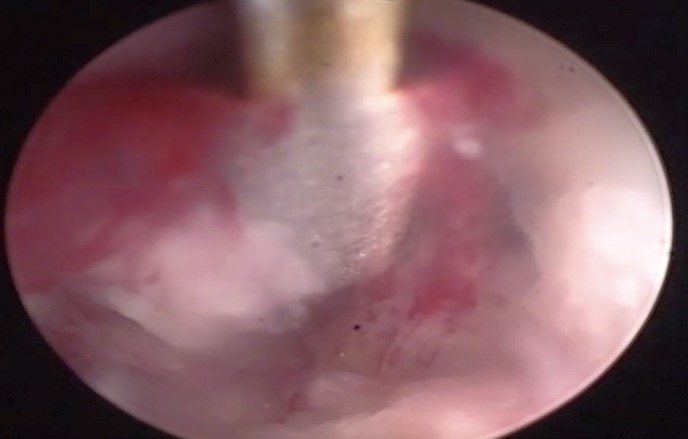
Figura 4. biopsia dirigida de la lesión
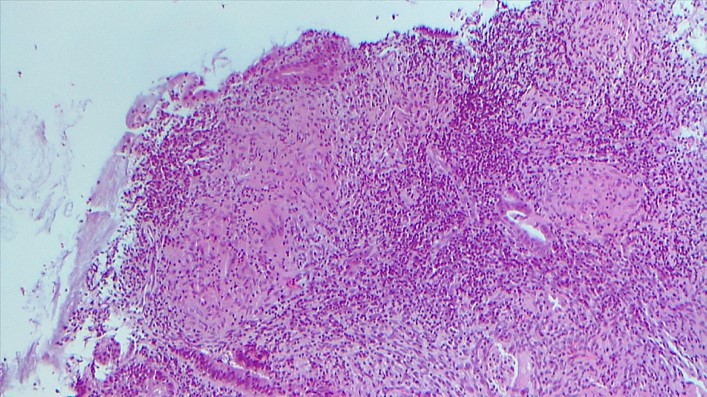
Figura 5. técnica PAS: infiltrado inflamatorio + granulomas no necrotizantes
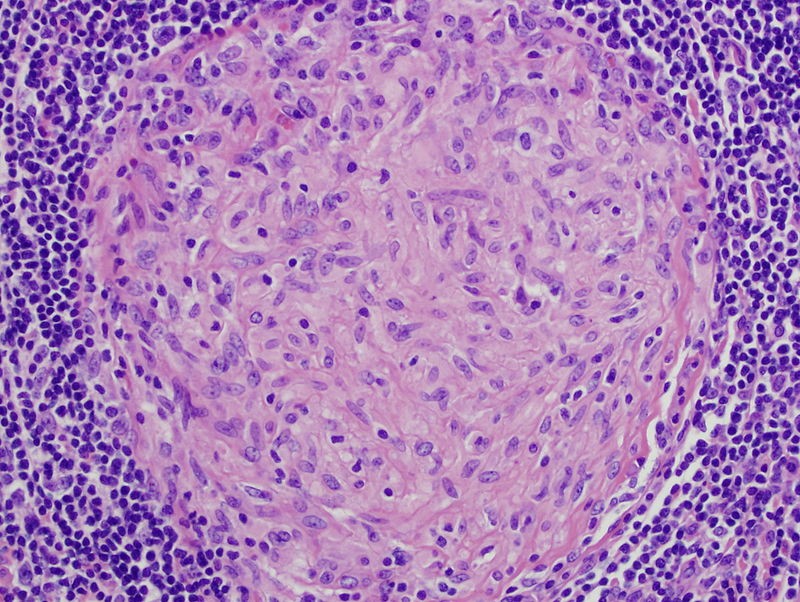
Figura 6. granuloma no necrotizante



