2021
1
Autores:
Sochog
Instituciones:
Marta Coloma(1), Margarita Gallardo Arozena(2), María Goya(3),(4), Chirag Nandwani(5), Margarita Álvarez de la Rosa(1).
1_Servicio de Ginecología y Obstetricia. Complejo Hospitalario Universitario de Canarias. Universidad de La Laguna. Santa Cruz de Tenerife, España.
2_Servicio de Ginecología y Obstetricia. Hospital Universitario Nuestra Señora de Candelaria. Universidad de La Laguna. Santa Cruz de Tenerife, España.
3_Servicio de Ginecología y Obstetricia. Hospital Universitari Vall d’Hebron. Universitat Autònoma de Barcelona. Barcelona, España.
4_Red de Salud Materno-Infantil y del Desarrollo (SAMID), Instituto Salud Carlos III. Madrid, España
5_Facultad de Medicina. Universidad de La Laguna. Santa Cruz de Tenerife, España.
Correspondencia: Dra. Margarita Gallardo Arozena, margallard6@gmail.com.
Tipo de documento:
Trabajos OriginalesEvolución y costes de la prematuridad por indicación médica en un hospital de tercer nivel
Contenido del documento:
INTRODUCCIÓN
Parto prematuro es aquel que acontece antes de la 37 semana de gestación, siendo la primera causa de muerte neonatal directa y responsable del 27% de las muertes neonatales1,2. A pesar de la investigación e intervenciones médicas, la incidencia global de parto prematuro, no ha disminuido en la mayoría de los países desarrollados en las últimas décadas3,4, siendo del 5-10% en Europa5, con tasas superiores en EE.UU., situándose en un 9,8% en el año 20166. En nuestro medio muestra valores estables de un 6-8% en la Comunidad autónoma (este dato ha sido elaborado a partir de la base de datos gubernamental del Instituto de Estadística del Gobierno de Canarias7) y del 8-10% en el Complejo Hospitalario Universitario de Canarias.
Según su etiología el parto prematuro se divide en2,8: parto prematuro espontáneo, parto prematuro por rotura prematura de membranas (RPM) y parto prematuro por indicación médica, también descrito en la bibliografía como «parto prematuro iatrogénico».
El parto prematuro iatrogénico es aquel por el cual obtenemos un recién nacido de menos de 37 semanas tras intervención médica causada por un compromiso fetal o materno. Su incidencia está poco cuantificada, aunque algunas publicaciones describen tasas del 28% al 40% de los partos prematuros en EE.UU.9 y del 30-35% en Europa, donde se ha sugerido que la estabilidad en las tasas de parto prematuro se deben a un aumento de la prematuridad iatrógena asociado a un descenso de la prematuridad espontánea10. Dicho incremento de la prematuridad iatrógena podría guardar relación con el cambio sociodemográfico de las gestantes11,12.
El parto prematuro supone un mayor coste económico que el parto a término. Para el cálculo económico se pueden emplear los Grupos Relacionados con el Diagnóstico (GRD). El sistema GRD (o Diagnosis-Related Group) se desarrolló en la década de los sesenta en la Universidad de Yale para facilitar una mejora de la calidad de la asistencia sanitaria13, generalizándose su implementación en España en 1997 a través de un proyecto del Ministerio de Sanidad y Consumo para establecer los pesos medios de los GRD14. El sistema de clasificación GRD procede de la información suministrada por el Conjunto Mínimo Básico de Datos de la historia clínica de cada paciente, e incluye datos demográficos y clínicos que permiten clasificar a los pacientes en grupos similares tanto clínicamente como en términos de consumo y gasto sanitario. La agrupación mediante GRD está diseñada para esperar que los casos que pertenecen a un mismo GRD tengan costes y estancias similares, y se actualiza cada año. La homogeneidad de recursos de los GRD refleja la utilidad de computar el coste medio del tratamiento de los pacientes que pertenecen a un determinado GRD. Esta media se puede emplear para estudio de casuística (case mix), la comparación entre hospitales, la evaluación de las tasas de mortalidad de los pacientes hospitalizados, la ejecución y soporte de guías clínicas que disminuyan la variabilidad en la práctica clínica y la estancia media hospitalaria, constituyendo así un sistema de control de calidad15.
Actualmente se desconoce la incidencia de parto prematuro iatrogénico en nuestro medio, las causas, el tipo de parto y el coste asociado. Tampoco se conoce si existe relación con las características sociodemográficas de nuestra población, debiendo tener en cuenta el elevado porcentaje de obesidad que la afecta16.
El objetivo de nuestro estudio fue determinar la evolución temporal de la tasa de prematuridad iatrógena en nuestro medio; analizar las causas, las características demográficas, el tipo de parto, la estancia media y el coste asociado a estos partos, calculados por GRD.
MÉTODOS
Se analizó una cohorte retrospectiva de pacientes ingresadas en el Complejo Hospitalario Universitario de Canarias, un centro universitario de tercer nivel con 2.600 partos anuales. El estudio contó con la aprobación del Comité Ético del Centro. Se recopilaron las pacientes con diagnóstico principal o secundario de parto prematuro (PP) (categoría 644 del CIE9-MC), con edad gestacional al ingreso entre 24-36+6 semanas. Tras aplicar los criterios de exclusión (parto prematuro espontáneo o tras RPM, pérdidas de seguimiento, altas voluntarias o traslados de gestantes) se analizaron todos los partos prematuros iatrogénicos ocurridos en los años 2001-2005, por ser de la que se tienen los primeros datos informatizados en nuestro centro y de los cinco últimos con datos completos previos a la fecha del estudio (2011-2016) (Figura 1).
Se analizaron las principales causas maternas, fetales y gestacionales que causaron el parto prematuro. El servicio de Admisión y Documentación Clínica suministró los GRD de cada una de las pacientes estudiadas. Para el cálculo del coste por paciente se procedió a multiplicar el número de estancias de cada paciente por el coste medio por estancia ajustado por GRD y año17.
Los datos fueron obtenidos a través de las historias clínicas informatizadas de cada paciente (SAP, Walldorf, Alemania). Cada variable a estudio fue codificada e introducida en tablas Excel (Microsoft, Washington, EE.UU.) para su posterior análisis con el software estadístico SPSS (IBM, Version 21.0. Armonk, NY). Las variables categóricas se analizaron con el test de Chi cuadrado y las cuantitativas normales con la t de Student. Se tomó como significación estadística p<0,05. Dado que los dos periodos temporales no son homogéneos, se presenta la comparación en porcentajes. Se calculó el incremento o descenso relativo de cada parámetro entre ambos periodos en porcentaje (cambio relativo calculado como: ((porcentaje del segundo periodo- porcentaje del primer periodo)/ porcentaje del primer periodo) x100), o sea: ((B-A/A)x100) y el IC95% de la diferencia de una proporción, para variables categóricas.
RESULTADOS
Se obtuvo un tamaño muestral de 620 pacientes, de las cuales, 251 (40,5%) corresponden al primer periodo temporal (2001-2005) y 369 pacientes (59,5%) al segundo (2011-2016). Se encontró un incremento relativo del 9,7% de la prematuridad iatrogénica entre el primer y segundo periodo temporal (de 23,7 a 26%; diferencia de 2,3%; p=0,04), y una disminución del parto prematuro espontáneo (Figura 1). En la Tabla 1 se muestra el total de partos por año asistidos en nuestro centro, el total de partos prematuros/año y el porcentaje de prematuridad atribuible a indicación médica.
Entre las pacientes que tuvieron un parto prematuro iatrógeno se objetivó un incremento significativo en el segundo periodo de la edad materna (de 27,7 a 32,9 años), la obesidad (IMC>30) (de 32,2% a 55,5%) y el uso de técnicas de reproducción asistida (de 6% a 11%) (Tabla 2). También hubo un incremento significativo de gestaciones múltiples de 14,7 a 21,1% y disminución de la multiparidad. Las características demográficas y clínicas de ambos grupos temporales se muestran en la Tabla 2.
El número de partos inducidos disminuyó en el segundo periodo respecto al primero a expensas de un aumento en las cesáreas electivas que se incrementaron un 16,7% (de 44,6% a 61,3%; IC95% 8,8-24; p=0,03). Igualmente significativo fue el descenso en la tasa de partos vaginales (de 33,1% a 22% en el segundo periodo; diferencia de 6,2%; IC95% 1-13; p=0,002). La tasa global de cesárea en los PPI en el primer periodo fue de 66,9% y de 78% en el segundo (diferencia de 11,1%; IC95% 2,4-19; p=0,02). Se objetivó un incremento estadísticamente significativo de las tasas de cesárea electiva y de cesárea intraparto (de 58,7% a 69,3%) (diferencia de 10,6%; IC95% 2,9 a 18,3; p<0,001). La principal causa de cesárea intraparto fue riesgo de pérdida de bienestar fetal en ambos periodos (86,4% y 80,7).
La estancia media sufrió un aumento relativo del 23,07%, de 7,8 (IC95% 7-8,8) a 9,6 días (IC95% 8,2-9,9; p=0,001). Al agrupar la estancia media según el GRD también se obtiene que a mayor complejidad del proceso, mayor estancia media y que en el segundo periodo temporal aumenta la estancia media incluso a igualdad de GRD (Tabla 3). Se calculó el coste por paciente, multiplicando el coste medio por estancia, año y GRD por el número de estancias de cada paciente. Se objetivó un aumento estadísticamente significativo en el coste medio por paciente de 3.068,6 € en el primer periodo frente a 7.331,9 € en el segundo (diferencia de 4.247€; IC95% 3.471-5.044; p<0,01). Los cambios relativos en tipo de prematuridad y las características del parto, su estancia media y los costes, se muestran en la Tabla 4.
También se encontró una tendencia al incremento en el segundo periodo de las tasas de preeclampsia, la cual aumenta significativamente del primer periodo temporal al segundo, (18,7% vs 25,5%; diferencia 6,8%; IC95% 0,24-13; p=0,03) con un incremento relativo del 36,36%), la diabetes gestacional del 8,1 al 15,9% (diferencia de 7,8%; IC95% 5-12,8; incremento relativo 41%; p=0,03), el CIR 16,7 al 20,1%, aunque este último sin alcanzar significación estadística (Tabla 4).
No hubo diferencias significativas entre ambos periodos en resultado neonatal adverso inmediato; la tasa de pH de cordón menor de 7,20 pasó de 13,1% a 18,9% y la tasa de Apgar menor de 5 de 4,4% a 4,9%. La complicación materna que disminuyó significativamente en el segundo periodo fue la infección de 6,4% a 2,4% (diferencia de 4%; IC95% 0,4-7,4; p=0,014). No se encontraron diferencias entre las complicaciones hemorrágicas, o ingresos en Unidad de Cuidados Intensivos (UCI) entre ambos periodos, con tasas que pasaron de 9,6 a 11,9% y del 3,6 al 3,3% respectivamente.
DISCUSIÓN
La tasa global de prematuridad en nuestro medio se mantiene estable, debido a un incremento de la prematuridad iatrogénica y al descenso de parto prematuro espontáneo. El aumento de la prematuridad indicada médicamente parece ser ocasionado por el aumento en el número de pacientes primíparas, de más edad, pacientes procedentes de técnicas de reproducción asistida, gestaciones múltiples y la obesidad.
La estabilidad en la tasa de parto prematuro en las últimas décadas han llevado a plantear la ineficacia de las estrategias de prevención del parto prematuro2. Estas interpretaciones se han basado principalmente en las tasas generales sin tener en cuenta los diferentes subtipos etiológicos de parto prematuro18. Nuestros datos apoyan los resultados de Lucovnik10, que analizó la prematuridad iatrogénica en Eslovenia, y los de Ananth9, que lo hizo en una población de Estados Unidos. En sus publicaciones demostraron que el no descenso en la tasa de nacimientos prematuros totales se relaciona principalmente con un aumento en los partos prematuros por indicación médica. Algunos de estos estudios muestran el aumento a lo largo de los años de casos de enfermedad placentaria (preeclampsia, CIR) pero sin especificar factores demográficos. En nuestro estudio hemos encontrado un incremento en las tasas de obesidad, en la media de la edad materna y el número de gestaciones obtenidas por técnicas de reproducción asistida, todos ellos conocidos en la literatura como posibles causantes de parto prematuro y de malos resultados obstétricos, con lo que creemos pueden ser los causantes del incremento de prematuridad iatrogénica encontrada en el segundo periodo temporal. Kenny et al19 estudiaron cómo el aumento de la edad materna se relaciona con resultados perinatales adversos como la muerte fetal intrauterina y el parto prematuro. En nuestra serie la edad materna aumenta de forma significativa del primer periodo temporal al segundo. Además, hemos objetivado en nuestra muestra unas tasas de obesidad elevadas, con un incremento significativo en el segundo periodo. La prevalencia en Canarias de gestación y obesidad fue estimada en un 17,1% en 201116. En una revisión sistemática y metaanálisis en el que se incluyeron 40 estudios sobre el efecto del sobrepeso y la obesidad materna en el parto prematuro se concluye que las mujeres obesas y con sobrepeso tienen un mayor riesgo de parto prematuro por indicación médica antes de las 37 semanas20.
Las causas más frecuentes de prematuridad iatrógena en nuestro estudio fueron el CIR y la preeclampsia. Ambas condiciones aumentaron desde el primer periodo temporal al segundo, con lo que la patología placentaria se muestra como principal causa de parto prematuro iatrogénico, acorde con lo publicado por Brown: la enfermedad isquémica placentaria se considera el principal factor desencadenante del parto prematuro por indicación médica21. Un estudio realizado en gestaciones únicas indicó que la preeclampsia (43%) y la restricción del crecimiento fetal (37%) estaban implicados en el 80% de todos los partos prematuros iatrogénicos por debajo de 37 semanas22.
La tasa de cesáreas realizadas de forma electiva en partos prematuros es cercana al 50% en EE.UU.6 como se demuestra también en nuestros resultados. Asimismo, en nuestra serie la tasa global de cesáreas aumenta, a expensas de las electivas y las intraparto, y disminuye la de inducciones. El porcentaje de cesáreas totales en esta población que llega a casi el 80% en el segundo periodo temporal y se observa una una disminución significativa de las tasas de parto vaginal. Esto contrasta con la tasa global de cesáreas de nuestro centro que no sobrepasa el 20%. Estos datos posiblemente reflejan la complejidad de la casuística y la disminución de la tasa de multíparas en el segundo periodo.
No hemos encontrado publicaciones que reflejen la estancia media de las gestantes con parto prematuro iatrogénico, por lo que es difícil comparar nuestros resultados con los de otros hospitales. Destaca la diferencia significativa de nuestra estancia media de 8.9 días con la estancia media habitual en nuestro medio por parto vaginal (no instrumental), que fue de 2,8 días y de 5,6 días para las cesáreas en 200517.
El coste por paciente tan elevado que encontramos en nuestro estudio de más de 7.000 €/paciente, concuerda con estudios realizados en Estados Unidos que demuestran que la comorbilidad materna está asociada con un aumento progresivo de los costes totales nacionales asociados al parto prematuro, que superan los 820 millones de dólares, y que consideran secundarios a un aumento en la vigilancia materna y detección de factores de riesgo determinantes para indicar finalizar la gestación antes del término23. Los datos institucionales publicados sobre el coste del trabajo de parto se basan únicamente en la vía del parto (vaginal o cesárea) y la presencia de morbilidad, sin tener en cuenta si los pacientes se sometieron previamente a una inducción o fue un inicio espontáneo del trabajo de parto24. Pocos estudios se centran en el coste de la prematuridad iatrogénica, pero indirectamente se ha descrito un mayor coste de la cesárea después de la inducción del parto en comparación con la cesárea electiva25. El incremento del coste encontrado en ambos periodos temporales puede deberse tanto al tipo de parto de ambos grupos (mayor tasa de cesárea en el segundo periodo temporal), así como al incremento general de los costes en sanidad con el paso de los años. Sin embargo, el cálculo del coste asociado a la asistencia de la paciente con un parto prematuro es muy difícil de realizar y puede infraestimarse ya que depende de numerosos factores no siempre cuantificables (seguimiento posterior al alta, reingresos, visitas a urgencias, tratamientos crónicos, bajas laborales, repercusión económica familiar, etc).
El estudio ASPRE ha demostrado que se puede disminuir la incidencia de preeclampsia en pacientes de riesgo en un 80% antes de la semana 34 y 60% antes de la semana 37 mediante el empleo de aspirina; ésta, combinada con el cribado de preeclampsia precoz en el primer trimestre reduciría la incidencia de preeclampsia en un 62%. Asumiendo esta reducción de riesgo en nuestra casuística, esta disminución conllevaría el ahorro de medio millón de euros (evitaríamos 87 casos de preeclampsia multiplicado por su coste medio de ingreso)26.
Respecto al ahorro teórico que se conseguiría reduciendo el número de gestaciones múltiples si se siguen las recomendaciones de transferencia de embrión único27, nuestros 56 casos de TRA implicaría un ahorro teórico de 346.636,9€.
La obesidad es un problema epidémico en nuestro medio y si se implantaran medidas sociales destinadas a su prevención se ahorrarían complicaciones a corto plazo en las gestantes, derivadas de la diabetes gestacional y la macrosomía, de hasta 2000 millones de dólares, como demuestran en un modelo estadístico Lenoir y cols28.
Por tanto, las políticas sanitarias enfocadas a potenciar las consultas prenatales para optimizar el estado de salud de la mujer previo al embarazo, parecen el medio adecuado para conseguir disminuir los costes asociados a prematuridad iatrógena.
La principal limitación de este estudio es su naturaleza observacional retrospectiva, a la que se suman las limitaciones inherentes a una base de datos histórica en los primeros años del estudio. La codificación de los GRD es un proceso administrativo obtenido del diagnóstico principal especificado por el facultativo en el informe de alta, por lo que puede existir la posibilidad de error. Tampoco hemos estudiado, por no ser uno de los fines de este trabajo, la evolución de la morbi-mortalidad neonatal e infantil posterior. Sin embargo, algunos estudios observaron que el aumento de prematuros por indicación médica se asoció con una reducción favorable de la mortalidad perinatal, con las limitaciones que tienen los datos de estudios ecológicos22. Una fortaleza de este estudio es su tamaño muestral y la poca probabilidad de pérdida de pacientes, puesto que al ser partos pretérmino, no se realizan fuera de nuestro centro, en centros privados ni en islas menores. Además, esta cohorte también refleja los cambios temporales demográficos de las gestantes, lo que permite examinar con detalle las condiciones maternas, y esto puede ayudar a la identificación de determinados factores de riesgo y al manejo de gestaciones futuras. Asimismo, la estimación del coste económico por GRD asociado a la estancia media de las gestantes permite una mejor aproximación al gasto real, en comparación con el coste únicamente por procesos clínicos, como se realiza de forma habitual.
Las intervenciones dirigidas modificar los factores demográficos y el riesgo y consecuentemente de riesgos de preeclampsia y CIR, como por ejemplo la administración de ácido acetilsalicílico a pacientes seleccionadas26 son las que podrían reducir la prematuridad por indicación médica en determinadas situaciones y con ello el coste sanitario.
CONCLUSIONES
El incremento de la prematuridad por indicación médica es el responsable de la no disminución de la tasa de prematuridad global. Dicho incremento muestra relación con cambios demográficos en la población obstétrica, tales como aumento en la edad materna, índice de masa corporal, técnicas de reproducción asistida y gestaciones gemelares. Existe una relación entre dichos factores de riesgo con la preeclampsia y el CIR, los cuales han resultado ser las causas más frecuentes de prematuridad por indicación médica. La prevención primaria y la secundaria así como la disminución de la variabilidad de la práctica clínica y la auditoría de las indicaciones podrían disminuir la incidencia de la prematuridad por indicación médica. Los partos prematuros por indicación médica son más caros y más complejos que los partos espontáneos. Su reducción conllevaría una disminución de los costes tanto maternos como fetales.
REFERENCIAS
- WHO. Available from: https://www.who.int/es/news-room/fact-sheets/detail/preterm-birth.
- Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet (London, England). 2008;371(9606):75-84.
- Steer PJ. The epidemiology of preterm labour–why have advances not equated to reduced incidence? BJOG. 2006;113 Suppl 3:1-3.
- Lawn JE, Cousens S, Zupan J, Lancet Neonatal Survival Steering T. 4 million neonatal deaths: when? Where? Why? Lancet (London, England). 2005;365(9462):891-900.
- Zeitlin J, Szamotulska K, Drewniak N, Mohangoo AD, Chalmers J, Sakkeus L, et al. Preterm birth time trends in Europe: a study of 19 countries. BJOG. 2013;120(11):1356-65.
- Martin JAH, B.E.; Osterman, M.J.K.; Driscoll, A.K.; Drake, P. Births: Final data for 2016. National Vital Statistics Reports; vol 67 no1. Hyattsville, MD: National Center for Health Statistics. 2018 [Available from: https://www.cdc.gov/nchs/data/nvsr/nvsr67/nvsr67_01.pdf.
- Registro gubernamental de partos prematuros en la Comunidad Canaria del año 2000 a 2016. Instituto Canario de Estadística. [Available from: http://www.gobiernodecanarias.org/istac/]
http://www.gobiernodecanarias.org/istac/jaxi-istac/tabla.do?uripx=urn:uuid:3a41b00c-bc85-492d-8283-5232e9ce376c&uripub=urn:uuid:77ff28fc-e8b2-4544-bcb6-433f2288abed
http://www.gobiernodecanarias.org/istac/jaxi-istac/tabla.do?uripx=urn:uuid:09cffe40-c858-4a8c-a23f-a0e56cdadd17&uripub=urn:uuid:77ff28fc-e8b2-4544-bcb6-433f2288abed
- Iams JD, Cebrik D, Lynch C, Behrendt N, Das A. The rate of cervical change and the phenotype of spontaneous preterm birth. Am J Obstet Gynecol. 2011;205(2):130 e1-6.
- Ananth CV, Vintzileos AM. Medically indicated preterm birth: recognizing the importance of the problem. Clin Perinatol. 2008;35(1):53-67, viii.
- Lucovnik M, Bregar AT, Steblovnik L, Verdenik I, Gersak K, Blickstein I, et al. Changes in incidence of iatrogenic and spontaneous preterm births over time: a population-based study. J Perinat Med. 2016;44(5):505-9.
- Ananth CV, Vintzileos AM. Maternal-fetal conditions necessitating a medical intervention resulting in preterm birth. Am J Obstet Gynecol. 2006;195(6):1557-63.
- Souza RT, Cecatti JG, Passini R Jr, Tedesco RP, Lajos GJ, Nomura ML, et al.; Brazilian Multicenter Study on Preterm Birth study group. The Burden of Provider-Initiated Preterm Birth and Associated Factors: Evidence from the Brazilian Multicenter Study on Preterm Birth (EMIP). PLoS One. 2016 Feb 5;11(2):e0148244.
- Fetter RB. Diagnosis related groups: the product of the hospital. Clin Res. 1984;32(3):336-40.
- Ministerio de Sanidad y Consumo. Análisis y desarrollo de los GDR en el Sistema Nacional de Salud Madrid1999 [Available from: https://www.mscbs.gob.es/estadEstudios/estadisticas/docs/analisis.pdf.
- Bellanger MM, Quentin W, Tan SS. Childbirth and Diagnosis Related Groups (DRGs): patient classification and hospital reimbursement in 11 European countries. Eur J Obstet Gynecol Reprod Biol. 2013;168(1):12-9.
- Bautista-Castano I, Aleman-Perez N, Garcia-Salvador JJ, Gonzalez-Quesada A, Garcia-Hernandez JA, Serra-Majem L. [Prevalence of obesity in pregnant women of Canary Islands, Spain]. Med Clin (Barc). 2011;136(11):478-80.
- Ministerio de Sanidad, Consumo y Bienestar Social. [Available from: https://www.mscbs.gob.es/estadEstudios/estadisticas/cmbd.htm.
- Chang HH, Larson J, Blencowe H, Spong CY, Howson CP, Cairns-Smith S, et al. Preventing preterm births: analysis of trends and potential reductions with interventions in 39 countries with very high human development index. Lancet (London, England). 2013;381(9862):223-34.
- Kenny LC, Lavender T, McNamee R, O’Neill SM, Mills T, Khashan AS. Advanced maternal age and adverse pregnancy outcome: evidence from a large contemporary cohort. PloS one. 2013;8(2):e56583.
- McDonald SD, Han Z, Mulla S, Beyene J, Knowledge Synthesis G. Overweight and obesity in mothers and risk of preterm birth and low birth weight infants: systematic review and meta-analyses. BMJ (Clinical research ed). 2010;341:c3428.
- Brown HK, Speechley KN, Macnab J, Natale R, Campbell MK. Maternal, fetal, and placental conditions associated with medically indicated late preterm and early term delivery: a retrospective study. BJOG. 2016;123(5):763-70.
- Ananth CV, Vintzileos AM. Epidemiology of preterm birth and its clinical subtypes. J Matern Fetal Neonatal Med 2006;19(12):773-82.
- Nicholson WK, Frick KD, Powe NR. Economic burden of hospitalizations for preterm labor in the United States. Obstet Gynecol. 2000;96(1):95-101.
- Explotación estadística del Conjunto Mínimo Básico de Datos 2015 [Available from: https://www.mscbs.gob.es/estadEstudios/estadisticas/cmbdhome.htm.
- Declercq E, Barger M, Cabral HJ, Evans SR, Kotelchuck M, Simon C, et al. Maternal outcomes associated with planned primary cesarean births compared with planned vaginal births. Obstet Gynecol. 2007;109(3):669-77.
- Rolnik DL, Nicolaides KH, Poon LC. Prevention of preeclampsia with aspirin [published online ahead of print, 2020 Aug 21]. Am J Obstet Gynecol. 2020;S0002-9378(20)30873-5.
- Medical Advisory Secretariat. In vitro fertilization and multiple pregnancies: an evidence-based analysis. Ont Health Technol Assess Ser. 2006;6(18):1-63. Epub 2006 Oct 1. PMID: 23074488; PMCID: PMC3379537.
- Lenoir-Wijnkoop I, van der Beek EM, Garssen J, Nuijten MJ, Uauy RD. Health economic modeling to assess short-term costs of maternal overweight, gestational diabetes, and related macrosomia – a pilot evaluation. Front Pharmacol. 2015 May 20;6:103. doi: 10.3389/fphar.2015.00103. PMID: 26042038; PMCID: PMC4438224.
TABLAS Y FIGURAS
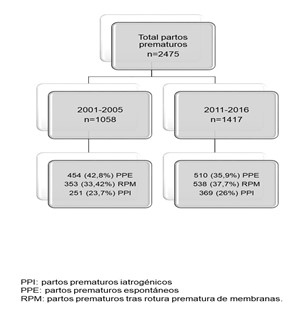
Figura 1. Subtipos de parto prematuro en ambos periodos de estudio.
Tabla 1. Distribución anual de partos, partos prematuros y partos iatrogénicos en el primer (a) y segundo periodo (b).
Tabla 1 a.
| Año | 2001 | 2002 | 2003 | 2004 | 2005 | Total 1er periodo |
| Total de partos | 2.493 | 2.448 | 2.445 | 2.467 | 2.457 | 12.310 |
| PP totales (%Total) | 208 (8,3) | 214 (8,7) | 204 (8,3) | 223 (9) | 209 (8,5) | 1.058 (8,6) |
| PPI (% PP) | 44 (21,1) | 47 (21,9) | 50 (24,5) | 54 (24,2) | 56 (26,8) | 251 (23,7) |
Tabla 1 b.
| Año | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | Total 2º periodo |
| Total de partos | 2.763 | 2.747 | 2.504 | 2.622 | 2.551 | 2.618 | 15.805 |
| PP totales (%Total) | 262 (9,4) | 228 (8,3) | 229 (9,1) | 262 (9,9) | 213 (8,3) | 223 (8,5) | 1.417 (8,9) |
| PPI (% PP) | 68 (25,9) | 59 (25,8) | 54 (23,5) | 63 (24) | 59 (27,7) | 66 (29,6) | 369 (26) |
Tabla 2. Características demográficas y clínicas de las pacientes con parto prematuro iatrogénico.
| Variables | Total de la
Muestra n=602 |
1er periodo
2001-2005 n=251 |
2do periodo
2011-2016 n=369 |
Diferencia 2do – 1er periodo
media (IC 95%) |
p | |
| Media edad materna en años | 30,8 | 27,7 | 32,9 | 5,2 (4,3-6,0) | <0,001 | |
| Multíparas (%) | 204 (32,9) | 95 (37,8) | 109 (29,5) | -8.3 (-0,7 a -15,8) | 0,019 | |
| Técnicas de reproducción asistida (%) |
56 (9) |
15 (6) |
41 (11,1) |
5,1 (0,8-9,4) |
0,02 |
|
| Gestaciones múltiples (%) | 115 (18,5) | 37 (14,7) | 78 (21,1) | 6,4 (0,4-12,4) | 0,04 | |
| Índice masa corporal >30(%) | 288 (46,5) | 81 (32,2) | 207 (55,5) | 23,3 (15,6-30,9) | <0,001 | |
| Hipertensión arterial crónica (%) | 30 (4,8) | 9 (3,6) | 21 (5,8) | 2,2(-1,1 a 5,5) | ns | |
| Diabetes pre- gestacional (%) | 41 (6,6) | 14 (5,6) | 27 (7,3) | 1,53 (-2,3 a 5,4) | ns | |
| Muerte fetal previa (%) | 11 (1,8) | 4 (1,6) | 7 (1,9) | 0,3 (-1,7 a 2,3) | ns | |
| Autoinmunes (%) | 12 (1,9) | 5 (2) | 7 (1,9) | -0,1 (-2,3 a 2,1) | ns |
Variables categóricas analizadas con el test de Chi cuadrado y varaibles cuantitativas normales con la t de Student. Significación estadística p<0,05 (ns: no significativo)
Tabla 3. Estancia media en función de Grupos Relacionados por Diagnóstico
| Grupos Relacionados por Diagnóstico | Primer periodo
2001-2005 (días) |
Segundo periodo 2011-2016 (días) | Incremento relativo (%)
|
| Parto vaginal sin complicaciones (GRD373) | 6,5 | 6,9 | 6,15 |
| Parto vaginal con complicaciones (GRD372) | 7,1 | 9,2 | 29,57 |
| Cesarea sin complicaciones (GRD371) | 7,3 | 9,2 | 26,02 |
| Cesárea con complicaciones (GRD370) | 7,9 | 9,7 | 22,78 |
| Cesárea de alto riesgo sin complicaciones (GRD651) | 7,4 | 8,8 | 18,91 |
| Cesárea de alto riesgo con complicaciones (GRD650) | 7,5 | 11,1 | 48 |
| Total | 7,8 | 9,6 | 23,07 |
Tabla 4. Tendencias en la prematuridad iatrogénica entre ambos periodos.
| Primer periodo 2001-2005 | Segundo periodo 2011-2016 | Cambio relativo | p | |
| Retraso del crecimiento intrauterino (%) | 16,7 | 20,1 | ↑20,35% | ns |
| Edad gestacional al ingreso semanas (IC95%) | 32,6 (32,5-33,1) | 32,9 (32,7-33,4) | ↑ 0,9% | ns |
| Edad gestacional al parto semanas (IC95%) | 33.6 (33,4-33,7) | 33.7 (33,6-34) | ↑ 0,3% | ns |
| Inducciones (%) | 55,4 | 38,7 | ↓ 30,14% | 0,03 |
| Cesáreas electivas (%) | 44,6 | 61,3 | ↑ 37,44% | 0,03 |
| Parto vaginal (%) | 33,1 | 22,0 | ↓33,53% | 0,002 |
| Estancia media en días (IC95%) | 7,8 (7-8,8) | 9,6 (8,2-9,9) | ↑ 23,07% | 0,01 |
| Coste medio por paciente en euros
(Desviación estándar) |
3.068,6
(2050,3) |
7.331,9
(6116,3) |
↑ 139,09% | <0,001 |
Variables categóricas analizadas con el test de Chi cuadrado y varaibles cuantitativas normales con la t de Student. Significación estadística p<0,05 (ns: no significativo)



