2013
2
Autores:
Instituciones:
José Urdaneta M., PhD.1, Lismar Adriana Briceño Suárez.2, Maritza Cepeda de Villalobos, PhD.3, Ciro Montiel, PhD.1, Rafael Marcucci J, PhD.1, Alfi Contreras Benítez.2, Andrea Mujica A.a, Nasser Baabel Romero .a
1.Departamento de Morfofisiopatología, 2.Programa de Postgrado, 3.Departamento de Obstetricia y Ginecología. Facultad de Medicina, Universidad del Zulia. Venezuela.
Tipo de documento:
Trabajos OriginalesFUNCIÓN SEXUAL ANTES Y DESPUÉS DE LA REPARACIÓN QUIRÚRGICA DEL PROLAPSO GENITAL
Contenido del documento:
RESUMEN
Objetivo: Comparar la función sexual (FS) de mujeres con prolapso genital (PG) antes y después de su reparación quirúrgica. Métodos: Investigación de tipo comparativa y aplicada, con diseño cuasi experimental, prospectivo y de campo, donde se evaluó la FS de mujeres con diagnóstico de PG antes y después del tratamiento quirúrgico con técnicas convencionales, mediante el Cuestionario Sexual para Prolapso genital e Incontinencia Urinaria versión corta (PISQ-12). Resultados: Al comparar la FS antes y después de la cirugía reparadora del PG, se determinó que tanto la puntuación total del PISQ-12 (15,90 ± 6,51 vs. 32,17 ± 3,62) como las puntuaciones de las dimensiones respuesta sexual (5,87 ± 2,80 vs. 10,97 ± 2,80) y limitaciones sexuales femeninas (4,88 ± 3,90 vs. 16,77 ± 3,00) fueron significativamente más altas luego de la intervención quirúrgica (p<0,001), a excepción del indicador intensidad del orgasmo (0,80 ± 0,71 vs. 0,87± 0,73; p= 0,722) y la dimensión limitaciones sexuales de la pareja (4,37 ± 2,14 vs. 3,56 ± 2,70; p=0,815) donde sus puntuaciones antes y después del tratamiento quirúrgico no fueron estadísticamente significativas (p>0,05). Conclusiones: Las mujeres con PG presentan una pobre FS, la cirugía reparadora del PG por técnicas convencionales mejoró significativamente la FS de las pacientes con disfunción del piso pélvico, permitiéndoles obtener a estas mujeres una vida sexual más placentera, con mejoría de su calidad de vida.
PALABRAS CLAVE: Cirugía reparadora, función sexual, prolapso genital, calidad de vida
SUMMARY
Objective: To compare sexual function (SF) of women with genital prolapse (GP) before and after surgical repair. Methods: This is a comparative and applied research with quasi-experimental, prospective and field design, which evaluated the SF of women diagnosed with PG before and after surgical treatment with conventional techniques, by the short version of the Prolapse and Incontinence Sexual Questionnaire (PISQ-12). Results: When comparing the SF before and after surgical repair of GP, it was determined that both the total score of PIQS-12 (15.90 ± 6.51 vs. 32.17 ± 3.62) and the scores of the dimensions: sexual response (5.87 ± 2.80 vs. 10.97 ± 2.80) and female sexual limitations (4.88 ± 3.90 vs. 16.77 ± 3.00) were significantly higher after surgery (p<0.001), except the indicator: orgasm intensity (0.80 ± 0.71 vs. 0.87 ± 0.73, p = 0.722) and the dimension partner’s sexual limitations (4.37 ± 2,14 vs. 3.56 ± 2.70, p=0.815) where their scores before and after surgery showed no statistically significant differences (p>0.05). Conclusions: Women with GP exhibit a poor SF, surgical repair of GP by conventional techniques significantly improves the SF of patients with pelvic floor dysfunction, allowing these women get sexual life more pleasant, which will impact on improving their quality of life.
KEY WORDS: Repair surgery, sexual function, genital prolapse, quality of life
INTRODUCCIÓN
Hablar sobre sexualidad parece un tema sencillo y conocido ya que se refiere a algo que forma parte del propio ser del individuo, con frecuencia se relaciona con la actividad coital única y exclusivamente, aunque incluya otros aspectos y que de forma permanente sea mostrada por el sujeto (1). La sexualidad es una parte fundamental en la vida del ser humano, mediante ella este ha podido reproducirse, conocer su anatomía y relacionarse con el sexo opuesto; si bien la actividad sexual es algo natural, un alto porcentaje de personas en algún momento de sus vidas relata presentar alguna alteración y, como consecuencia, no disfruta de una actividad sexual satisfactoria (2).
La función sexual es un importante indicador de la calidad de vida, el cual esta influenciado por una variedad de factores físicos, psicológicos y sociales (3). Por lo tanto, no debe comprenderse la sexualidad humana sin reconocer de antemano su carácter pluridimensional; es decir, tiene que haber una dimensión personal, individual, donde se expresa el yo del individuo; una dimensión de pareja donde haya una expresión de vivencias, goce, placer o displacer en la pareja; una dimensión familiar donde se manifieste la reproducción y la comunicación filial, así como también una dimensión social donde se exprese comunicación y mandatos sociales (4).
Por otra parte, la función sexual representa el aspecto clave de la salud pélvica de las mujeres, el cual sólo recientemente ha aparecido como un tema abiertamente debatido. A pesar que el parto representa un acontecimiento central en la vida reproductiva de una mujer, en términos tantos físicos como psicosociales, este acarrea un impacto potencial en todos los dominios de la función sexual. Diversos estudios han demostrados que las mujeres que han tenido hijos tienen menores puntuaciones en los indicadores auto-reportados de la función sexual, al compararse con las nulíparas, sin embargo se han atribuido más bien a factores psicológicos y sociales que a una lesión del piso pélvico (3).
La disfunción sexual en la mujer puede tener diversas causas, sin embargo desórdenes del piso pélvico como la incontinencia urinaria (IU) y el prolapso de órganos pélvicos, pueden tener influencia en la satisfacción y funcionalismo sexual. Sin embargo, la relación entre el PG y la función sexual no es del todo entendida, las mujeres con esta patología pueden manifestar dispareunia, decremento en la capacidad orgásmica, disminución de la libido y sentimientos de miedo o vergüenza en relación a su alteración anatómica (5).
La patología del suelo pélvico, incluyendo la incontinencia urinaria, la incontinencia anal (IA) y el prolapso genital, es muy prevalente, afectando aproximadamente a un tercio de las mujeres adultas. Aunque esta patología no supone un riesgo vital para estas mujeres, sus consecuencias sociales y económicas pueden ser importantes; sus síntomas pueden causar alteraciones significativas e interferir con las actividades de la vida diaria incluyendo la capacidad de funcionamiento físico, social y sexual (6).
En los EEUU, se ha reportado una prevalencia del 30% en mujeres en edad mediana, con una tendencia al aumento en relación con la edad (5). En ese país anualmente se llevan a cabo aproximadamente 200.000 procedimientos quirúrgicos en pacientes que padecen de prolapso de órganos pélvico, estimándose que una mujer durante toda su vida tiene un riesgo de ser llevada a cirugía por prolapso genital del 11,1% (7).
En Venezuela la incidencia de disfunciones del piso pélvico es baja, reportando una incidencia de disfunción del 9,4%, es decir 1 de cada 10 mujeres; estando relacionada con la incontinencia urinaria de esfuerzo y afectando principalmente a mujeres de edad mediana en etapa de climaterio y menopausia (8). Al respecto, Urdaneta y cols (9), encontraron que en menopáusicas del Estado Zulia, que no recibían terapia de reemplazo hormonal había una mayor afectación de su calidad de vida, debida principalmente a presentar sintomatología de la esfera urogenital ocasionadas por la presencia de prolapso genital o incontinencia urinaria.
Muchas de estas pacientes pueden presentarse asintomáticas o bien manifestar síntomas concomitantes, bien sean urinarios, intestinales o en la esfera sexual; al respecto, el Prolapso Genital podría tener un efecto adverso sobre la Función Sexual debido a que potencialmente puede generar malestar, incontinencia urinaria o sentimientos de vergüenza durante la actividad sexual (10). Por lo tanto, al evaluar clínicamente a las mujeres con problemas de suelo pélvico, es importante tener en cuenta si son sexualmente activas y si no lo son hay que explorar si la inactividad sexual, puede estar relacionada con su problema de suelo pélvico (11).
Algunos estudios han encontrado que los trastornos del suelo pélvico ha afectado negativamente el funcionamiento sexual, reportándose que casi la mitad de las pacientes con incontinencia urinaria consideraba que su trastorno urinario ha afectado negativamente a las relaciones sexuales. Sin embargo, otros estudios han encontrado que la función sexual en mujeres con prolapso genital o incontinencia urinaria no difería de las de aquellas mujeres con continencia y sin prolapso (12).
Es frecuente que en la consulta ginecológica de la paciente con trastornos del suelo pélvico, la sexualidad integre un componente implícito de las preocupaciones de estas pacientes; surgiendo frecuentemente durante la entrevista clínica elementos que orientan a alteraciones de la sexualidad. En estudios que han considerado el estudio de la función sexual como una forma de medir los resultados de las intervenciones efectuadas para tratar los problemas del suelo pélvico, la mayoría de sus participantes, si bien han convenido que el sexo es una parte importantes de sus vidas, muchas se encuentran descontentas con sus vidas sexuales, puesto que su capacidad de tener y de disfrutar de sexo había empeorado en los últimos 6 meses, atribuyendo este descontento a la presencia de estos trastornos (13).
La corrección quirúrgica del prolapso genital debe aliviar los síntomas, mantener y eventualmente mejorar la funcionalidad de los órganos pélvicos así como también restituir la anatomía. La subvaloración de cualquiera de estos aspectos generará un error en la elección de la técnica o materiales a utilizar, haciendo altamente probable las recidivas o la aparición de complicaciones a largo plazo (14). Uno de los problemas a enfrentar por el cirujano, es la elección de la técnica quirúrgica, ya que son los mismos tejidos y ligamentos donde reside la lesión, los que se utilizan en la mayoría de las técnicas convencionales para corregir el defecto (7).
Las técnicas quirúrgicas clásicas poseen un alto porcentaje de recurrencia, que puede ser entre 5 y 40% para cistocele (15). Se ha encontrado que la corrección quirúrgica se acompaña de frecuentes recaídas por fallas en la pared o compartimiento anterior aproximadamente en un 30% de las pacientes, y hasta un 3 a 5% de recidiva del prolapso de cúpula (7). Estas cifras han conllevado a replantearse la fisiopatología del prolapso y al desarrollo de nuevas técnicas quirúrgicas como las cintas y mallas; sin embargo, estas no se encuentren disponibles en una gran parte de los hospitales venezolanos del sector público, como la institución ámbito del estudio.
Los procedimientos reconstructivos, tienen como objetivo mantener la longitud, diámetro y el eje vaginal fisiológico, a fin de preservar la función sexual, urinaria e intestinal (16). En este sentido, posterior a la corrección quirúrgica de los trastornos del piso pélvico se han informado una mejoría de la función sexual cercana a un 24%, encontrándose solo un 5% de casos que han manifestado lo contrario. Sin embargo, la colporrafia posterior, se ha asociado con un empeoramiento de la función sexual y aumento de la dispareunia (12). Por consiguiente, en la investigación de los resultados de tratamientos para estas patologías, hay que tener en cuenta, que cualquier medida que se proponga para resolver los problemas de suelo pélvico, debería ser evaluable desde el punto de vista de la paciente, en cuanto al impacto en su calidad de vida del tratamiento aplicado y su relación con los cambios en los síntomas urinarios, anorectales y sexuales (11).
El interés por información sobre la función sexual es esencial para el manejo adecuado de la sexualidad y los problemas sexuales, es por ello que el objetivo de este estudio es comparar la función sexual de las mujeres con prolapso genital antes y después de su reparación quirúrgica.
PACIENTES Y MÉTODOS
De acuerdo al problema planteado, referido por la función sexual posterior a la reparación del prolapso genital y en función de los objetivos formulados se efectuó una investigación de tipo comparativa y aplicada, adecuada a los propósitos del diseño cuasi experimental, prospectivo y de campo, en la cual se seleccionó de manera intencionada y no probabilística a 30 mujeres con diagnóstico de PG atendidas en la consulta ginecológica y programadas para su intervención quirúrgica en la Maternidad “Dr. Armando Castillo Plaza”, sede de la División de Ginecología y Obstetricia del SAHUM, de acuerdo con los siguientes criterios:
1. Pacientes con diagnóstico de prolapso genital grado II o más programadas para cirugía reparadora con técnicas convencionales.
2. Manifestar actividad sexual.
3. Ausencia de enfermedades psiquiátricas concomitantes, tales como: depresión o trastornos de ansiedad.
4. Deseo voluntario de participar en la investigación.
Se excluyeron las pacientes que manifestaron inactividad sexual, presentasen contraindicaciones absolutas o relativas para la cirugía, o tuviesen enfermedades crónicas o degenerativas. Asimismo, dada las características del instrumento evaluador fueron excluidas pacientes analfabetas, con discapacidad visual u orientación homosexual.
Se aplicó el instrumento “Pelvic Organ Prolapse Incontinence Sexual Questionnaire” (PISQ), en su versión corta en español (PISQ-12), el cual es un cuestionario auto-administrado específico para la valoración de la función sexual en pacientes con prolapso genital e incontinencia, que consta de 12 preguntas seleccionadas de su versión original, divididos en tres dominios: (a) respuesta sexual (ítems 1-4, 12), (b) limitaciones sexuales femeninas (ítems 5-9) y (c) limitaciones sexuales masculinas (ítems 10-11). El cálculo de la puntuación del cuestionario PISQ-12, se realiza mediante la sumatoria de las puntuaciones de cada ítem, valorado mediante una escala tipo Lickert donde cero (0) equivale a siempre y cuatro a nunca; invirtiéndose esta puntuación para los ítems que miden los comportamientos y emociones durante la repuesta sexual (ítems 1-4). El rango de puntaje de este instrumento es de 0 a 48 puntos y se considera para todos los ítems las alternativas 0 y 1 como falla en la respuesta sexual, es decir, como una disfunción sexual femenina, siendo a mayor puntaje mejor función sexual (17).
Es un instrumento auto-administrado, fiable, válido y específico para evaluar la función sexual en pacientes con prolapso de órganos pélvicos o incontinencia (11). Ha sido validado en mujeres heterosexuales, sexualmente activas, con prolapso genital o incontinencia urinaria, encontrándose que sirve para predecir la puntuación de la forma original (3). Asimismo, se ha realizado la confiabilidad de los coeficientes de correlación de Pearson o Spearman entre las puntuaciones del cuestionario PISQ-12 y las puntuaciones de otros cuestionarios: “Internacional Consultation on Incontinence Questionnaire Urinary Incontinence Short Form” (ICIQ-UI-SF), Cuestionario de Función Sexual de la Mujer (FSM) y Cuestionario de Autoevaluación del Control de la Vejiga (CACV). La validez de concepto ha sido determinada por medio de la aplicación de la prueba de la T de Student para comparar las medias en la puntuación en el PISQ-12 entre subgrupos con y sin vejiga hiperactiva evaluada mediante el cuestionario CACV, y con disfunción sexual moderada versus severa, evaluada mediante el FSM.
Para la ejecución de esta investigación, a cada una de las pacientes seleccionadas, se le efectuó una consulta ginecológica integral, se interrogó acerca de la sintomatología propia de la disfunción del piso pélvico, como la incontinencia urinaria, la urgencia miccional, la incontinencia fecal o la sensación de peso en periné. Seguidamente, se colocó a la paciente en posición de litotomía y se observó la posición de los órganos en reposo y al realizar esfuerzos: toser, maniobra de Valsalva e incorporarse sin ayuda; se insertó el espéculo de Graves y se repitieron las maniobras. Se evaluó el defecto por medio del método clínico de Baden-Walker (8) y se procedió a la clasificación del grado de prolapso; asimismo, se evaluaron digitalmente tanto el tono de los músculos perineales en reposo y en contracción como los factores predisponentes y patologías asociadas.
A las pacientes seleccionadas se les solicitó su consentimiento informado tanto para participar en el estudio como para ser intervenidas quirúrgicamente en caso de resultar aptas para la cirugía. Seguidamente, les fueron entregados el cuestionario PISQ-12, previa explicación del mismo, y se registraron en una ficha de trabajo los datos recopilados para el cumplimiento de los objetivos propuestos. Para proseguir con el tratamiento quirúrgico, les fueron solicitadas las evaluaciones preoperatorios pertinentes, y de encontrarse aptas se sometieron a cirugía reparadora según técnicas convencionales. Una vez planificada y realizada la intervención quirúrgica, posterior a un periodo de 6 meses del postoperatorio se procedió a realizar la segunda medición de la función sexual.
Los datos obtenidos fueron introducidos en una base de datos y se empleó para su procesamiento estadístico al Paquete Estadístico para Ciencias Sociales (SPSS), versión 17. Las dimensiones de las variables obtenidas por el instrumento evaluador en ambas mediciones expresadas mediante medidas de tendencia central, frecuencias absolutas y relativas, medias y desviación estándar. Para realizar la comparación de los resultados obtenidos entre ambas evaluaciones se utilizó la prueba de la T de Student; tomándose para su significancia estadística un nivel del confianza del 95% (p<0,05). Finalmente, los resultados conseguidos se presentaron en tablas de distribución de frecuencias.
RESULTADOS
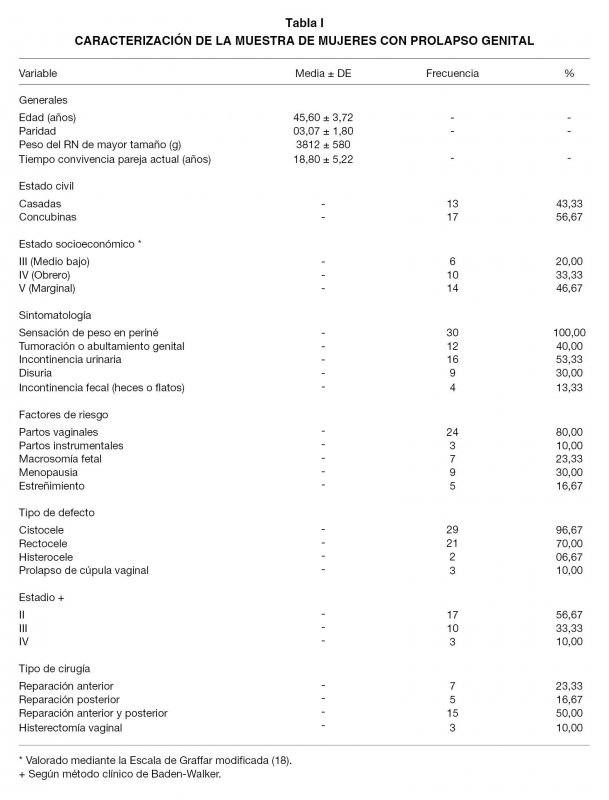
En la Tabla I se muestra el análisis de algunas características de la muestra analizada, evidenciándose que las pacientes evaluadas tenían una edad promedio de alrededor de 46 años, una paridad en promedio de 3 hijos, siendo el peso al nacer del recién nacido de mayor peso de aproximadamente 3800 gramos, con un promedio de 18,8 años de convivencia con sus parejas actuales, asimismo, prevalecieron las mujeres unidas en concubinato y de estratos económicos muy bajos (III-V).
Los síntomas más prevalentes que motivaron la consulta de estas pacientes fueron la sensación de peso en periné, la incontinencia urinaria y la tumoración o abultamiento genital. Los factores predisponentes del PG más frecuentes fueron el parto vaginal, la menopausia y la macrosomía fetal. En cuanto al tipo de defectos diagnosticados prevalecieron los cistoceles y rectoceles, en estadios II o III de acuerdo a la clasificación por el método clínico de Baden-Walker; siendo las técnicas quirúrgicas convencionales las utilizadas principalmente para la reparación anterior y posterior o sólo la reparación anterior.
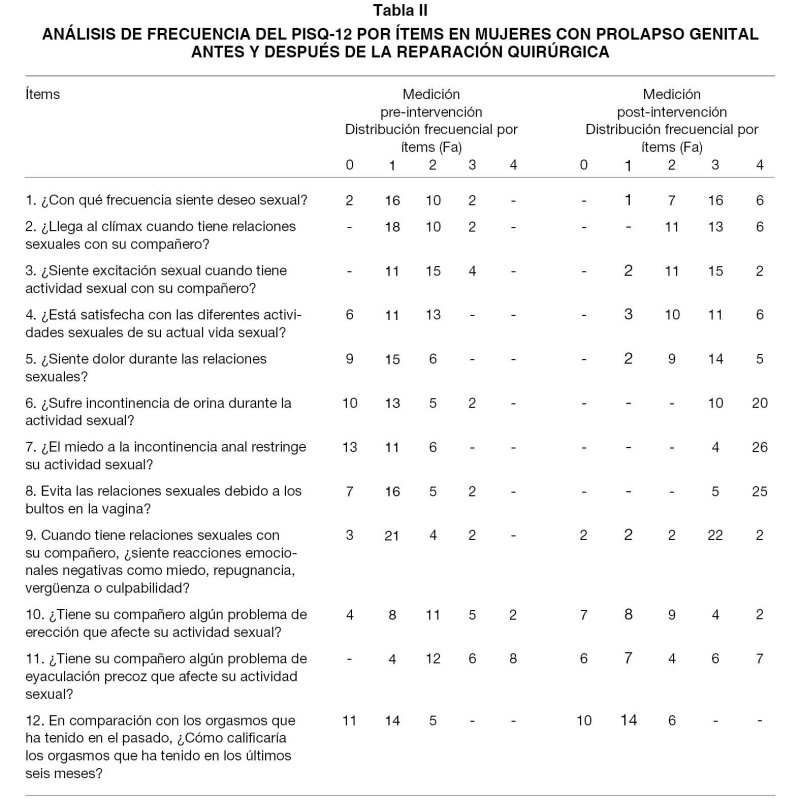
La Tabla II presenta el análisis de frecuencia pre y pos intervención de cada uno de los 12 ítems valorados con el instrumento aplicado. De forma general, se observó como previo a la cirugía, para la totalidad de los indicadores evaluados prevalecieron las alternativas de repuesta cero (0) y uno (1), las cuales representaban las opciones con orientación negativa en la escala de Lickert que utiliza este instrumento y reflejaban la presencia de algún tipo de disfunción sexual. Por su parte, al aplicar este instrumento luego de 6 meses de la cirugía reparadora del PG, se observó que para la mayoría de los ítems, salvo para los ítems 10, 11 y 12, prevalecieron las alternativas dos (2), tres (3) y cuatro (4), reflejando una actitud positiva hacia la interrogante efectuada y por tanto una mejor función sexual.
En la Figura 1 puede observarse la distribución de frecuencia de los ítems formulados, luego del análisis dicotómico de los mismos, tomando las alternativas cero (0) y uno (1) que reflejaban una actitud negativa, como la presencia de algún grado de disfunción sexual femenina y a las alternativas dos (2), tres (3) y cuatro (4) que indicaban una actitud positiva hacia la interrogante como una función sexual normal. Se evidencia que las mayores frecuencias relativas de disfunción sexual femenina se encontraban antes de la intervención quirúrgica, mientras que luego de seis meses de posoperatorio la prevalencia de algún tipo de disfunción sexual era muy baja o inexistente para algunos indicadores, a excepción de los ítems que medían las limitaciones sexuales relacionadas con la pareja y la intensidad del orgasmo, donde las frecuencias de disfunción sexual femenina fueron más altas o se mantuvieron sin mayores cambios, respecto a la medición basal. Al promediar las frecuencias de disfunción entre todos los ítems, antes de la cirugía reparadora, la tasa promedio se encontraba en 61,9% y en el posoperatorio en 17,7%.
El análisis de la dimensión “respuesta sexual” evaluada a través del instrumento PISQ-12, por medio de los indicadores: deseo (ítem 1), clímax (ítem 2), excitación (ítem 3), satisfacción (ítem 4) e intensidad del orgasmo (ítem 12) se presenta en la Tabla III. Como puede apreciarse tanto para la puntuación total de la dimensión como para casi la totalidad de sus indicadores se observaron puntuaciones más bajas previa a la intervención quirúrgica que posterior a la misma, diferencia que fue significativa (p<0,001) y reflejaba una mayor afectación de la función sexual femenina antes de la cirugía. No obstante, la intensidad del orgasmo (ítem 12) no mostró cambios significativos (p>0,05).
La Tabla IV presenta el análisis de la dimensión “limitaciones sexuales femeninas”, por medio del instrumento PISQ-12, con el cual se investigó acerca de los síntomas físicos y emociones que manifestaban las pacientes que podía interferir con su actividad sexual. Se observó que en la medición pre-intervención prevalecían puntuaciones inferiores al compararse con la medición post-intervención, lo cual se traducía en una mayor presencia de dispareunia (ítem 5), incontinencia urinaria (ítem 6) o anal (ítem 7), prolapso genital (ítem 8) y emociones negativas (ítem 9) previa a la cirugía, diferencia que resultó ser significativa (p<0,001).
La Tabla V presenta el análisis de la dimensión “limitaciones sexuales masculinas”, pudiéndose notar que tanto para su puntuación total como para la de sus indicadores: disfunción eréctil (ítem 10) y eyaculación precoz (ítem 11), se observaron puntuaciones promedios similares, las cuales aunque no mostraron tener significancia estadística (p>0,05) denotaban una considerable presencia de disfunción sexual masculina en las parejas de las mujeres estudiadas, lo cual repercutía en su bienestar y funcionamiento sexual.
Finalmente, como puede apreciarse en la Tabla VI, tanto la puntuación total arrojada por el instrumento PISQ-12 (15,90 ± 6,51 vs. 32,17 ± 3,62; p<0,001) como las puntuaciones de las dimensiones respuesta sexual (5,87 ± 2,80 vs. 10,97 ± 2,80; p<0,001) y dominio físico (4,88 ± 3,90 vs. 16,77 ± 3,00; p<0,001) fueron significativamente más altas luego de la intervención quirúrgica, a excepción de la dimensión relación de pareja donde sus puntuaciones antes y después del tratamiento quirúrgico no mostraron diferencias estadísticamente significativas (p>0,05). Estos resultados muestran una mejor función sexual femenina luego de 6 meses de la cirugía reparadora del prolapso genital.
DISCUSIÓN
Al hablar de función sexual femenina debe recordarse que se trata de un concepto complejo y multidimensional, donde juegan un importante papel no sólo las alteraciones físicas sino también aspectos psicológicos y socioculturales. Al respecto, se ha planteado que a mayor sintomatología de alteraciones de piso pélvico, las mujeres presentan mayores inconvenientes en su respuesta sexual (17). Estadísticas internacionales señalan que entre un 25-50% de las mujeres en el mundo sufrirá de algún tipo de alteración del piso pélvico durante su vida y se estima que más de 200.000 mujeres anualmente se someten a una cirugía por esta causa en los EEUU (19).
En estudios que han considerado el estudio de la función sexual como una forma de medir los resultados de las intervenciones efectuadas para tratar los problemas del suelo pélvico, la mayoría de sus participantes manifiestan un descontento con sus vidas sexuales, puesto que su capacidad de tener y de disfrutar de sexo había empeorado, y atribuían este descontento a la presencia de estos trastornos del piso pélvico (13). Los procedimientos reconstructivos, tienen como objetivo mantener la longitud, diámetro y el eje vaginal fisiológico, a fin de preservar la función sexual, urinaria e intestinal (16). Al respecto se ha informado una mejoría de la función sexual cercana a un 24% posterior a la corrección quirúrgica de estos desordenes y sólo un 5% de disfunción (12).
En esta serie, previa a la intervención la frecuencia de disfunción sexual femenina eran muy alta para casi todos los ítems evaluados en el PISQ-12, alcanzando un promedio cercano al 62%, en tanto, que en la medición post-intervención, este promedio de disfunción sexual femenina estuvo alrededor del 18%, denotando una mejoría significativa de la función sexual femenina posterior a la cirugía reparadora del prolapso genital, resultados coincidentes a los reportados por Rogers y cols (20), quienes encontraron una mejoría significativas (p<0,001) en las puntuaciones del PISQ posterior a la cirugía reparadora del prolapso genital.
Asimismo, Handa y cols (10), informaron que después de la reparación del prolapso genital mediante la sacrocolpopexia, mayor cantidad de mujeres reportaban una mejoría de los síntomas del piso pélvico, que previamente interferían con su función sexual. Contradictoriamente a estos resultados, otra investigación (21) concluyó que en el 10% de las mujeres que recibieron tratamiento de la disfunción del suelo pélvico con cinta transobturatriz no mejoraba su sexualidad. Por su parte, Pauls y cols (22), concluyeron que la función sexual femenina no se modificaba posterior a la cirugía reconstructiva vaginal, pudiendo atribuirse este hecho a la dispareunia postoperatoria.
De igual manera, los resultados presentados en este estudio coinciden con lo publicado en cuanto a función sexual para este grupo de mujeres como menos libido y menor cantidad e intensidad de los orgasmos (17,23,24), aspectos de la respuesta sexual femenina que mejoró significativamente posterior a la corrección quirúrgica del prolapso genital. Resultado opuesto al hallazgo reportado por Handa y cols (10), quienes detectaron que la proporción de mujeres con alteración del deseo sexual no mostró cambios luego de la cirugía reparadora.
Respecto a la satisfacción sexual, esta también se reportó muy baja previa a la cirugía, con cambios significativos posterior a la misma, aunque algunos estudios han descrito que las mujeres con prolapso genital refieren tener algún grado de insatisfacción con su vida sexual actual (17), otros señalan que a pesar de presentar estas alteraciones las mujeres tienen satisfacción en sus relaciones sexuales (12).
Al igual, que lo referido por otros investigadores (20), posterior a la cirugía, los puntajes en el dominio físico del PISQ-12 mejoraban de manera altamente significativa después de la cirugía reparadora del prolapso genital (p<0,001). Dentro de estos ítems referidos a la dimensión de limitaciones de la mujer, la pérdida de orina durante la relación sexual reportada como “siempre o casi siempre” en más de tres tercios de ellas previa a la cirugía, es muy superior a lo descrito en literatura (6,25), no obstante, no está claro el mecanismo por el cual se produce la incontinencia de orina durante el coito, pues incluso mujeres sin incontinencia de orina lo presentan (6).
Al igual que Flores y cols (17), quienes reportaron que 89,5% de las mujeres con prolapso genital manifestaban dolor durante la relación sexual, en esta serie el 80% de las mujeres evaluadas previa a la cirugía manifestaban dispareunia, y posterior a la cirugía, casi el 7% de ellas referían este síntoma. Pese a que no era objetivo del estudio comparar la función sexual de acuerdo a los procedimientos quirúrgicos efectuados, este porcentaje de mujeres con dispareunia pudiera estar asociada a la realización de la colporrafia posterior (12,26-29). Asimismo, Pauls y cols (22), encontraron que antes de la reparación el abultamiento vaginal era la principal barrera para la actividad sexual, resultado que coincide con el alto porcentaje de mujeres de este estudio que manifestaban esta misma queja (76,6%).
Tal como se reporta en otro estudio (28), la incontinencia anal estuvo relacionada con una pobre función sexual. Otra investigación (27) señala que las tasas de continencia anal 5 años después de su reparación quirúrgica son decepcionantes, lo cual aunque no parece afectar la función sexual de estas mujeres, impacta adversamente en su calidad de vida.
Es importante incorporar en la atención de este grupo de mujeres una evaluación sistemática de la función sexual, centrándose no solo en la respuesta sexual femenina, sino que también identificando aquellas limitaciones de la mujer y de la pareja que pueden estar influyendo en su satisfacción sexual (17). Al respecto, se encontró que entre 40-50% de las mujeres manifestaron cambios en su funcionamiento sexual debido a problemas de erección o eyaculación precoz de sus parejas, sin cambios significativos posterior a la cirugía, resultados que coinciden con lo señalado en otro estudio donde la disfunción eréctil y la eyaculación precoz se encontraban en el 40 y 47,4%, respectivamente, de las parejas de mujeres con prolapso genital (17).
El presente estudio, a pesar de sus limitaciones relacionadas con el tamaño y selección de la muestra, evidencia una alta prevalencia de disfunción sexual femenina en mujeres con prolapso genital, antes de su reparación quirúrgica, presentando alteración de la mayoría de los indicadores valorados mediante el PISQ-12, salvo para la excitación y las limitaciones sexuales de las parejas. Estos resultados no son concordantes con lo reportado por otros autores (12,23) quienes señalan que más de 60% de las pacientes con alteración del piso pélvico se encuentran satisfechas con su función sexual, aunque la revisión de la literatura sobre esta temática describe molestias en relación a la sensación de obstrucción durante la penetración, así como laxitud vaginal que genera disminución de la satisfacción sexual (30).
Finalmente, puede establecerse que aunado a las intervenciones en el manejo de síntomas y en la prevención de la disfunción del piso pélvico, es necesario generar estrategias para disminuir los efectos descritos de estas alteraciones. Por esto, el enfoque de la mujer que presenta trastornos de piso pélvico, debe incorporar la evaluación de la función sexual, para poder entregar una atención integral centrada en el mejoramiento de su calidad de vida; al respecto, cada vez más la valoración de la función sexual es un resultado considerado en el éxito del tratamiento, lo que permite tener una aproximación objetiva del efecto de las diferentes opciones para su reparación quirúrgica.
CONCLUSIÓN
Los resultados presentados demuestran que las mujeres con prolapso genital presentan una función sexual caracterizada por disminución del deseo sexual, anorgasmia, menor excitación, insatisfacción sexual, dispareunia, incontinencia urinaria o anal, durante las actividades sexuales, sensación de abultamiento de los genitales y reacciones emocionales adversas hacia su sexualidad, modificándose significativamente luego de 6 meses de la cirugía reparadora del prolapso genital. Por tanto, puede establecerse, que la cirugía reparadora del prolapso genital por técnicas convencionales mejoró significativamente la función sexual de las pacientes con disfunción del piso pélvico, permitiéndoles obtener a estas mujeres una vida sexual más placentera, con mejoría de su calidad de vida.
BIBLIOGRAFÍA
1. Duany A, Álvarez Y. Función sexual femenina en pacientes de hospital de día. Rev Hosp Psiquiátrico Habana 2009; 6(1). [Periódico en línea] Disponible en: http://www.revistahph.sld.cu/hph0109/hph01509.html. Fecha de recuperación: 19 de abril de 2010.
2. Arcos E, Molina I, Oelrich P. Evaluación de la función sexual de mujeres en edad reproductiva. Centro de Salud Familiar Rahue Alto, Osorno. Cuad Méd Soc 2006;46(4):274-83.
3. Botros S, Abramov Y, Miller J, Sand P, Gandhi S, Nickolov A, et al. Effect of parity on sexual function. An identical twin study. Obstet Gynecol 2006;107(4):765-70.
4. González I, Miyar E. Respuesta sexual en la mujer climatérica. Rev Cubana Med Gen Integr 2001;17(4):390-4.
5. Burrows L, Meyn L, Walters M, Weber A. Pelvic symptoms in women with pelvic organ prolapse. Obstet Gynecol 2004;104(5):982-8.
6. Espuña Pons M, Puig Clota M. Coital urinary incontinence: impact on quality of life as measured by the King’s Health Questionnaire. Int Urogynecol J Pelvic Floor Dysfunct 2008;19(5):621-5.
7. Echavarría L, Londoño L, Trujillo L, Londoño L. Comparación entre la corrección con mallas sintéticas vía vaginal del prolapso genital versus técnicas vaginales tradicionales. Clínica universitaria bolivariana, Medellín, Colombia 2006-2007. Rev Col Obstet Ginecol 2008;59(2):111-7.
8. Obregón L, Saunero A, Díaz S. Prolapso genital en la Maternidad Concepción Palacios. RFM 2009;32(2):139-43.
9. Urdaneta J, Cepeda M, Guerra M, Baabel N, Contreras A. Calidad de vida en mujeres menopáusicas con y sin terapia de reemplazo hormonal. Rev Chil Obstet Ginecol 2010;75(1):17- 34.
10. Handa VL, Zyczynski H, Brubaker L, Nygaard I, Janz N, Richter H, et al. Sexual function before and after sacrocolpopexy for pelvic organ prolapse. Am J Obstet Gynecol 2007;197:629.e1-629.e6.
11. Espuña M, Puig M, González M, Zardain P, Rebollo P. Cuestionario para evaluación de la función sexual en mujeres con prolapso genital y/o incontinencia. Validación de la versión española del “Pelvic Organ Prolapse/Urinary Incontinence Sexual Questionnaire (PISQ-12)”. Actas Urol Esp 2008;32(2):211-9.
12. Barber M, Visco A, Wyman J, Fantl JA, Bump R, Continence program for women research group. Sexual Function in women with urinary incontinence and pelvic organ prolapse. Obstet Gynecol 2002;99(2):281-9.
13. Kuppermann M, Learman L, Schembri M, Gregorich S, Jacoby A, Jackson R, et al. Effect of noncancerous pelvic problems on health-related quality of life and sexual functioning. Obstet Gynecol 2007;110(3):633-42.
14. Braun H, Rojas I, González F. Prolapso genital severo: consideraciones clínicas, fisiopatológicas y de técnica quirúrgica al momento de su corrección. Rev Chil Obstet Ginecol 2004;69(2):149-56.
15. Solá V, Pardo J, Arriola R, Guiloff E. Sistema Prolift en la corrección del prolapso genital femenino. Actas Urol Esp 2007;31(8):850-7.
16. Thiel R, Thiel M, Dambros M, Riccetto C, López V, Rincón M, et al. Evaluación de la función sexual femenina antes y después de un procedimiento para la corrección de la incontinencia urinaria de esfuerzo. Actas Urol Esp 2006;30(3):315-20.
17. Flores C, Araya A, Pizarro- Berdichevsky J, Díaz C, Quevedo E, González S. Descripción de la función sexual en mujeres con alteraciones de piso pélvico en un hospital público de Santiago. Rev Chil Obstet Ginecol 2012;77(5):331-7.
18. Méndez H, Méndez MC. Sociedad y Estratificación. Método Graffar – Méndez Castellano. Ediciones Fundacredesa: Caracas, 1990.
19. Chong EC, Khan AA, Anger JT. The financial burden of stress urinary incontinence among women in the United States. Curr Urol Rep 2011;12(5):358-62.
20. Rogers R, Kammerer D, Darrow A, Murray K, Qualls C, Olsen A, et al. Does sexual function change after surgery for stress urinary incontinence and/or pelvic organ prolapse? A multicenter prospective study. Am J Obstet Gynecol 2006;195: e1–e4.
21. Sentilhes L, Berthier A, Caremel R, Loisel C, Marpea L, Grise P. Sexual function after transobturator tape procedure for stress urinary incontinence. Urology 2008;71(6):1074-9.
22. Pauls R, Silva WA, Rooney C, Siddighi S, Kleeman S, Dryfhout V, et al. Sexual function after vaginal surgery for pelvic organ prolapse and urinary incontinence. Am J Obstet Gynecol 2007;197(12): 622.e1-622.e7
23. Huang AJ, Subak LL, Thom DH, van Den Eeden SK, Ragins AI, Kuppermann M, et al. Sexual function and aging in racially and ethnically diverse women. J Am Geriatr Soc 2009;57(8):1362-8.
24. Handa VL, Harvey L, Cundiff GW, Siddique SA, Kjerulff KH. Sexual function among women with urinary incontinence and pelvic organ prolapse. Am J Obstet Gynecol 2004;191(3):751-6.
25. Jha S, Strelley K, Radley S. Incontinence during intercourse: myths unravelled. Int Urogynecol J 2012;23(5):633-7.
26. Komesu Y, Rogers R, Kammerer D, Barber M, Olsen A. Posterior repair and sexual function. Am J Obstet Gynecol 2007;197(1):101.e1-101.e6
27. Trowbridge E, Morgan D, Trowbridge M, Delancey J, Fenner D. Sexual function, quality of life, and severity of anal incontinence after anal sphincteroplasty. Am J Obstet Gynecol 2006;195:1753-7.
28. Pauls R, Silva WA, Rooney C; Siddighi S, Kleeman S, Dryfhout V, et al. Sexual function following anal sphincteroplasty for fecal incontinence. Am J Obstet Gynecol 2007;197(12):618.e1 – 618.e6.
29. Paraíso M, Barber M, Muir T, Walters M. Rectocele repair: A randomized trial of three surgical techniques including graft augmentation. Am J Obstet Gynecol 2006;195(7):1762-71.
30. Flores C, Pizarro-Berdichevsky J. Calidad de vida en mujeres con alteraciones del piso pélvico: revisión de la literatura. Rev Chil Obstet Ginecol 2012;77(2):175-82.