2018
1
Autores:
Christian R. Mejia1,, Matlin M. Cárdenas2, Armando Miñan-Tapia3, Gloria S. Torres-Riveros3
Tipo de documento:
Trabajos OriginalesTIEMPO DE REFERENCIA ASOCIADO A LA CAUSA DE MORTALIDAD MATERNA EN EL HOSPITAL REGIONAL DOCENTE MATERNO INFANTIL «EL CARMEN», 2009-2015.
Contenido del documento:
RESUMEN
Objetivo: Identificar la asociación entre el tiempo de referencia y la causa mortalidad materna en el Hospital Regional Docente Materno Infantil ‘»El Carmen».
Métodos: Estudio analítico, retrospectivo, transversal, en base a datos de todos los casos de muerte materna ocurridas en el Hospital Regional Docente Materno Infantil El Carmen. Estudio censal que cubrió la totalidad de las madres fallecidas atendidas en dicho hospital durante el periodo 2009-2015 y que sus datos se encontraron en base del establecimiento; se excluyó las historias clínicas con falta de información, incompletas, o de periodos anteriores.
Resultados. De las 29 pacientes que fallecieron desde el 2009, la mediana de edades fue 28,5 años (rango intercuartílico: 27-35 años de edad); la mayoría murió en el puerperio (76,5%). La tendencia tuvo una elevación durante el transcurso del 2009 al 2015. Hubo diferencias estadísticamente significativas en el tiempo de traslado (p<0,001), el tipo de complicación (p=0,019) y en la causa final de la muerte (p<0,001). Se encontró que las causas indirectas de muerte tuvieron un mayor tiempo de referencia (67,5 minutos de la causa indirecta versus 15 minutos de la causa directa), siendo esto estadísticamente significativo (p=0,0387).
Conclusiones: Existe una tendencia creciente a las muertes maternas, además, se encontró diferencias del tipo de complicación y la causa final de muerte según el lugar de procedencia de las gestantes.
PALABRAS CLAVE: mortalidad, embarazo ectópico, preeclampsia, aborto, Huancayo. (Fuente: BIREME DeCS)
SUMMARY
Objective: To identify the association between the reference time and the maternal mortality cause in the Regional Hospital Materno Infantil ‘El Carmen’.
Methods: Analytical, retrospective, cross – sectional study, based on data from all cases of maternal death at the Hospital Regional Materno Infantil ‘El Carmen’. Census study that covered all the deceased mothers attended at that hospital during the period 2009-2015 and that their data were found on the basis of the establishment; Clinical Histories were excluded with incomplete information, or from previous periods.
Results: Of the 29 patients who died since 2009, the median age was 28.5 years (interquartile range: 27-35 years of age); There were statistically significant differences in the time of transfer (p <0.001), the type of complication (p = 0.019) and in the final cause of death (p <0.001). It was found that the indirect causes of death had a longer reference time (67.5 minutes of the indirect cause versus 15 minutes of the direct cause), being this statistically significant (p = 0.0387).
Conclusion: There is an increasing tendency to maternal deaths, in addition, differences were found in the type of complication and the final cause of death according to the place of origin of the pregnant women.
KEY WORDS: Mortality; ectopic pregnancy; preeclampsia; abortion; Huancayo (source: NLM MeSH)
La etapa de gestación es una de las más complejas en la vida de una mujer, donde los cambios fisiológicos son muy dinámicos; considerándose como una etapa que tiene una elevada morbi-mortalidad, esto debido a las complicaciones que pueden darse en cualquier momento -incluso teniendo los cuidados necesarios-.1 Es así que la mortalidad materna se define como “la muerte de una mujer mientras está embarazada o dentro los 42 días siguientes a la terminación del embarazo”.2
La Organización Mundial de la Salud estima que cada día mueren en todo el mundo unas 800 mujeres por complicaciones relacionadas con el embarazo o el parto, y que, la mayoría de las muertes maternas son evitables; en este sentido los sistemas de salud intentan minorar los riesgos de muerte materna apoyándose en el desarrollo de la tecnología y el incremento del personal especializado; por lo que se ha observado a nivel global una mejora notable y sostenida.3,4
La realidad sanitaria del Perú, un país aún en vías de desarrollo, se aleja aún de ser un sector salud estable y ordenado, obteniendo como resultado un déficit en la atención primaria gestacional, una baja cantidad del número de controles pre natales, baja intención de la gestante peruana en acudir al establecimiento de salud de su localidad, pocos partos institucionalizados en las zonas rurales y alejadas, entre otras deficiencias del sistema. 5 Todo este entorno genera un alto número de muertes maternas, ubicando al Perú como un país con mortalidad intermedia, en el puesto 98 según la Comisión Económica para América Latina y el Caribe.6, 7
Es así como la mortalidad materna en el Perú fue de 411 mujeres en el 2014, según cifras de la Dirección de Epidemiología del Ministerio de Salud – Perú (MINSA), siendo en la sierra el 54% de muertes maternas y en la selva el 23%.8 Además, se suma el hecho de que aún tenemos zonas inaccesibles a traslados rápidos ante las emergencias gestacionales, lo que aumenta aún más el número de muertes. 9, 10
Es importante estudiar la mortalidad materna de un hospital, porque ella representa un índice importante del grado de desarrollo, por eso las causas de muerte materna son temas constantemente aprendidos -por ser de carácter prioritario-; pero poco se conoce sobre el tiempo de referencia de las pacientes y su relación con la mortalidad materna, ya sea por la poca comunicación que existe entre los pueblos y distritos, o la falta de organización en los sistemas de salud. 11, 12 Es por ello el objetivo principal de nuestro estudio fue el determinar la asociación entre el tiempo de referencia y la causa de muerte materna en el Hospital Regional Docente Materno Infantil ‘»El Carmen».
MATERIALES Y MÉTODOS
Diseño del estudio y población
Se realizó un estudio analítico de tipo transversal, en el Hospital Regional Docente Materno Infantil El Carmen – Huancayo, Perú. Este es un hospital de alta complejidad (nivel III según la categorización peruana), especializado en Gineco-Obstetricia, que por su nivel de complejidad sirve de referencia a ciudades de la serranía y la selva del departamento de Junín y otros aledaños. La población del estudio fueron todas las madres fallecidas que fueron atendidas en el hospital en mención durante el período 2009-2015.
El trabajo fue de tipo censal por conveniencia, pues se captó la totalidad de las madres que fallecieron en dicho hospital. Se incluyó a todas las gestantes que asistieron al hospital materno infantil durante el período 2009-2015 y aquellas gestantes que sus datos se encontraban en la base de datos del establecimiento de salud. Se excluyó las historias clínicas que no tuvieran el mínimo de información requerida para el presente estudio, o que fueran de periodos anteriores al mismo.
Instrumento y variables
Se elaboró una ficha de datos para la recolección de la información requerida; la variable principal considerada fue la causa de mortalidad materna. Las variables independientes fueron la lejanía hacia el Hospital “El Carmen” de Huancayo: paciente que procedía del mismo distrito de Huancayo, en las cercanías de Huancayo o la periferia de Huancayo (esta se corroboró según el tiempo que llevó el traslado de la paciente, según los minutos que se usó para que lleguen a la institución hospitalaria). También se midió variables como edad, lugar de procedencia, controles pre natales, días de hospitalización, tipo de paciente (gestante, puérpera, abortante), tipo de complicación (falla multi-orgánica, obstétrica, otras causas) y causa final de la muerte (directa o indirecta).
Análisis de datos
Se generó las tablas de frecuencias y porcentajes. Se evalúo la normalidad de las variables cuantitativas mediante la prueba estadística Shapiro Wilk. Se utilizó las medidas de tendencia central, medidas de dispersión, tasas y razones; para cada análisis y descripción. Se obtuvo el valor p con la prueba estadística ANOVA y el valor estadístico con el test exacto de Fisher. Para el análisis bivariado primero se usó los modelos lineales generalizados (GLM), también se calculó la diferencia de tiempos de traslado según la causa final de muerte (las causas indirectas o causa directa), usando la prueba estadística U de Mann-Whitney. Se trabajó con un nivel de confianza del 95%, considerando a los valores p menores a 0,05 como estadísticamente significativos.
Aspectos éticos
La información obtenida se manejó de la mejor manera, logrando así el adecuado uso de los datos y la conservación de la ética en la investigación. Los datos fueron utilizados para demostrar un conocimiento científico, sintético y coherente; y que servirá como orientación a futuras investigaciones; la información fue codificada, respetando así la privacidad de los pacientes.
Además, se obtuvieron los permisos correspondientes de la dirección del Hospital El Carmen, para la obtención de los datos de las historias clínicas. El proyecto de investigación fue aprobado por el Comité de Ética del Hospital Nacional Docente Madre Niño “San Bartolomé”, avalado por el Instituto Nacional de Salud-Perú.
RESULTADOS
De las 29 pacientes que fallecieron desde el 2009, la mediana de edades fue 28,5 años (rango intercuartílico: 27-35 años de edad). La mayoría falleció en el puerperio (76,5%), con una mediana de cuatro controles pre natales (rango intercuartílico: 3-9) y 2 días de permanencia en el hospital (rango intercuartílico: 1-3,25 días). Los otros valores descriptivos se muestran en la Tabla 1.
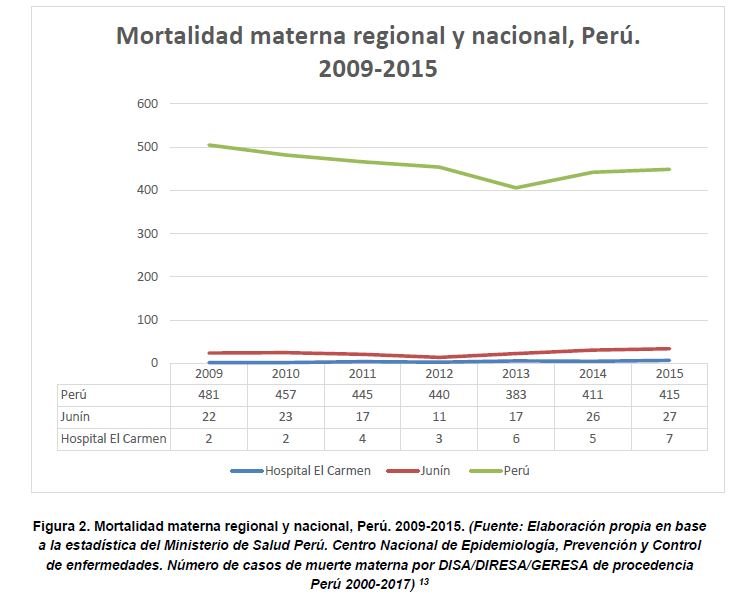
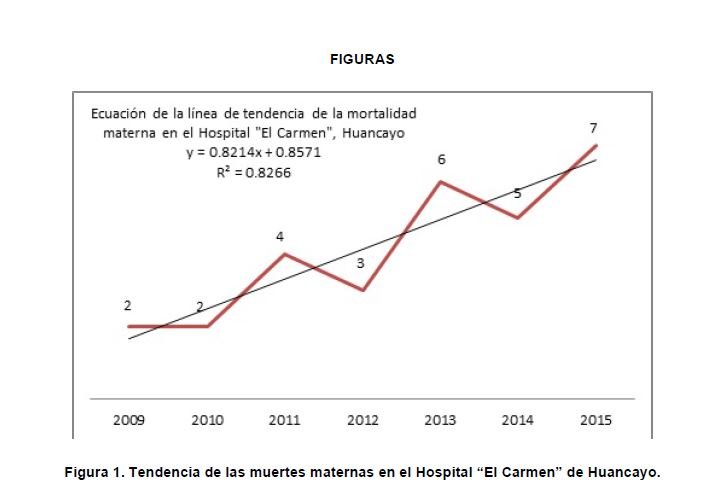
La figura 1 muestra la cantidad de muertes maternas que se han producido por cada año desde el 2009, en esta se puede observar una tendencia al incremento de la cantidad de muertes maternas (R2=0,83). La línea de tendencia central está en elevación durante el transcurso del 2009 al 2015. La mortalidad materna estuvo en ascenso registrándose en el 2009 un total de dos muertes, en el 2010 dos muertes, en el 2011 cuatro muertes, 2012 tres muertes, 2013 seis muertes, 2014 5 muertes y en el 2015 siete muertes. En la figura 2, se muestran las muertes maternas del Hospital El Carmen, las muertes maternas departamentales (Junín), y las muertes maternas nacionales (Perú). 13
Al realizar en análisis bivariado, se obtuvo que según el lugar de donde habían sido referidas las pacientes, hubo diferencias estadísticamente significativas en el tiempo de traslado (p<0,001), el tipo de complicación (p:0,019) y en la causa final de la muerte (p<0,001). Tabla 2.
Por último, al calcular la diferencia de tiempos de traslado según la causa final de muerte, se encontró que las causas indirectas de muerte tuvieron un mayor tiempo de referencia (67,5 minutos versus 15 minutos de la causa directa), siendo esto estadísticamente significativo (p:0,0387 usando la prueba estadística U de Mann Witney). Figura 3.
DISCUSIÓN
Los resultados de este estudio hacen evidente un comportamiento ascendente en las muertes maternas en la institución evaluada. En nuestro estudio podemos observar que las muertes maternas del Hospital El Carmen de Huancayo representaron desde el 9% (2009) hasta el 35% (2013) de muertes procedentes del departamento de Junín, mostrándonos de esta manera que es una problemática local y regional.
Se debe resaltar el promedio de edad de las muertes maternas, concordante con los resultados de una investigación realizada en México, donde el promedio fue de 28,8 años;14 de manera contraria, se encuentran otras investigaciones en cuanto al promedio de edad, una de ellas realizadas en Cuba,15 en el periodo 2001-2010, donde la edad más representada fue de 36 años, y otra realizada en Perú en la Región La Libertad, donde la muerte ocurrió en el 12% en adolescentes y el 29% en mujeres mayores de 35 años.16
La trascendencia de la edad de muerte materna para este estudio, radica en que no son los extremos de la edad fértil, considerados un factor de riesgo de muerte materna, por lo que es necesario a través de una investigación específica, hacer otros acercamientos que permitan hacer evidente las razones o causas de este comportamiento.17 Además, se observó que la etapa de muerte era principalmente en las puérperas, quienes son las más propensas a complicaciones, tal como lo muestra un caso en Colombia donde la infección aparece rápidamente.18
Uno de los aspectos que más se ha descrito en diferentes estudios es la cantidad de controles pre natales que tuvieron las gestantes; nuestros resultados muestran que las mujeres que estudiamos tenían pocos controles pre natales en promedio. Al compararlo con otros autores encontramos que aún se tiene deficiencias en este aspecto; un estudio realizado en Chile reportó un acceso a control prenatal en 90% de las muertes maternas, además, en este estudio se observa que el 74% de los casos contaba con atención por un médico especialista.19
El análisis del aspecto demográfico se ha basado primordialmente en la lejanía de las pacientes con respecto a los establecimientos de salud, encontrándose claramente que las madres con mayor número de controles prenatales se encontraban claramente dentro de la ciudad, lo cual es, además, socialmente congruente y va de acuerdo con diferentes estudios realizados como en Ecuador, donde el estilo de vida y el nivel educativo influye directamente en el tipo de atención de salud recibida.20 Se tendría que aprender lecciones como la realizada en México, donde el Instituto Mexicano del Seguro Social (IMSS) elaboró protocolos de atención obstétrica, capacitó a los profesionales de la salud en el manejo de urgencias, capacitó a las parteras voluntarias, constituyó los Centros de Atención Rural Obstétrica (CAROs), todo esto con el objetivo de reducir el número de muertes maternas durante el traslado o referencia a los Hospitales de Apoyo, sobre todo en áreas de limitada accesibilidad geográfica, lo que le permitió reducir su mortalidad materna en más del 50% en el período 1990-2015. 21, 22
Por otro lado, se observa que la causa de mortalidad materna varía, puesto que a mayor lejanía disminuyen las causas obstétricas y pasan a un primer plano algún tipo de falla orgánica, que podría llegar a ser complicación incluso de cualquier enfermedad, notándose la falta de atención primaria y preventiva. Esto es importante en el contexto peruano, ya que esto debe ser tomado en cuenta en las auditorías que investigan acerca de la muerte materna; en algunas regiones éstas son realizadas por los Comités de Muerte Materna Institucionales, correspondientes a cada institución de salud. Por otro lado, en casos de “near missed”, o muertes maternas no reportadas o conocidas, éstas son sujetas a vigilancia epidemiológica de manera obligatoria en todos los establecimientos de salud a nivel nacional, realizado por el Programa Materno Perinatal de las Regiones de Salud.
Por último, se hace hincapié en que la causa final de muerte resulta ser directa a la gestación para todas las madres que viven cerca de la ciudad, lo cual refleja que aún no son suficientes los lineamientos y protocolos establecidos para la gestante en la emergencia.
Como limitación tuvimos la escasa población gestante evaluada, sin embargo, nuestro estudio tuvo como objetivo buscar asociación más no causalidad, así mismo, es un estudio de base que puede servir para investigar de manera más profunda la mortalidad materna y reforzar las estrategias para reducirla. Otra limitación fue que realizamos un estudio retrospectivo, por tal motivo solo se contaba con registro de la mortalidad a los 42 días, no pudiendo extender la definición de mortalidad materna al año posparto; además, de disminuirse el tamaño de la población evaluada por ausencia de información para el análisis, sin embargo, nos muestra información importante para mejorar y/o reforzar las políticas sanitarias locales y regionales.
Los autores consideramos que las barreras que influyen en la demora competen a varios factores, como la inaccesibilidad de los centros de salud básicos/primarios hacia los de referencia, o la falta de recepción de las pacientes al centro de salud, quienes prefieren dar a luz en sus casas.
La medida más factible, que podemos recomendar es que se empodere a la población, invitándoles y haciéndole saber que es importante que asistan a sus controles pre natales, y reforzar la capacitación con especial énfasis en el reconocimiento de los signos de alarma, de esta manera se evitaría evidentemente las emergencias perinatales y elevaría el número de partos institucionalizados.
Conclusiones
Concluimos que existe una tendencia creciente a las muertes maternas en la institución hospitalaria evaluada, además, encontramos diferencias del tipo de complicación y la causa final de muerte según el lugar de procedencia de las gestantes.
Agradecimientos
Se agradece a los estudiantes Celmira H, Andrea P, Angelo B, Ivan C, Carlos C, Edgar P, por sus contribuciones en la primera parte del trabajo, que no pudieron concretarse los criterios de autoría, pero se les agradece su importante aporte para la generación de la investigación.
BIBLIOGRAFÍA
1.- Barretto L, Mackinnon MJ, Poy MS, Wiedemann A, López LB. Estado actual del conocimiento sobre el cuidado nutricional de la mujer embarazada. Rev Esp Nutr Hum Diet. 2014; 18(4): 226 – 237.
2.- Mazza MM, Vallejo CM, Blanco MG. Mortalidad materna: análisis de las tres demoras. Rev Obstet Ginecol Venez. 2012; 72(4):233-48.
3.- Organización Mundial de la Salud. Mortalidad materna [internet]. 2016. Disponible en: http://www.who.int/mediacentre/factsheets/fs348/es/ (citado el 16/10/2017)
4.- Quevedo LM. Plan de choque para la reducción de la mortalidad materna dirigido a IPS del municipio de Chía, Cundinamarca [internet]. Universidad de la Sabana. Colombia. 2014. Disponible en: http://intellectum.unisabana.edu.co/handle/10818/12473 (citado el 16/10/2017)
5.- Ponce JM, Melgarejo ED, Rodriguez YM, Guibovich DG. Factores asociados al cumplimiento del control prenatal en Ancash-Perú. Convención de Salud. Cuba. 2012. Disponible en: http://www.convencionsalud2012.sld.cu/index.php/convencionsalud/2012/paper/view/1526 (citado el 16/10/2017)
6.- del Carpio Ancaya L. Situación de la mortalidad maternal en el Perú, 2000-2012. Rev Peru Med Exp Salud Publica. 2013; 30(3):461-4.
7.- Organización Mundial De La Salud. Once Países de América Latina y el Caribe registraron avances en la reducción de la mortalidad materna, según nuevo informe de la ONU. 2013. Disponible en: http://www.paho.org/uru/index.php?option=com_content&id=839:once-paises-de-america-latina-y-el-caribe-registraron-avances-en-la-reduccion-de-la-mortalidad-materna-segun-nuevo-informe-de-la-onu&catid=697:noticias (Citado: 24/10/2017)
8.- Ministerio de Salud. Dirección General de Salud Materno Infantil y Población. El aborto en los establecimientos de salud del Perú. Perú. ed. Graf. 2015.
9.- Ávila J, Tavera M, Carrasco M. Características epidemiológicas de la mortalidad neonatal en el Perú, 2011-2012. Rev Peru Med Exp Salud Publica. 2015;32(3):423-30.
10.- Oswaldo Lazo-Gonzales, Jacqueline Alcalde-Rabanal, Olga Espinosa-Henao. El sistema de salud en el Perú. Situación y desafíos. Colegio Médico del Peru: Perú. 2016.
11.- Huamantica Oroz, Arashelly. Programa de prevención para disminuir la mortalidad materna en zonas rurales de Cajamarca y Amazonas – Perú. Universidad Pública de Navarra: España. 2014.
12.- Organización Mundial de la Salud. OMS estrategia de cooperación resumen: Argentina. Repositorio Institucional para Compartir Información. 2017. Disponible en: http://apps.who.int/iris/handle/10665/136892 (citado el 16/01/2017)
13.- Ministerio de Salud Perú. Centro Nacional de Epidemiología, Prevención y Control de enfermedades. Número de casos de muerte materna por DISA/DIRESA/GERESA de procedencia Perú 2000-2017. Disponible en: http://www.dge.gob.pe/portal/docs/vigilancia/sala/2017/SE30/mmaterna.pdf (citado el 23/11/2017)
14.- Hernández PJA, Ramos AG, López CA. Análisis de casos de muerte materna en un periodo de 10 años. Ginecol Obstet Mex. 2007;75(2): 61-7.
15.- Suárez GJA, Gutiérrez MM, Lorenzo GBC. Problemática de la muerte materna en Villa Clara. Rev Cubana Cir. 2011;50(4):28-35.
16.- Santos L, Victoria FL, González M. Mortalidad materna: factores determinantes modificables mediante políticas públicas en la región La Libertad. UCV-Scientia. 2010;2(1): 22-33.
17.- Donoso E, Villarroel L. Edad materna avanzada y riesgo reproductivo. Rev Med Chile. 2013;131(1): 55-9.
18.- López JP, Ángel-Müller E. Late puerperal sepsis, case report and literature review. Case Reports. 2016;2(1):17-26.
19.- Donoso E. Muerte materna en Chile por eclampsia. Rev Chil Obstet Ginecol. 2010; 75(5): 281-3.
20.- Sánchez-Gómez A, Cevallos W, Grijalva MJ, Silva-Ayçaguer LC, Tamayo S, Jacobson JO, et al. Factores sociales asociados con la utilización de los servicios de atención prenatal en Ecuador. Rev Panam Salud Publica. 2016;40(5):341–620.
21.- Instituto Mexicano del Seguro Social. Estrategias de intervención para reducir la mortalidad materna en IMSS – Oportunidades. México. 2011: p10-18. Disponible en: http://www.omm.org.mx/images/stories/imss_op001.pdf (citado 23/11/2017).
22.- Organización mundial de la Salud. Evolución de la mortalidad materna: 1990 a 2015. Estimaciones