2006
1
Autores:
Domingo Laíz R.1, Fernando Urzúa V.2
Instituciones:
1Servicio de Ginecología y Obstetricia, Hospital Luis Tisné B., 2Becado de Ginecología Obstetricia, Facultad de Medicina, Campus Oriente, Universidad de Chile.
Tipo de documento:
Casos ClínicosCervico histeropexia sacra con reparación paravaginal
Contenido del documento:
INTRODUCCIÓN
El prolapso genital femenino es una las alteraciones más frecuentes de encontrar secundarias a la disfunción del piso pélvico que acompañan al ser humano casi desde siempre, el primer reporte del que se tiene conocimiento data del año 1500 AC en el papiro de Ebers, luego Hipócrates describe su tratamiento en el año 400 AC, constituyéndose en la primera indicación de histerectomía en la historia de la medicina (1).
Desde ese momento en adelante, se han descrito distintos manejos conforme a los avances que ha tenido el conocimiento médico. Las técnicas que se encuentran actualmente disponibles intentan compatibilizar la reparación del defecto del piso pélvico con la función de continencia tanto fecal como urinaria.
En la actualidad el prolapso genital femenino es una de las causas más frecuentes de consulta e indicación quirúrgica en la práctica ginecológica diaria, de tal forma se estima, que alrededor de un 11% de las mujeres es sometida a una cirugía de prolapso y/o de incontinencia urinaria en algún momento de su vida (2). Por otra parte estudios de prevalencia sitúan al prolapso genital en valores cercanos al 5% en población femenina entre los 20 a 59 años (2).
Habitualmente el prolapso genital completo se presenta en mujeres mayores con paridad completa, cuyo tratamiento quirúrgico habitual es la histerectomía vaginal con o sin reparación de paredes vaginales, con o sin intervención sobre las vías urinarias o defecatorias. Existe sin embargo un grupo de pacientes que presentan este problema a una edad en la cual no han completado su paridad y/o genera significativas alteraciones en su vida reproductiva y sexual (3, 6).
Mucho se discute acerca del daño que se produce en la vascularización e inervación del remanente pélvico cuando se efectúa la cirugía de prolapso. Algunos autores plantean que la cirugía ablativa en estos casos no actúa favorablemente en los elementos de sostén de los órganos pélvicos, sino que al contrario podría debilitar aún más la fascia pélvica envolvente de los órganos, constituyendo un agravamiento en el futuro sostén (3). Llama la atención las múltiples técnicas quirúrgicas existentes para tratar el prolapso uterino, conservando el útero, independiente del factor edad (1, 2, 3, 4, 5, 6).
En pacientes jóvenes portadoras de prolapso uterino es fundamental contar con técnicas quirúrgicas que permitan tratar el prolapso uterino, conservando este órgano y preservando la fertilidad.
En la literatura se describen técnicas por vía vaginal y abdominal. Por vía vaginal en 1888 se describe la técnica de Manchester que consiste en la amputación cervical, colporrafia anterior y fijación del cuello remanente a los ligamentos cardinales (3). Los resultados eran solo regulares ya que los porcentajes de recidiva iban de un 5 a un 20% de los casos y la operación dificulta el acceso al estudio de la cavidad uterina, así como también se ve disminuida la posibilidad de embarazos posteriores.
En 1966, William y colaboradores describen la plicatura de los ligamentos úterosacros y cardinales por vía vaginal con resultados aparentemente satisfactorios. Richardson y colaboradores en 1989 describen la histeropexia transvaginal al ligamento sacroespinoso, donde se pasan suturas de material irreabsorbible desde el ligamento sacroespinoso a la cara postero-lateral del cuello, logrando buena suspensión uterina (3). Kovac y Cruishank en 1993, Maher en el 2001 presentan casuísticas con histeropexias al ligamento sacroespinoso con buenos resultados (3).
Por vía abdominal se describen a su vez técnicas como la sacrohisteropexia y la sacrocervicopexia. Es Stesser en 1955 que describe la fijación del cuello uterino, istmo uterino al sacro por medio de una tira de fascia de oblicuo externo. Addison en 1993 introduce el uso de malla de Mersilene con el mismo propósito. Aún cuando las casuísticas son pequeñas, los resultados fueron satisfactorios (3).
Nos parece interesante destacar el aporte de la laparoscopia en la solución de estos casos difíciles. Es Maher nuevamente en el año 2001 quien describe su técnica laparoscópica para el manejo del prolapso uterino conservando el útero. Para ello efectúa inicialmente la culdoplastía de Mosckowits y a continuación realiza plicatura de los ligamentos uterosacros en la línea media. Leroy y colaboradores en el año 2001 introducen el uso de la malla de teflón para efectuar por vía laparoscópica la sacrohisteropexia, suturando la malla a la cara posterior del cuello o istmo uterino y desde allí al sacro (3).
CASO CLÍNICO
Paciente de 38 años, multípara de dos partos por vía vaginal quien es evaluada en el Hospital Luís Tisné B. durante el mes de mayo del año 2004. El motivo de la consulta fue la sensación y presencia de una masa genital a nivel del introito vaginal de alrededor de un año de evolución, no presentando incontinencia de orina o fecal. Destacaba de la entrevista realizada a la paciente su deseo de conservar el útero con fines reproductivos, relatando además el franco deterioro de su sexualidad frente a la presencia de esta masa genital. Al examen físico se constató lo siguiente:
– Colpocistocele grado II (pared vaginal anterior desciende hasta el introito, preferentemente por un defecto lateral)
– Histerocele grado III (cuello uterino sobrepasa el introito vaginal y cuerpo uterino se palpa descendido en tercio medio de la vagina)
– Rectocele grado I, sin enterocele evidente
– Desgarro vagino-perineal
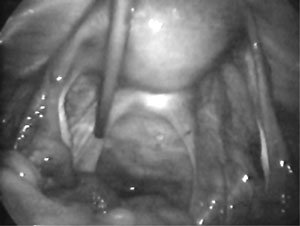
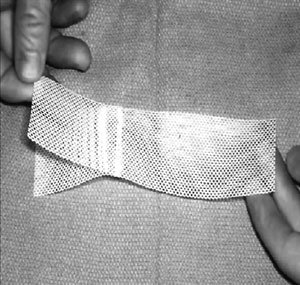
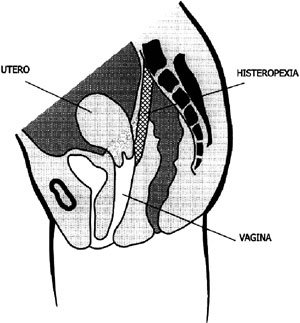
Se ingresa con los diagnósticos de prolapso genital completo sin incontinencia de orina. Se realiza estudio descartando patología de cuello y cavidad uterina, además de exámenes generales, que se informan como normales. Se informa a la paciente las técnicas quirúrgicas existentes y la posibilidad de realizar una cervicosacropexia con malla de prolene, así como sus potenciales riesgos. Es intervenida el día 17 de junio de 2004, realizándose una cervicosacropexia con malla de prolene, reparación paravaginal y una plastia vaginal posterior.
Técnica quirúrgica. Laparotomía de Pfannenstiel, disección del espacio pre-sacro, identificación del ligamento sacro anterior, colocación de dos puntos de prolene 2/0 a través del ligamento sacro anterior y suturados a malla de prolene de 8 por 1,5 cm. Sutura del extremo distal de la malla a región del istmo-cuello uterino.
Entrecruzamiento y plicatura de los ligamentos uterosacros, cierre del peritoneo con vicryl 2/0. La malla queda cubierta en toda su extensión.
Disección del espacio de Retzius con rechazo vesical hacia la línea media, exponiendo fascia endopelvica a nivel vaginal, identificación de la línea blanca, punto de unión entre la fascia del obturador interno y el elevador del ano, colocación de dos puntos de Ethibond 2/0 en fascia endopelvica vaginal a la altura de la espina ciática, dos centímetros por debajo del agujero obturador. Cierre de la pared abdominal por planos.
Seguimiento. Paciente postcirugía ha sido evaluada en tres oportunidades a los 10 días, al mes y a los seis meses manteniendo una excelente suspensión uterina, no presentando dolor, disfunción urinaria o defecatoria o alguna otra complicación, desde el punto de vista sexual se encuentra con una función satisfactoria y en etapa de planificación de un próximo embarazo.
DISCUSIÓN
El prolapso genital completo es una patología generada en una disfunción del piso pélvico que sufren las mujeres habitualmente desde la cuarta década de la vida en adelante, asociada a factores genéticos, bi-pedestación, paridad etc., frecuentemente se asocia a incontinencia de orina y a trastornos en la esfera sexual.
El manejo terapéutico más aceptado en la actualidad es la resección uterina y la reparación del defecto mediante la elevación de la cúpula vaginal remanente por diferentes técnicas quirúrgicas. Este manejo es satisfactorio en la mayoría de las pacientes pero no en todas ya que existe un grupo de ellas que fundamentalmente por su edad nos plantean evitar la histerectomía con el fin de completar su paridad.
Debido a este último grupo de pacientes es que se requiere contar con técnicas quirúrgicas que permitan por una parte resolver el problema del prolapso y por otra permitir la gestación, en diferentes revisiones para tal efecto se han utilizado técnicas por vía vaginal que consisten en suspender el útero del ligamento sacroespinoso o al ligamento útero sacro. Así como técnicas por vía abdominal colocando elementos biológicos (fascia) o sintéticos (mallas), que sirvan de puente entre el útero y elementos más resistentes como el ligamento sacro anterior, esto último también se ha realizado por vía laparoscópica con resultados similares.
En la literatura nacional revisada no encontramos publicaciones relacionadas con el tema. En la literatura internacional destaca el trabajo de Barranger y cols (2) con una casuística de 30 pacientes operadas de prolapso uterino con conservación del útero mediante sacrohisteropexia abdominal con malla de Propylene, ubicada en cara anterior y posterior de vagina unido al sacro, más operación de Burch realizada en todas las pacientes, con resultado satisfactorio en el 96,7%, a los 8 años de seguimiento, en lo que respecta a ausencia de prolapso uterino. Leron y Stanton (1) presentan una casuística de 13 pacientes sometidas a sacrohisteropexia abdominal con malla de Teflón. El estudio de Banu (8) incluye 19 pacientes sometidas a histeropexia sacra por vía abdominal seguida por 5 años sin recidiva del prolapso. Kovac y Cruikshank (9) describen la fijación del útero al ligamento sacroespionoso en 18 pacientes con buen resultado. La sacrohisteropexia laparoscópica fue realizada por Maher y cols (7) en 43 pacientes, seguidas a 12 meses con éxito en el 80% de los casos
En general todas las técnicas empleadas muestran resultados satisfactorios, no existiendo un estándar dorado hasta la fecha, fundamentalmente debido al escaso número de casos reportados, por lo cual presentamos un caso en el que se instaló una malla de Prolene desde el útero al sacro con excelente suspensión uterina, además de realizar la reparación paravaginal de un defecto lateral que generaba un descenso vaginal anterior.
Estamos ciertos que para proponer el mejor abordaje quirúrgico en estas pacientes se requiere de una mayor casuística y del análisis detallado de cada caso, para lo cual se requerirá de un número significativo de pacientes y de un seguimiento a lo menos de 5 años; pero pensamos que es un aporte en el manejo de este grupo de patologías y una eventual arma terapéutica más que intenta dar solución a las diferentes realidades que se nos presentan.
BIBLIOGRAFÍA
1. Leron E, Stanton S. Sacrohysteropexy with synthetic mesh for the management of uterovaginal prolapse. BJOG 2001; 108(6): 629-33. [ Links ]
2. Barranger E, Fritel X, Pigne A. Abdominal sacrohysteropexy in young women with uterovaginal prolapse: long-term follow-up. Am J Obstet Gynecol 2003; 189(5): 1245-50. [ Links ]
3. Diwan A, Radin C, Kohli N. Uterine preservation during surgery for uterovaginal prolapse: a review. Int Urogynecol J Pelvic Floor Dysfunct 2004; 15(4): 286-92. Review. [ Links ]
4. Maher C, Cary M, Slack M, Murray C, Milligan M, Schluter P. Uterine preservation or hysterectomy at sacrospinous colpopexy for uterovaginal prolapse? Int Urogynecol J Pelvic Floor Dysfunct 2001; 12(6): 381-4. [ Links ]
5. Hefni M, El-Toukhy T, Bhaumik J, Katsimanis E. Sacrospinous cervicocolpopexy with uterine conservation for uterovaginal prolapse in elderly women: an evolving concept. Am J Obstet Gynecol 2003; 188(3): 645-50. [ Links ]
6. Helstrom L, Nilsson B. Impact of vaginal surgery on sexuality and quality of life in women with urinary incontinence or genital descensus. Acta Obstet Gynecol Scand 2005; 84(1): 79-84. [ Links ]
7. Maher C, Carey M, Murria C. Laparoscopic suture hysteropexy for uterine prolapse. Obstet Gynecol 2001; 97(6): 1010-4. [ Links ]
8. Banu LF. Synthetic swing for genital prolapse in young women.Int J Gynaecol Obstet 1997; 57: 57-64. [ Links ]
9. Kovac SR, Cruikshank SH. Successful pregnancies and vaginal deliveries after sacrospinous uterosacral fixation in five of eighteen patients. Am J Obstet Gynecol 1993; 168: 1778-86. [ Links ]