2012
5
Autores:
Sara Arrieta B.1, María de la Calle F-M.1, Félix Omeñaca T.2, Antonio González G.1
Instituciones:
1Servicio de Obstetricia, 2Servicio de Neonatología, Hospital Universitario La Paz, Madrid, España.
Tipo de documento:
Trabajos OriginalesCOMPLICACIONES FETALES EN LAS GESTACIONES GEMELARES MONOCORIALES BIAMNIÓTICAS: ESTUDIO DE 94 CASOS
Contenido del documento:
RESUMEN
Antecedentes: El embarazo de gemelos monocoriales tienen un mayor riesgo de mortalidad y morbilidad perinatal, que la gestación única y el embarazo gemelar bicorial. Objetivos: Estudiar la incidencia y el manejo de las complicaciones fetales propias de las gestaciones gemelares monocoriales biamnióticas. Métodos: Se realizó un análisis retrospectivo de 94 embarazos gemelares monocoriales biamnióticos, seguidos en las Consultas de Tocología de Alto Riesgo del Hospital Universitario La Paz de Madrid, entre 2008 y 2010. Resultados: Se recogieron 94 gestaciones monocoriales biamnióticas. Aparecieron complicaciones fetales en el 23,4% de las mismas: síndrome de transfusión feto-fetal en el 9,57% de los casos, retraso del crecimiento intrauterino selectivo en el 11,7 %, muerte fetal intrauterina en el 2,1%, y malformaciones fetales en el 7,4%. Conclusiones: Las gestaciones monocoriales biamnióticas son un tipo de embarazo gemelar de alto riesgo, asociado con más complicaciones fetales y muerte perinatal. Se recomienda un estrecho seguimiento ecográfico cada 2 semanas, desde la semana 16, para diagnosticar y tratar precozmente las complicaciones fetales.
PALABRAS CLAVE: Embarazo gemelar monocorial biamniótico, morbimortalidad perinatal, diagnóstico prenatal
SUMMARY
Background: The monochorionic twin pregnancy has a higher risk of perinatal mortality and morbidity, than the single gestation and the dichorionic twin gestation. Objectives: To detail the incidence and management of specific fetal complications of monochorionic diamniotic twin pregnancies. Methods: We performed a retrospective analysis of monochorionic diamniotic pregnancies followed in the High Risk Obstetrics Unit of the University Hospital La Paz, Madrid, between 2008-2010. Results: We collected 94 monochorionic diamniotic pregnancies. Fetal complications occurred in 23.4% of them: feto-fetal transfusion syndrome in 9.57% of cases, selective intrauterine growth retardation in 11.7%, stillbirth in 2.1%, and fetal malformations in 7.4%. Conclusions: Monochorionic diamniotic twin pregnancies are a high-risk type of twin pregnancy, associated with an increased risk of death and perinatal complications. Ultrasound monitoring is recommended for uncomplicated monochorionic pregnancies every 2 weeks from week 16, to detect and treat fetal complications.
KEY WORDS: Monochorionic diamniotic twin pregnancy, perinatal morbimortality, prenatal diagnosis
INTRODUCCIÓN
Las gestaciones gemelares tienen una tasa de complicaciones perinatales mayor que los embarazos únicos, y a su vez, dentro de ellas, las gestaciones monocoriales presentan un riesgo obstétrico y perinatal mayor que las bicoriales (1). De esta forma, la monocorionicidad supone un mayor riesgo de muerte fetal, pérdida fetal antes de las 24 semanas, retraso del crecimiento intrauterino y trastornos del neurodesarrollo durante la infancia (2,3).
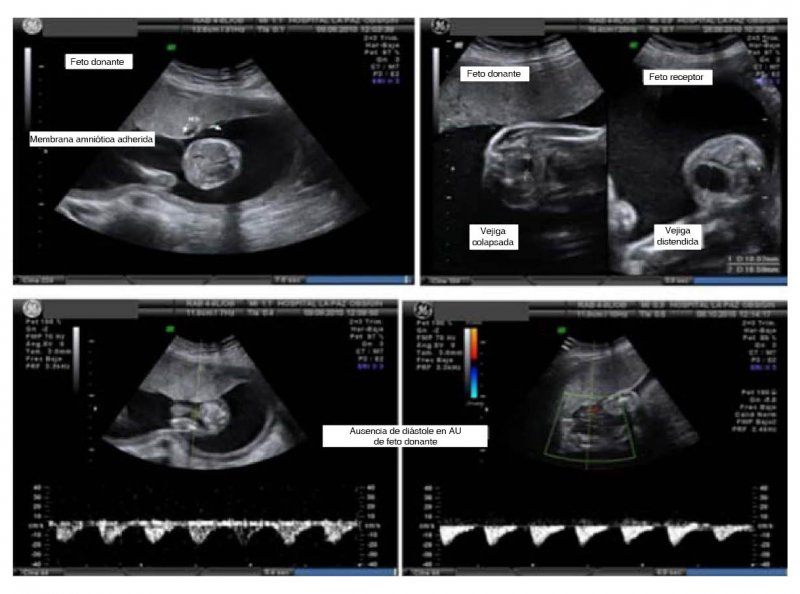
Esto se debe a que a las complicaciones propias de todo embarazo múltiple, las gestaciones monocoriónicas biamnióticas añaden complicaciones específicas, como son el síndrome de transfusión feto-fetal (STFF) (Figura 1), que aparece en un 10-15% de los casos, la secuencia anemia-policitemia (SAP) en un 5% de los casos, el retraso del crecimiento intrauterino selectivo (RCIUs) en un 10-15%, la muerte fetal intrauterina de un sólo gemelo y la secuencia de perfusión arterial reversa o secuencia TRAP (4-11).
El mecanismo que actualmente parece explicar el desarrollo de muchas de las complicaciones asociadas al embarazo monocoriónico implica principalmente el desbalance hemodinámico secundario al patrón específico de anastomosis vasculares, que conectan entre sí la circulación de ambos fetos, así como al reparto desigual del territorio placentario entre ambos (12,13,14). Ante el potencial desarrollo de estas complicaciones, se recomienda el seguimiento ecográfico de las gestaciones monocoriales cada 2 semanas (6).
El objetivo de este estudio es estudiar la incidencia y el manejo de las complicaciones fetales propias de las gestaciones gemelares monocoriales biamnióticas, en pacientes atendidas en la Unidad de Tocología de Alto Riesgo del Hospital Universitario La Paz de Madrid.
MATERIAL Y MÉTODO
Se realizó un estudio retrospectivo de 94 gestaciones monocoriales biamnióticas, seguidas en las consultas de Tocología de Alto Riesgo del Hospital Universitario La Paz de Madrid, entre enero de 2008 y diciembre de 2010. Durante este periodo se atendieron en nuestro centro un total de 618 gestaciones gemelares.
Para el diagnóstico de la corionicidad, se siguieron los criterios ecográficos estándares del primer trimestre (15). La evaluación ecográfica se realizó entre las semanas 11 y 14, y se diagnosticó como gestaciones monocoriales biamnióticas aquéllas en las que se objetivó la presencia de signo “T” ecográfico y ausencia de signo “lambda”, que es el indicador más preciso de bicorionicidad y corresponde con una imagen triangular formada por la separación de un tabique interfetal ancho en su zona de contacto con el trofoblasto (16). Se realizó un examen ecográfico cada 2 semanas a partir de la semana 16, excepto en los casos en los que aparecieron complicaciones fetales que requirieron un control ecográfico más estrecho.
El STFF se definió como la presencia de la secuencia oligoamnios/polihidramnios graves en una gestación monocorial, en la que el receptor presentaba polihidramnios y vejiga distendida, con máxima columna vertical (MCV) de líquido amniótico > 8 cm antes de las 20 semanas, y > 10 cm por encima de la semana 20, y el donante mostraba oligo/anhidramnios, con MCV < 2 cm y vejiga colapsada o no identificable (5). Los casos de STFF se clasificaron según los estadíos de Quintero (5):
Estadío I: criterios de STFF con vejiga visible en el feto donante durante toda la exploración.
Estadío II: no se identifica la vejiga en el donante, que aparece “pegado” a la pared uterina debido al oligoamnios (stuck twin).
Estadío III: alteración Doppler crítica o severa en cualquiera de los 2 gemelos con ausencia o reversión del flujo diastólico de la arteria umbilical (en general donante), o bien ausencia o reversión del flujo durante la contracción atrial en el ductus venoso, o presencia de pulsaciones en la vena umbilical (en general receptor) (Figura 2).
Estadio IV: hidrops fetal, con signos de insuficiencia cardíaca (en general receptor).
Estadio V: éxitus de uno o ambos fetos.
La RCIUs se definió como la aparición de una diferencia en el peso fetal estimado (PFE) de ambos fetos entre sí ≥ 25%, en base al peso del gemelo mayor, con PFE del gemelo menor inferior al percentil 10, y ausencia de signos de STFF (8).
El diagnóstico SAP se realizó en base al estudio Doppler del pico sistólico en la arteria cerebral media (PVS-ACM) de ambos gemelos, en el que se cumplía: primer feto: PVS-ACM > 1,5 MoM; y segundo feto: PVS-ACM < 0,5 MoM, en ausencia de polihidramnios-oligoamnios (7).
La muerte fetal intrauterina (MFIU) se consideró aquel éxitus fetal espontáneo, excluidas las muertes fetales en edad gestacional inferior a las 20 semanas. La tasa de supervivencia fetal se definió como el número de recién nacidos vivos a los 10 minutos de vida. Las pacientes que presentaron complicaciones que requirieron tratamiento fetoscópico, se remitieron a la Unidad de Medicina Fetal del Hospital Gregorio Marañón de Madrid.
La información relativa a la gestación y al resultado perinatal se obtuvo a partir de historias clínicas y bases de datos en las Unidades de Tocología de Alto Riesgo, Fisiopatología Fetal y Neonatología.
El análisis estadístico se realizó en la Unidad de Bioestadística de nuestro hospital. Se aplicaron tests de Chi-cuadrado para variables cuantitativas. Se definió la significación estadística para un valor p< 0,05. Se utilizó el programa SPSS v. 9.0.
RESULTADOS
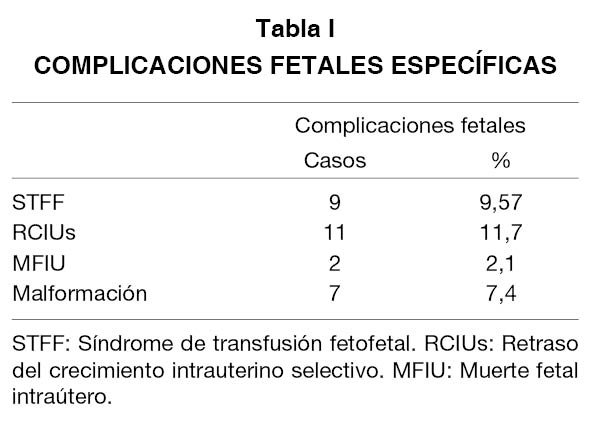
La incidencia de gestaciones gemelares monocoriales biamnióticas en el periodo analizado fue del 15,2% del total de gestaciones gemelares. La edad materna estuvo comprendida entre los 15 y los 41 años, con una media de 33,6 años. El 23,4% de las gestaciones gemelares monocoriales presentó al menos una complicación fetal, que se especifican en la Tabla I. No encontramos en nuestra serie ningún caso de SAP ni de feto acardio.
El STFF se diagnosticó en 9 casos (9,57%). En el momento del diagnóstico, según la clasificación en estadíos de Quintero, se presentaron 4 casos en estadío I, 2 casos en el estadío II y 3 casos en el estadío III. No hubo ningún caso en el estadío IV (hidrops) ni V (muerte fetal). La coagulación láser de anastomosis vasculares fue la opción terapeútica más empleada, realizándose en 5 de los casos, sin complicaciones posteriores. La septostomía se realizó en 2 pacientes con STFF leve diagnosticado con 28.6 y 24.2 semanas respectivamente. El feticidio selectivo se realizó en una paciente diagnosticada de STFF estadío I con 19.6 semanas de edad gestacional, por decisión de los padres, tras información detallada de la situación y pronóstico fetal. La extracción fetal inmediata se decidió en una gestación de 28 semanas que debutó con un STFF estadío III. La transfusión intrauterina no se consideró indicada en ninguno de los 9 casos de esta serie (Tablas II y III).
En nuestra serie, se observaron 11 casos (11,7%) de RCIUs. La edad gestacional en el momento del diagnóstico, el porcentaje de discordancia de PFE, el estudio Doppler en dicho momento y la estimación de líquido amniótico se detalla en la Tabla IV.
En los casos de RCIUs, se actuó de manera expectante cuando el estudio Doppler permaneció en límites normales en los controles sucesivos, y en gestaciones en situación previable o de gran prematuridad. Se individualizó la periodicidad de los exámenes ecográficos, así como el momento de finalizar la gestación en cada caso. Uno de los casos de RCIU que se manejó de forma expectante correspondía a un feto con canal auriculoventricular asociado a tetralogía de Fallot y alteraciones graves y precoces del Doppler, en el que los padres rechazaron cualquier actitud activa. En 2 gestaciones se decidió finalizar la gestación de forma inmediata: en un caso de 34.4 semanas con alteraciones graves en el estudio Doppler y en otro caso de 36.5 semanas con oligoamnios severo.
Respecto a la mortalidad fetal se produjeron 2 muertes fetales in útero (MFIU); 1 de ellas con 20 semanas en una gestación sin otras complicaciones; y otra con 30 semanas, en un feto con RCIU con estudio Doppler normal e hidrocefalia tetracameral moderada. El primer caso se finalizó a las 38 semanas con el gemelo superviviente sano. En el segundo caso, se inició trabajo de parto espontáneo a los 2 días de la MFIU, con un feto superviviente sano de 1247 g, que requirió ingreso en la Unidad de Cuidados Intensivos.
La tasa de supervivencia fetal global en las gestaciones monocoriales fue del 99,3%. En las gestaciones monocoriales con alguna complicación fetal, esta tasa disminuyó hasta el 93,2%, siendo esta diferencia estadísticamente significativa (p=0,04).
Las malformaciones fetales observadas en esta serie (Tabla V), fueron muy variadas, y afectaron en su mayoría a un solo feto, siendo su co-gemelo estructuralmente normal, en todos los casos excepto en uno, en el que ambos fetos presentaban riñón multiquístico unilateral, en espejo. En uno de los casos con un feto afecto de pentalogía de Cantrell se decidió, conjuntamente con los padres, el feticidio selectivo del feto malformado con 17 semanas, mediante coagulación del cordón umbilical. La gestación finalizó a las 36.5 semanas con el feto superviviente sano. En el resto de casos, se optó por una actitud expectante, con controles ecográficos periódicos.
DISCUSIÓN
Las gestaciones gemelares monocoriónicas se asocian con una mayor tasa de complicaciones fetales en comparación con las gestaciones gemelares bicoriales (1,2). En nuestra serie el 23,4% de las gestaciones monocoriales presentó al menos una complicación, tasa similar al 26% publicada por Lewi y cols (17). Las tasas de complicaciones específicas de nuestra casuística fueron también similares a las publicadas por otros estudios (17-19).
Los casos de nuestra serie complicados con STFF presentaron una mayor tasa de morbi-mortalidad perinatal respecto a los que transcurrieron de forma normal. La tasa de mortalidad en las gestaciones con STFF es más elevada que en las gestaciones monocoriales no complicadas y que las complicadas con otras patologías, en torno al 40-42% según distintos autores (2,3). En nuestra serie, sin embargo, no se produjo ninguna muerte fetal asociada a STFF, probablemente debido al escaso número de casos y a la actitud activa a través de tratamiento láser, finalización de la gestación o en casos seleccionados, feticidio selectivo.
La coagulación de anastomosis vasculares se considera actualmente el único tratamiento causal del STFF, ya que ejerce un efecto protector sobre el feto superviviente en caso de MFIU de su co-gemelo (20-22). Quintero y cols (20), coordinaron un estudio multicéntrico, que comparó el tratamiento del STFF mediante coagulación láser y mediante amniodrenaje, en edades gestacionales inferiores a 27 semanas. El éxito del láser fue superior al amniodrenaje tanto para conseguir la supervivencia de al menos 1 de los fetos (83,2% frente a 66,7%), como para reducir la morbilidad neurológica (4,2% y 24,4%, respectivamente). Moise y cols (22), no encontraron diferencias entre la septostomía y la amnioreducción para lograr la supervivencia de 1 ó ambos gemelos. Probablemente la septostomía, al igual que la amniorreducción, tengan mayor utilidad para prolongar la gestación en casos de STFF que aparecen una vez alcanzada la semana 26 (6).
La experiencia hasta la fecha del feticidio selectivo para tratar el STFF es limitada; Taylor y cols (23), describen una supervivencia del co-gemelo del 87% en su serie de 15 casos, pero con un 20% de rotura prematura de membranas. En cuanto al manejo expectante, existen pequeñas series, que han publicado una tasa de progresión entre el 10 y el 46% (8). Moise y cols (6), en un metaanálisis reciente, recomiendan un manejo expectante, con seguimiento ecográfico semanal, en los casos de STFF en estadío I y edad gestacional inferior a 26 semanas, coagulación láser de las anastomosis en los estadíos II a IV, y amniorreducción o septostomía en los STFF por encima de las 26 semanas. En nuestro centro, se opta por la coagulación láser de anastomosis vasculares como primera opción de tratamiento del STFF, dejando el amniodrenaje y la septostomía para casos leves y de aparición tardía. El feticidio selectivo se aplica excepcionalmente, en casos de afectación fetal grave y precoz.
La incidencia de RCIUs en nuestra serie fue de un 11,7%, similar a la descrita por Lewi y cols (17), pero muy superior al 2,96% publicado por Fratelli y cols (18). Las opciones posibles en el manejo del RCIUs incluyen el manejo expectante con finalización precoz de la gestación si se considera indicada, el feticidio selectivo si existe riesgo inminente de MFIU o el RCIUs aparece en edad previable, o la coagulación de anastomosis (17,18).
Quintero y cols (24), publicaron su experiencia con la coagulación selectiva de anastomosis vasculares en 11 gestaciones monocoriales con RCIUs severo de inicio precoz, en comparación con 17 casos que se manejaron de forma expectante; no encontraron diferencias en la mortalidad ni neuromorbilidad neonatal, probablemente debido a la mayor dificultad técnica de la terapia láser en gestaciones con RCIUs y a que en estas gestaciones el RCIUs parece instaurarse debido a un reparto asimétrico de la placenta que, al convertirse quirúrgicamente en bicorial, podría reducir la crítica reserva placentaria del feto con RCIU (25). En nuestra serie no se utilizó la coagulación laser para el tratamiento del RCIUs, y se realizó un manejo expectante en la mayoría de los casos.
La MFIU ocurrió en el 2,1% de los casos, tasa similar a la obtenida por Lewi y cols (17) y mucho menor al 8,2% de Kagan y cols (19). La tasa de mortalidad perinatal en nuestra serie fue del 4,26%. Las tasas de mortalidad perinatal publicadas por Sebire y cols (1), entre los años 1992-1996, previos al inicio de la terapia fetal invasiva, se elevaban hasta el 15% en las gestaciones complicadas. Sin embargo, estudios más recientes, posteriores a la generalización de la terapia fetoscópica, muestran tasas de mortalidad perinatal entre el 4 y 8% (2,3,17,19). La tasa de supervivencia fetal global de 99,3% en nuestra serie, es similar a la publicada por Lewi y cols (17) (97,5%), sin embargo, nuestra tasa de supervivencia fetal en gestaciones monocoriales complicadas fue de 93,2%, lo que difiere marcadamente del 69% de esos autores (17).
Diferentes autores han propuesto una periodicidad entre 1 y 4 semanas en el seguimiento de las gestaciones monocoriales biamnióticas. En ausencia de evidencia de coste-efectividad, debido a la falta de ensayos clínicos, se recomienda la vigilancia ecográfica de las gestaciones monocoriales biamnióticas no complicadas en intervalos de 2-3 semanas, a partir de las 16 semanas de edad gestacional (6), que debe incluir, como mínimo, la medida de circunferencia abdominal, la imagen del cerebro fetal, la medición de la MCV de los 2 sacos amnióticos y el estudio Doppler de la arteria umbilical a partir de las 24 semanas (6).
CONCLUSIÓN
Las gestaciones monocoriales biamnióticas son un tipo de embarazo gemelar de alto riesgo asociado con más complicaciones fetales y muerte perinatal. Se recomienda un estrecho seguimiento ecográfico cada 2 semanas, desde la semana 16, para diagnosticar y tratar precozmente las complicaciones fetales en desarrollo.
BIBLIOGRAFÍA
1. Sebire NJ, Snijders RJ, Hughes K, et al. The hidden mortality of monochorionic twin pregnancies. Br J Obstet Gynaecol 1997;104:1203-7.
2. Acosta-Rojas R, Becker J, Munoz-Abellana B, et al. Twin chorionicity and the risk of adverse perinatal outcome. Int J Gynaecol Obstet 2007;96:98-102.
3. Ortibus E, Lopriore E, Deprest J, et al. The pregnancy and long term neurodevelopmental outcome of monochorionic diamniotic twin gestations: a multicenter prospective cohort study from the first trimester onward. Am J Obstet Gynecol 2009;200:494.e1-494.e8.
4. Sebire N, Talbert D, Fisk NM. Twin-to-twin transfusion syndrome results from dynamic asymmetrical reduction in placental anastomoses: a hypothesis. Placenta 2001;22:383-91.
5. Quintero RA, Morales WJ, Allen MH, et al. Staging of twin-twin transfusion syndrome. J Perinatol 1999;19:550-5.
6. Moise, KJ, Johnson A. Management of twin-twin transfusion syndrome. En: UpToDate. Levine D, Wilkins-Haug L (ed), UpToDate, 2011.
7. Slaghekke F, Kist WJ, Oepkes D, et al. Twin anemia-polycythemia sequence: diagnostic criteria, classification, perinatal management and outcome. Fetal Diagn Ther 2010;27:181-90.
8. Valsky DV, Eixarch E, Martinez JM, et al. Selective intrauterine growth restriction in monochorionic twins: pathophysiology, diagnostic approach and management dilemmas. Semin Fetal Neonatal Med 2010;15:342-8.
9. Gratacos E, Lewi L, Muñoz B, et al. A classification system for selective intrauterine growth restriction in monochorionic pregnancies according to umbilical artery Doppler flow in the smaller twin. Ultrasound Obstet Gynecol 2007;30:28-34.
10. Glinianaia SV, RankinJ, Wright C. Congenital anomalies in twins: a register-based study. Hum Reprod 2008; 23:1306-11.
11. Sepulveda W, Wong AE, Pons A, et al. Secuencia de perfusión arterial reversa (gemelo acárdico): evaluación prenatal y tratamiento. Rev Chil Ultrasonog 2005;8:118-30.
12. Denbow ML, Cox P, Taylor M, et al. Placental angioarchitecture in monochorionic twin pregnancies: relationship to fetal growth, fetofetal transfusion syndrome, and pregnancy outcome. Am J Obstet Gynecol 2000;182:417-26.
13. Lewi L, Cannie M, Blickstein I, et al. Placental sharing, birthweight discordance and vascular anastomoses in monochorionic biamniotic twin placentas. Am J Obstet Gynecol 2007;197:587.e1-8.
14. Lewi L, Gucciardo L, Huber A, et al. Clinical outcome and placental characteristics of monochorionic diamniotic twin pairs with early and late-onset discordant growth. Am J Obstet Gynecol 2008;199:511.e1-511.e7.
15. Shetty A, Smith A. The sonographic diagnosis of chorionicity. Prenat Diagn 2005;25:735-9.
16. Sepulveda W, Sebire NJ, Hughes K, et al. The lambda sign at 10-14 weeks of gestation as a predictor of chorionicity in twin pregnancies. Ultrasound Obstet Gynecol 1996;7:421-3.
17. Lewi L, Lewi P, Diemert A, et al. The role of ultrasound examination in the first trimester and at 16 weeks´gestation to predict fetal complications in monochorionic diamniotic twin pregnancies. Am J Obstet Gynecol 2008;199:493.e1-493.e7.
18. Fratelli N, Prefumo F, Fichera A, et al. Nuchal translucency thickness and crown rump length discordance for the prediction of outcome in monochorionic diamniotic pregnancies. Early Hum Dev 2011;87:27-30.
19. Kagan KO, Gazzoni A, Sepulveda-González G, et al. Discordance in nuchal translucency thickness in the prediction of severe twin-to-twin transfusion syndrome. Ultrasound Obstet Gynecol 2007;29:527-32.
20. Quintero RA, Dickinson JE, Morales WJ, et al. Stage-based treatment of twin-twin transfusion syndrome. Am J Obstet Gynecol 2003;188:1333-40.
21. Senat MV, Deprest J, Boulvain M, et al. Endoscopic laser surgery versus serial amnioreduction for severe twin-to-twin transfusion syndrome. N Engl J Med 2004;351:136-44.
22. Moise KJ, Dorman K, Lamvu J, et al. A randomized trial of amnioreduction versus septostomy in the treatment of twin-twin transfusion syndrome. Am J Obstet Gynecol 2005;193:701.
23. Taylor MJ, Shalev E, Tanawattanacharoen S, Jolly M, Kumar S, et al. Ultrasound-guided umbilical cord occlusion using bipolar diathermy for Stage III/IV twin-twin transfusion syndrome. Prenat Diagn 2002;22:70-6.
24. Quintero RA, Bornick PW, Morales WJ, et al. Selective photocoagulation of communicating vessels in the treatment of monochorionic twins with selective growth retardation. Am J Obstet Gynecol 2001;185:689-96.
25. Lewi L, van Schoubroeck D, Gratacós E, et al. Monochorionic diamniotic twins: complications and management options. Curr Opin Obstet Gynecol 2003;15:177-94.