2007
4
Autores:
Demetrio Larraín de la C.1, Guillermo Durruty V.1, Cristián Pomés C.1, Mauricio Cuello F.1
Instituciones:
1Departamento de Obstetricia y Ginecología, Facultad de Medicina, Pontificia Universidad Católica de Chile.
Tipo de documento:
DocumentosConsideraciones para el uso de la laparoscopia durante el embarazo
Contenido del documento:
INTRODUCCIÓN
Los avances acaecidos en las últimas dos décadas en cirugía laparoscópica han hecho posible realizar por esta vía procedimientos quirúrgicos tradicionalmente considerados exclusividad de la laparotomía. Más importante aún, manteniendo la eficacia de las técnicas clásicas abiertas, esta vía ofrece menor morbilidad gracias a técnicas mínimamente invasivas (1). A los avances tecnológicos, se agrega la mayor experiencia que los cirujanos han adquirido en el uso de esa técnica, permitiendo su aplicación en patologías cada vez más complejas o en situaciones clínicas consideradas, en años previos, como de alto riesgo. Dentro de ellas, las patologías que afectan a la paciente embarazada. Esta condición, hasta hace poco tiempo, era considerado una contraindicación absoluta para la cirugía laparoscópica (2). Diversas razones se argüían para ello. Entre ellas, desde dificultades técnicas para la realización de las punciones por la presencia de un útero grávido, hasta complicaciones en el manejo hemodinámico y anestésico, como también el posible efecto negativo del pneumope-ritoneo sobre la madre y el feto. La experiencia médica acumulada con el uso de la laparoscopia durante el embarazo (tanto por obstetras, cirujanos y/o anestesistas), avala la eficacia y seguridad técnica del abordaje laparoscópico aplicado a esta condición, y demuestra que los beneficios demostrados para la cirugía laparoscópica son aplicables también a la paciente embarazada (3). El objetivo de este trabajo es revisar las indicaciones y las recomendaciones para el uso de la técnica laparoscópica en la paciente embarazada, analizando las ventajas y desventajas de la técnica, los cambios fisiológicos del embarazo que deben ser considerados al momento de escoger esta vía, sus potenciales complicaciones y la manera de prevenirlas.
VENTAJAS Y DESVENTAJAS DE LA CIRUGÍA LAPAROSCÓPICA DURANTE EL EMBARAZO.
En pacientes no embarazadas, la cirugía laparoscópica ofrece ventajas importantes comparada con la laparotomía. Ella ofrece menor morbilidad, una recuperación más rápida, estadías hospitalarias más breves y un retorno más rápido a la condición normal, incluido un reintegro precoz a la actividad laboral. Todo ello permite disminuir el riesgo de complicaciones como es la trombosis venosa de extremidades inferiores del postoperatorio (4). Además de las ventajas ya mencionadas, destaca la recuperación más rápida del tránsito intestinal, la menor incidencia de hernias, menor dolor postoperatorio, tasas más bajas de infección de la herida operatoria y un mejor resultado estético. A diferencia de lo que se pensaba originalmente, estas ventajas se mantienen y serían aún mayores en la paciente embarazada ya que además, esta técnica se asocia a un menor riesgo de depresión fetal (debido al menor uso de narcóticos) y a una menor tasa de parto prematuro e irritabilidad uterina (debido a la menor manipulación uterina) cuando se compara con la cirugía abierta (5).
Aunque las ventajas de la laparoscopia son numerosas, como toda técnica quirúrgica también tiene desventajas. Requiere de equipos más sofisticados y de mantención más costosa, un pabellón amplio, de personal entrenado y de cirujanos con experiencia en el uso de la técnica (6).
En el caso específico de la paciente embarazada, los cambios anatómicos y fisiológicos inducidos por el embarazo determinan ciertos riesgos inherentes a la condición. Entre ellos cabe destacar (3,6,7):
a) El útero grávido puede interferir con la visualización adecuada del campo operatorio y determinar mayor riesgo de lesiones al desplazar el intestino fuera de la pelvis.
b) El útero aumentado de tamaño tiene mayor riesgo de ser lesionado, especialmente durante el montaje laparoscópico (i.e. la instalación de los trocares).
c) La cirugía es técnicamente más compleja debido a las limitaciones de la maniobrabilidad instrumental dado el mayor tamaño tanto del útero como de los vasos sanguíneos.
d) Riesgo potencial de disminución del flujo útero-placentario secundario al aumento de la presión intra-abdominal (PÍA) determinado por el pneumoperitoneo.
e) Riesgo teórico de irritabilidad y dinámica uterina inducida por el uso de electricidad y la manipulación del útero.
f) Riesgo potencial de daño a dos pacientes (madre y feto).
A continuación se describen los cambios fisiológicos propios del embarazo que explican el por qué de estos riesgos.
CAMBIOS FISIOLÓGICOS MATERNOS RELEVANTES EN CIRUGÍA LAPAROSCÓPICA
El embarazo determina cambios anatómicos y fisiológicos en todos los sistemas del organismo, los cuales son relevantes desde el punto de vista quirúrgico y anestésico.
Existe en este periodo un aumento significativo de la volemia, frecuencia cardiaca, volumen de eyección y, por ende, del gasto cardíaco (GC) (8). Esto, sumado a una disminución en la resistencia vascular sistémica, la osmolaridad y la presión oncótica intersticial, determinan un estado hiper-dinámico que favorece el pasaje de fluidos hacia el intersticio y pone a la paciente embarazada en riesgo de sobrecarga de volumen si no se mantiene un riguroso control de aportes y pérdidas durante la cirugía (6).
El flujo sanguíneo placentario y la oxigenación materna son determinantes primarios de la oxigenación fetal, de modo que la alteración de cualquiera de estas variables puede resultar en hipoxia fetal. La posición supina, sobre todo después de las 20 semanas, puede comprometer seriamente el retorno venoso, el gasto cardiaco y el flujo placentario por la compresión que ejerce el útero grávido sobre la vena cava (9,10). La simple late-ralización de la paciente puede evitar este fenómeno y aumentar el gasto cardiaco en aproximadamente un 20% (8). Este cambio de postura además mejora el retorno venoso y podría disminuir el riesgo de trombosis venosa.
Otros factores que pudiesen alterar el GC y flujo placentario en pacientes sometidas a cirugía son la hipovolemia y la hipotensión, por lo que se recomienda un aporte cuidadoso de fluidos antes de la inducción de la anestesia general. Sin embargo, existe evidencia de que en el intraoperatorio los parámetros hemodinámicos no varían significativamente entre pacientes embarazadas y no embarazadas (11).
Los diversos cambios metabólicos y mecánicos del embarazo determinan importantes cambios en la función pulmonar, los que sumados a un mayor consumo de oxígeno y la presencia de pneumoperitoneo, determinan un mayor riesgo de hipoxia materna y fetal (12). Las variaciones en el estado ácido-base maternos durante la cirugía son determinantes para el bienestar fetal, pues los niveles maternos de C02 tienen efecto directo en C02 y pH fetal. De hecho, si la PC02 materna alcanza los 40 mm Hg disminuye la remoción del C02 fetal y existe riesgo de acidosis. El pneumoperitoneo puede afectar significativamente el retorno venoso, el flujo uterino y la mecánica ventila-toria materna por elevación del diafragma. Existe el riesgo teórico de acidosis materna y fetal por absorción transperitoneal directa de C02. Este efecto ha sido evidenciado en estudios en animales (13,14), pero no se ha demostrado en pacientes embarazadas sometidas a laparoscopia (15,16).
En el manejo perioperatorio se debe tener presente que el embarazo es un estado de hiper-coagulabilidad (17) y que el útero grávido interfiere con el retorno venoso, favoreciendo el estasis sanguíneo y así aumentando el riesgo de trombosis venosa profunda.
Debido al retardo del vaciamiento gástrico y motilidad intestinal, este grupo de pacientes tiene más riesgo de aspiración, por lo que se debe ser estricto en el régimen cero o vaciamiento gástrico intraoperatorio según corresponda. Desde el punto de vista anestésico, debe considerarse a la paciente embarazada siempre como una paciente con estómago lleno y de potencial vía aérea difícil (12).
Debido a que el embarazo es un estado de inmunosupresión relativa debe considerarse el uso de antibióticos profilácticos o terapéuticos según corresponda.
USOS E INDICACIONES DE LA LAPAROSCOPIA DURANTE EL EMBARAZO
Aproximadamente el 0,2% de las pacientes embarazadas requiere de algún tipo de cirugía abdominal durante la gestación (18). Entre las cirugías no ginecológicas, los procedimientos más frecuentemente realizados son la colecistectomía y la apendicectomía (3,19,20). Dentro de la patología ginecológica, el tumor anexial representa la principal indicación de cirugía (5,7,19). Como regla general, durante el embarazo, toda patología que requiera de manejo quirúrgico debiese postergar su resolución, en la medida de lo posible, hasta el puerperio. Sin embargo, existen condiciones en que, independiente de la edad gestacional, esto no es posible, debido a la alta probabilidad de compromiso materno y/o fetal que conllevan (6,7). Entre ellas destacan: ictericia obstructiva, colecistitis aguda resistente a tratamiento médico, cólico biliar complicado o asociado a pérdida de peso, apendicitis aguda, peritonitis, pancreatitis biliar, y tumor anexial complicado (Tabla I).
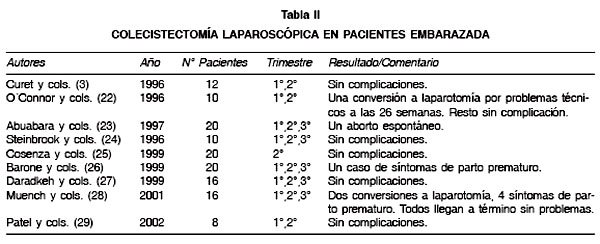
El embarazo es una condición que aumenta el riesgo de colelitiasis y aunque la mayoría de las pacientes pueden ser manejadas en forma conservadora hasta el parto, 1 a 6 de cada 10.000 embarazadas requerirá de colecistectomía antes del parto. La colecistitis aguda ocurre en 5 de cada 10.000 embarazos y es la segunda causa más frecuente de cirugía no ginecológica durante el embarazo, siendo precedida solo por la apendicitis aguda. La colecistectomía es el procedimiento laparoscópico que con mayor frecuencia se realiza en embarazadas (3,4,19,21), pues el útero grávido no interfiere con la visualización del campo quirúrgico (Tabla II).
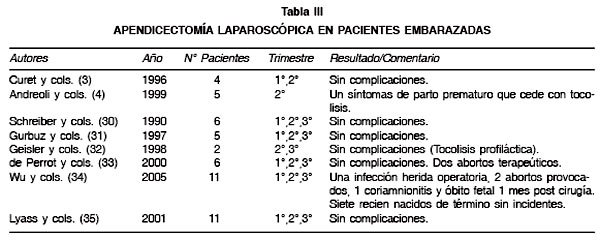
La apendicitis aguda, por su parte, tiene una prevalencia durante la gestación de 0,5-1/1.000 embarazos (5,7). Su diagnóstico clínico en el embarazo se hace más difícil debido al desplazamiento progresivo que experimenta el apéndice producto del crecimiento del útero grávido durante la gestación. Dicho desplazamiento hacia el hipocondrio derecho o hacia retrocecal hace que se confunda con patología biliar. No infrecuentemente hay ausencia de fiebre y solo alteraciones discretas del laboratorio lo que hace necesario que el clínico sea perspicaz y mantenga un alto índice de sospecha. Lo abigarrado de su forma de presentación y las dificultades diagnósticas hacen que el cirujano frecuentemente haga un diagnóstico tardío, prefiera la laparotomía por sobre la laparoscopia y finalmente que muchas veces termine en una laparotomía en blanco (3,5). Pese a ello, existe evidencia creciente sobre apendicectomías laparoscópicas en pacientes embarazadas realizadas en forma segura y eficaz y con baja tasa de conversión (Tabla III).
La experiencia laparoscópica con patologías no ginecológicas durante el embarazo no se limita a estas dos entidades. Otros procedimientos laparoscópicos, tales como esplenectomía (36), adrenalectomía (37) y linfadenectomía (38) han sido realizados sin incidentes en pacientes embarazadas.
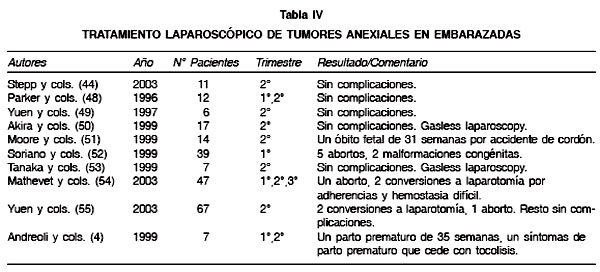
El uso rutinario de la ultrasonografía durante el embarazo, particularmente en el primer trimestre, ha determinado un aumento en el diagnóstico de tumores anexiales en este período (39). Su frecuencia es variable y oscila entre 1 en 81 a 1 en 2.200 embarazos (6,40). La mayoría de las veces estos tumores, sobre todo si se detectan en el primer trimestre, corresponden a cuerpos lúteos o lesiones funcionales y no deben extirparse. La mayoría de ellos sólo requiere observación (41-43). El manejo expectante hasta el segundo trimestre en espera de la regresión espontánea evita intervenciones quirúrgicas innecesarias. Aunque no existe consenso, se considera que los tumores anexiales que persisten hasta el segundo trimestre (16 semanas o más) tienen indicación quirúrgica. Muchos centros utilizan la laparoscopia para evaluar quirúrgicamente a estas pacientes, sobre todo si se trata de lesiones mayores de 5 cm o tumores complejos dado el riesgo de rotura, torsión, hemorragia, infección, malignidad o distocia en el parto (44). Al respecto, el riesgo de torsión varía entre un 6,5% a 50%, dependiendo del tamaño y localización de la lesión (45,46), constituyendo la principal indicación quirúrgica por patología anexial durante el embarazo (7). El riesgo de malignidad oscila entre un 2% y 8% (47). El procedimiento realizado varía desde el drenaje y/o aspiración hasta la ooforectomía. En nuestra experiencia, no recomendamos el drenaje o aspiración dado el riesgo alto de recurrencia (o persistencia) o de diseminar una neoplasia localizada. Preferimos realizar una quistectomía al interior de bolsas («endobag» a fin de minimizar el riesgo de diseminación ante rotura accidental). Algunas series sobre el manejo laparoscópico de tumores anexiales en embarazadas se resumen en la Tabla IV. Al igual que en la condición de no embarazo, recomendamos contar con biopsia contemporánea y ante la alta sospecha de malignidad propendemos a la conversión y concurrencia de un ginecólogo oncólogo.
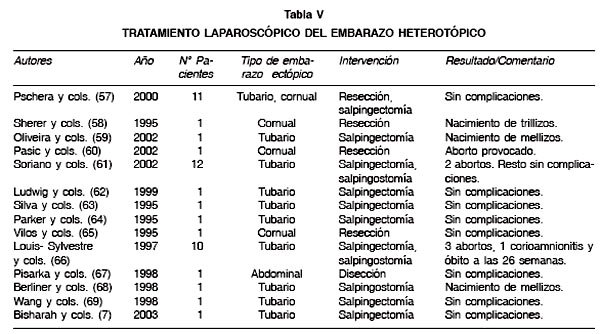
Otra posible indicación, aunque muy infrecuente, de laparoscopia durante el embarazo es la coexistencia de un embarazo heterotópico (56,57). Existen numerosos casos reportados en la literatura (Tabla V) y el tratamiento generalmente consiste en una salpingectomía o salpingostomía laparoscópica.
El posible impacto de la cirugía laparoscópica en el resultado perinatal fue evaluado por Reedy y Callen con datos del Swedish Health Registry desde 1973 a 1993 (70). Los autores compararon el resultado perinatal de 2.233 laparoscopias y 2.491 laparotomías en pacientes cursando embarazos únicos entre 4 y 20 semanas. La mayoría de las cirugías fueron realizadas durante el primer trimestre. El resultado perinatal de todas las pacientes sometidas a cirugía (laparoscópica o abierta) se comparó con todas las pacientes del registro. Si bien existe mayor riesgo de bajo peso al nacer, parto prematuro y RCIU en el grupo de embarazadas sometidas a cirugía en comparación con las que no se operan, no se encontraron diferencias en la tasa de malformaciones, abortos u óbito al comparar ambos grupos. No se encontraron diferencias significativas en la tasa de malformaciones o resultado perinatal al comparar ambos procedimientos (70).
Sin embargo, esta mayor morbilidad perinatal reportada en las pacientes embarazadas que se operan, es más atribuible a la patología de base y condiciones de la cirugía, más que al acto quirúrgico o anestésico en sí. Existe un mayor riesgo fetal en las cirugías de urgencia comparadas con los procedimientos electivos (71,72). La incidencia de aborto u óbito es de 1,5% en una apendicectomía simple aumentando a un 35% en presencia de una peritonitis apendicular, hecho no infrecuente en embarazadas dado su diagnóstico tardío (73). La colecistectomía se asocia con un 4% de aborto u óbito, pero esta cifra alcanza el 60% en caso de una peritonitis o pancreatitis biliar, condiciones extremadamente graves para la madre y deletéreas para el feto. De este modo, lo más probable es que el mal resultado perinatal en estos casos no haya tenido relación alguna con la cirugía. Los únicos reportes de malformaciones después de cirugía laparoscópica provienen de la serie de Soriano y cois (52), sin embargo, la relación causal de estas anomalías y la cirugía es discutible.
ESTRATEGIAS Y RECOMENDACIONES PARA MINIMIZAR LAS COMPLICACIONES
Existen múltiples series publicadas que demuestran la seguridad y eficacia de la cirugía laparoscópica durante el embarazo (49,51,52,74,75). En general, las complicaciones resultan de la tardanza en el diagnóstico y tratamiento más que de la cirugía en sí. Por lo tanto, el diagnóstico y tratamiento precoz de aquellas patologías de resolución quirúrgica es indispensable para disminuir las cirugías de urgencia y la mayor morbilidad asociada.
Se han realizado procedimientos laparoscópicos en forma exitosa en todos los trimestres del embarazo (27,34), sin embargo, si no se trata de una cirugía de urgencia (en cuyo caso no importa la edad gestacional), existen varias razones para realizar la cirugía en el segundo trimestre:
– La tasa de aborto es 5,6% en el segundo trimestre comparado con 12-15% en el primer trimestre.
– La tasa de parto prematuro es muy baja en el segundo trimestre y aumenta significativamente en el tercero.
– El riesgo teórico de teratogénesis en el segundo trimestre es muy bajo.
– El útero no interfiere con la visualización del campo quirúrgico a diferencia del tercer trimestre.
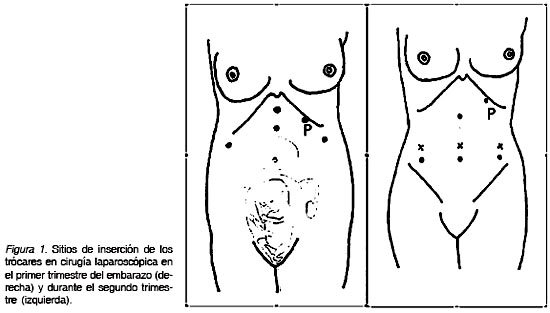
Aunque la tasa de complicaciones es baja (0,1%), la mayoría ocurre en el momento de la entrada a la cavidad peritoneal y pueden producirse independiente de la técnica utilizada (76,77). Una evaluación cuidadosa de la paciente (hábito corporal, antecedentes de infecciones pelvianas, cirugías previas, edad gestacional, tamaño uterino o lesión anexial) y la experiencia del cirujano son determinantes al momento de elegir el método para crear el pneumoperitoneo (78). Debido a los reportes de lesión uterina y colocación intramnió-tica de la aguja de Veress (19,79), se sugiere siempre confirmar la localización intraperitoneal de ésta mediante alguna prueba de seguridad como la prueba de aspiración (80,81) si se ha optado por la técnica cerrada. Aunque existe controversia respecto al mejor método para acceder a la cavidad peritoneal, la mayoría de los autores recomienda el uso de la técnica abierta (open laparoscopy) (3,5,51,82) o el uso de sitios de punción alternativos como el subxifoídeo, el supraumbilical, o en el hipocondrio izquierdo inmediatamente subcostal a nivel de la línea medio clavicular (más conocido como punto de Palmer) (3,83) (Figura 1). Independiente de la técnica utilizada, al momento de la punción, la paciente debe estar nivelada en el plano horizontal (sin Trendelemburg), con vejiga vacía (preferir sonda Foley instalada al vaciado con Nelaton) y sonda nasogástrica u orogástrica para descomprimir el estómago (6).
Un adecuado posicionamiento de la paciente resulta esencial en la ejecución de la laparoscopia. Durante el primer trimestre la postura no difiere de la utilizada en una laparoscopia pélvica en una paciente no embarazada. Desde el segundo trimestre en adelante, la paciente debe ser colocada en decúbito lateral izquierdo, o usando una cuña o lateralizando la mesa (3,6,84). Para mejorar aun más el retorno venoso y disminuir el riesgo de trombosis venosa profunda, se recomienda el uso de medias antitrombóticas o compresión neumática en las piernas (85).
Una vez realizado el pneumoperitoneo los trocares auxiliares deben colocarse bajo visión directa y más altos que en la paciente no embarazada debido al aumento del tamaño uterino (Figura 1). Especial cuidado debe tenerse con el posicionamiento de los trocares laterales durante la cirugía ya que pueden desplazarse y producir entrada de C02 a la grasa pre-peritoneal (enfisema pre-peritoneal o pre-pneumoperitoneo) provocando hipercapnia y acidosis.
Ante todo, debe minimizarse el tiempo quirúrgico y hacer la cirugía más simple posible, por lo que se aconseja el uso liberal de trocares adicionales si se estima necesario. Bajo ninguna circunstancia debe utilizarse un manipulador uterino o cualquier instrumento intravaginal (6,7). Tampoco debe usarse agentes para dilatar el cuello, incluido el uso preoperatorio de análogos de prostaglandinas, por su efecto abortivo.
Los posibles efectos maternos y fetales del pneumoperitoneo con C02 ha llevado a algunos a proponer el uso de otros agentes gaseosos en su reemplazo tales como óxido nitroso y helio o alternativamente hacer la laparoscopia sin gas (gasless laparoscopy) (5,50,53). No se sabe si el óxido nitroso es más seguro que el C02. El uso de helio se ha asociado a menor acidosis materna y fetal que el C02 en modelos animales, sin embargo, no se conocen sus efectos en humanos (5). El uso de gasless laparoscopy determina mayor trauma a los tejidos y ofrece una peor visualización del campo operatorio, determinando mayor tiempo quirúrgico y aumento en el riesgo de complicaciones, por lo que no se recomienda su uso (86). Datos provenientes de estudios en animales no demuestran alteraciones en la hemodinamia fetal y flujo uterino con presiones intrabdominales bajo 20 mmHg (14), pese a ello, la recomendación es utilizar C02 en el pneumoperitoneo y mantener la PÍA lo más baja posible (12-15 mmHg). Esto no sólo disminuye potenciales riesgos fetales sino que además mejora la ventilación. Eventualmente, pudiese aceptarse un aumento transitorio de la PÍA hasta 18 mmHg con la autorización del anestesiólogo en el momento de colocar los trocares laterales, ya que esta maniobra aleja las paredes, permitiendo una entrada más segura y controlada. La hiperventilación materna durante la cirugía, para mantener el C02 espirado en 32-34 mmHg prácticamente elimina cualquier riesgo fetal (16).
En pacientes cursando embarazos de tercer trimestre, debe considerarse la evaluación y moni-toreo fetal intraoperatorio. Ante la sospecha de sufrimiento fetal, debe disminuirse la PÍA, hiper-ventilar a la madre y detener la manipulación de los tejidos para permitir la recuperación del feto. De no haber respuesta a las medidas descritas, el equipo debe estar preparado para convertir la cirugía y realizar una cesárea de urgencia.
El uso del electrobisturí produce humo que contiene monóxido de carbono (CO) el que podría acumularse y, en teoría, podría llevar a la formación de carboxihemoglobina y metahemoglobina entorpeciendo la entrega de oxígeno al feto. Beebe y cois (87) demostraron que aunque el CO se encuentra presente en los gases arteriales 5 minutos posterior al uso de electrobisturí, los niveles maternos de carboxihemoglobina no se encuentran elevados ni en el intraoperatorio, ni posterior a la cirugía. En todo caso, para disminuir cualquier riesgo al respecto, se recomienda una evacuación eficiente del humo intrabdominal mediante el uso del aspirador o de recambio periódico del C02 abriendo la válvula de un trocar.
No existen estudios que evalúen la necesidad de tocolisis profiláctica para pacientes embarazadas que se someten a cirugía laparoscópica. Su uso generalmente no es necesario. Sin embargo, ellos son frecuentemente utilizados ante la presencia de dinámica uterina (3,4,18). El uso de tocolíticos debería ser discutido en el preoperatorio e individualizarse para cada paciente hasta que existan trabajos controlados al respecto.
No existen estudios con respecto al uso de corticoides para inducir madurez pulmonar en pacientes con embarazos de 24 semanas o más, sometidas a laparoscopia. Pese a ello, corticoides se han utilizado con ese fin (4) y su uso pareciera ser razonable.
La laparoscopia en la paciente embarazada debe realizarse rápida y eficientemente. La experiencia del equipo quirúrgico es crítica. Se debe trabajar en espacios pequeños y con anatomía alterada. Aunque no existen límites establecidos sobre la edad gestacional en la cual la laparoscopia pudiese realizarse en forma segura, algunos han propuesto las 26-28 semanas como límite superior (3). El cirujano debe tener en cuenta los riesgos mencionados para ofrecer a la paciente un tratamiento individualizado y adecuado considerando que, aunque no irrealizable, la cirugía se vuelve técnicamente más difícil a medida que el embarazo se acerca al tercer trimestre. Las principales estrategias y recomendaciones para minimizar los riesgos y complicaciones de la cirugía laparoscópica durante el embarazo se resumen en la Tabla VI.
CONCLUSIONES
Los procedimientos laparoscópicos son realizados cada vez con mayor frecuencia por ginecólogos y cirujanos generales. La evidencia actual sugiere que el abordaje laparoscópico es una alternativa segura, ventajosa y aplicable durante el embarazo, ofreciendo a la paciente embarazada todos los beneficios de la técnica mínimamente invasiva. Las posibles desventajas incluyen la posibilidad de lesionar el útero y la dificultad técnica que determina un campo operatorio pequeño con anatomía alterada. La disminución del flujo útero-placentario secundario al aumento de la PÍA debe tenerse siempre en cuenta, por lo que se recomienda el uso de presiones lo más bajas posible. El riesgo teórico de acidosis materna y fetal secundaria a absorción de C02 no ha sido demostrado en mujeres embarazadas.
Aunque no existen estudios con respecto al uso de corticoides para inducir madurez pulmonar en pacientes embarazadas sometidas a laparoscopia, creemos que su uso es razonable y recomendamos su utilización desde las 24 semanas en adelante.
Durante la instalación laparoscópica y acceso a cavidad peritoneal se recomienda tomar algunas medidas con el fin de disminuir los riesgos. La cirugía debe realizarse idealmente durante el segundo trimestre. Se recomienda además, el uso de la técnica abierta (open laparoscopy) y la colocación más alta de los trocares, sobre todo en el segundo trimestre.
En general, la cirugía laparoscópica durante el embarazo se asocia a un buen resultado perinatal. La ocurrencia de aborto, parto prematuro o muerte fetal parecen relacionarse más con la patología de base que con la cirugía en sí. La incidencia de malformaciones congénitas en pacientes sometidas a laparoscopia es extremadamente baja y su relación con la cirugía es muy improbable. De todos modos, creemos que la laparoscopia durante el embarazo debe realizarse de forma cuidadosa y eficiente, siendo la experiencia del equipo quirúrgico determinante en el logro de un procedimiento exitoso.
Agradecimientos: Los autores agradecen al Sr. Hernán Ahumada Poblete, asistente de biblioteca de la Pontificia Universidad Católica de Chile, por su asistencia computacional para la recolección de información utilizada en la elaboración de este manuscrito.
BIBLIOGRAFÍA
- Garry R. Laparoscopic surgery. Best Pract Res Clin Obstet Gynaecol 2006;20: 89-104.
- Gadacz TR, Talamini MA. Traditional versus laparoscopic cholecystectomy. Am J Surg 1991; 161: 336-8.
- Curet MJ, Allen D, Josloff RK, Pitcher DE, Curet LB, Miscall BG, et al. Laparoscopy during pregnancy. Arch Surg 1996;31:546-50.
- Andreoli M, Servakov M, Meyers P, Mann WJ Jr. Laparoscopic surgery during pregnancy. J Am Assoc Gynecol Laparosc 1999;6:229-33.
- Al-Fozan H, Tulandi T. Safety and risks of laparoscopy in pregnancy. Curr Opin Obstet Gynecol 2002; 14:375-9.
- Stepp K, Falcone T. Laparoscopy in the second trimester of pregnancy. Obstet Gynecol Clin North Am 2004;31:485-96.
- Bisharah M, Tulandi T. Laparoscopic surgery in pregnancy. Clin Obstet Gynecol 2003;46:92-7.
- Maternal Physiology. En: Cunningham FG, Leveno KT, Bloom SL, Hauth JC, Gilstrap III LC, Wenstrom KD (eds). Williams Obstetrics 22nd edición. New York: McGraw- Hill, 2005; 121-50.
- Shay DC, Bhavani- Shankar K, Datta S. Laparoscopic surgery during pregnancy. Anesthesiol Clin North America 2001;19:57-67.
- Kinsella SM, Lohmann G. Supine hypotensive syndrome. Obstet Gynecol 1994;83:774-88.
- Steinbrook RA, Bhavani- Shankar K. Hemodynamics during laparoscopic surgery in pregnancy. Anesth Analg 2001;93:1570-1.
- Steinbrook RA. Anaesthesia, minimally invasive surgery and pregnancy. Best Pract Res Clin Anaesthesiol 2002;16:131-43.
- Cruz AM, Southerland LC, Duke T, Townsend HG, Ferguson JG, Crone LA. Intraabdominal carbon dioxide insufflation in the pregnant ewe. Uterine blood flow, intraamniotic pressure, and cardiopulmonary effects. Anesthesiology 1996;85:1395-402.
- Hunter JG, Swanstrom L, Thornburg K. Carbon dioxide pneumoperitoneum induces fetal acidosis in a pregnant ewe model. Surg Endose 1995;9:272-7.
- Bhavani-Shankar K, Steinbrook RA, Brooks DC, Datta S. Arterial to end-tidal carbon dioxide pressure difference during laparoscopic surgery in pregnancy. Anesthesiology 2000;93:370-3.
- O’Rourke N, Kodali BS. Laparoscopic surgery during pregnancy. Curr Opin Anaesthesiol 2006;19:254-9.
- O’Riordan MN, Higgins JR. Haemostasis in normal and abnormal pregnancy. Best Pract Res Clin Obstet Gynaecol 2003;17:385-96
- Curet MJ. Special problems in laparoscopic surgery. Previous abdominal surgery, obesity, and pregnancy. Surg Clin North Am 2000;80:1093-110.
- Lachman E, Schienfeld A, Voss E, Gino G, Boldes R, Levine S, et al. Pregnancy and laparoscopic surgery. J Am Assoc Gynecol Laparosc 1999;6:347-51.
- Fatum M, Rojansky N. Laparoscopic surgery during pregnancy. Obstet Gynecol Surv 2001;56:50-9.
- Amos JD, Schorr SJ, Norman PF, Poole GV, Thomae KR, Mancino AT, et al. Laparoscopic surgery during pregnancy. Am J Surg 1996;171:435-7.
- O’Connor LA, Kavena CF, Horton S. The Phoenix Indian Medical Center experience with laparoscopic cholecystectomy during pregnancy. Surg Laparosc Endose 1996;6:441-4.
- Abuabara SF, Gross GW, Sirinek KR. Laparoscopic cholecystectomy during pregnancy is safe for both mother and fetus. J Gastrointest Surg 1997;1:48-52.
- Steinbrook RA, Brooks DC, Datta S. Laparoscopic cholecystectomy during pregnancy. Review of anesthetic management, surgical considerations. Surg Endose 1996;10:511-5.
- Cosenza CA, Saffari B, Jabbour N, Stain SC, Garry D, Parekh D, Selby RR. Surgical management of biliary gallstone disease during pregnancy. Am J Surg 1999;178:545-8.
- Barone JE, Bears S, Chen S, Tsai J, Russell JC. Outcome study of cholecystectomy during pregnancy. Am J Surg 1999;177:232-6.
- Daradkeh S, Sumrein I, Daoud F, Zaidin K, Abu-Khalaf M. Management of gallbladder stones during pregnancy: conservative treatment or laparoscopic cholecystectomy? Hepatogastroenterology 1999;46: 3074-6.
- Muench J, Albrink M, Serafini F, Rosemurgy A, Carey L, Murr MM. Delay in treatment of biliary disease during pregnancy increases morbidity and can be avoided with safe laparoscopic cholecystectomy. Am Surg 2001;67:539-42.
- Patel SG, Veverka TJ. Laparoscopic cholecystectomy in pregnancy. Curr Surg 2002;59:74-8.
- Schreiber JH. Laparoscopic appendectomy in pregnancy. Surg Endose 1990;4:100-2.
- Gurbuz AT, Peetz ME. The acute abdomen in the pregnant patient. Is there a role for laparoscopy? Surg Endose 1997;11:98-102.
- Geisler JP, Rose SL, Mernitz CS, Warner JL, Hiett AK. Non-gynecologic laparoscopy in second and third trimester pregnancy: obstetric implications. JSLS 1998;2:235-8.
- de Perrot M, Jenny A, Morales M, Kohlik M, Morel P. Laparoscopic appendectomy during pregnancy. Surg Laparosc Endose Percutan Tech 2000;10:368-71.
- Wu JM, Chen KH, Lin HF, Tseng LM, Tsens SH, Huang SH. Laparoscopic appendectomy in pregnancy. J Laparoendosc Adv Surg Tech A 2005; 15: 447-50.
- Lyass S, Pikarsky A, Eisenberg VH, Elchalal U, Schenker JG, Reissman P. Is laparoscopic appendectomy safe in pregnant women? Surg Endose 2001;15:377-9.
- Anglin BV, Rutherford C, Ramus R, Lieser M, Jones DB. Inmune thrombocytopenic purpura during pregnancy: laparoscopic treatment. JSLS 2001;5:63-7.
- Aishima M, Tanaka M, Haraoka M, Naito S. Retro-peritoneal laparoscopic adrenalectomy in a pregnant women with Cushing’s syndrome. J Urol 2000;164: 770-1.
- Hertel H, Possover M, Kuhne-Heid R, Schneider A. Laparoscopic lymph node staging of cervical cancer in the 19th week of pregnancy. A case report. Surg Endose 2001;15:324.
- Giuntoli RL 2nd, Vang RS, Bristow RE. Evaluation and management of adnexal masses during pregnancy. Clin Obstet Gynecol 2006;49:492-505.
- Nezhat FR, Tazuke S, Nezhat CH, Seidman DS, Phillips DR, Nezhat CR. Laparoscopy during pregnancy: a literature review. JSLS 1997;1:17-27.
- Bernhard LM, Klebba PK, Gray DL, Mutch DG. Predictors of persistence of adnexal masses in pregnancy. Obstet Gynecol 1999; 93:585-9.
- Condous G, Khalid A, Okaro E, Bourne T. Should we be examining the ovaries in pregnancy? Prevalence and natural history of adnexal pathology detected at first-trimester sonography. Ultrasound Obstet Gynecol 2004;24:62-6.
- Bromley B, Benacerraf B. Adnexal masses during pregnancy: accuracy of sonographic diagnosis and outcome. J Ultrasound Med 1997;16:447-52.
- Stepp KJ, Tulikangas PK, Goldberg JM, Attaran M, Falcone T. Laparoscopy for adnexal masses in the second trimester of pregnancy. J Am Assoc Gynecol Laparosc 2003;10:55-9.
- Craigo SD, Marino T. Managing adnexal masses in pregnancy. Contemp Ob/Gyn 2000;45:130-43.
- Dudley AG. Ovarian tumors complicating pregnancy. En: Rock JA, Thompson JD (eds). Te Linde’s operative gynecology. 8° edición. Philadelphia: Lippincott-Raven, 1997;872-83.
- Whitecar MP, Turner S, Higby MK. Adnexal masses in pregnancy: a review of 130 cases undergoing surgical management. Am J Obstet Gynecol 1999; 181:19-24.
- Parker WH, Childers JM, Canis M, Phillips DR, Topel H. Laparoscopic management of benign cystic teratomas during pregnancy. Am J Obstet Gynecol 1996;174:1499-501.
- Yuen PM, Chang AM. Laparoscopic management of adnexal mass during pregnancy. Acta Obstet Gynecol Scand 1997;76:173-6.
- Akira S, Yamanaka A, Ishihara T, Takeshita T, Araki T. Gasless laparoscopic ovarian cystectomy during pregnancy: comparison with laparotomy. Am J Obstet Gynecol 1999;180:554-7.
- Moore RD, Smith WG. Laparoscopic management of adnexal masses in pregnant women. J Reprod Med 1999;44:97-100.
- Soriano D, Yefet Y, Seidman DS, Goldenberg M, Mashiach S, Oelsner G. Laparoscopy versus laparotomy in the management of adnexal masses during pregnancy. Fértil Steril 1999;71:955-60.
- Tanaka H, Futamura N, Takubo S, Toyoda N. Gasless laparoscopy under epidural anesthesia for adnexal cysts during pregnancy. J Reprod Med 1999;44:929-32.
- Mathevet P, Nessah K, Dargent D, Mellier G. Laparoscopic management of adnexal masses in pregnancy: a case series. Eur J Obstet Gynecol Reprod Biol 2003;108:217-22.
- Yuen PM, Ng PS, Leung OL, Rogers MS. Outcome in laparoscopic management of persistent adnexal mass during the second trimester of pregnancy. Surg Endose 2004;18:1354-7.
- Lau S, Tulandi T. Conservative medical and surgical management of interstitial ectopic pregnancy. Fértil Steril 1999;72:207-15.
- Pschera H, Gatterer A. Laparoscopic management of heterotopic pregnancy: a review. J Obstet Gynaecol Res 2000;26:157-61.
- Sherer DM, Scibetta JJ, Sanko SR. Heterotopic quadruplet gestation with laparoscopic resection of ruptured interstitial pregnancy and subsequent successful outcome of triplets. Am J Obstet Gynecol 1995;172:216-7.
- Oliveira FG, Abdelmassih V, Abdelmassih Oliveira S, Abdelmassih R, Nagy ZP Heterotopic triplet pregnancy: report and video of a case of a ruptured tubal implantation with living embryo concurrent with an intrauterine twin gestation. Reprod Biomed Online 2002;5:313-6.
- Pasic RP, Hammons G, Gardner JS, Hainer M. Laparoscopic treatment of cornual heterotopic pregnancy. J Am Assoc Gynecol Laparosc 2002;9:372-5.
- Soriano D, Shrim A, Seidman DS, Goldenberg M, Mashiach S, Oelsner G. Diagnosis and treatment of heterotopic pregnancy compared with ectopic pregnancy. J Am Assoc Gynecol Laparosc 2002;9: 352-8.
- Ludwig M, Kaisi M, Bauer O, Diedrich K. Heterotopic pregnancy in a spontaneous cycle: do not forget about it! Eur J Obstet Gynecol Reprod Biol 1999; 87:91-3.
- Silva PD, Meisch AL. Laparoscopic treatment of heterotopic pregnancy. J Am Assoc Gynecol Laparosc 1995;2:213-6.
- Parker J, Watkins W, Robinson H, Byrne D. Laparoscopic adnexal surgery during pregnancy: a case of heterotopic tubal pregnancy treated by laparoscopic salpingectomy. Aust N Z J Obstet Gynaecol 1995;35:208-10.
- Vilos GA. Laparoscopic resection of a heterotopic cornual pregnancy followed by term vaginal delivery. J Am Assoc Gynecol Laparosc 1995;2:471-3.
- Louis-Sylvestre C, Morice P, Chapron C, Dubuisson JB. The role of laparoscopy in the diagnosis and management of heterotopic pregnancies. Hum Reprod 1997;12:1100-2.
- Pisarska MD, Casson PR, Moise KJ Jr, DiMaio DJ, Buster JE, Carson SA. Heterotopic abdominal pregnancy treated at laparoscopy. Fértil Steril 1998; 70: 159-60.
- Berliner I, Mesbah M, Zalud I, Maulik D. Heterotopic triplet pregnancy. Report of a case with successful twin intrauterine gestation. J Reprod Med 1998;43: 237-9.
- Wang PH, Chao HT, Tseng JY, Yang TS, Chang SP, Yuan CC, Ng HT. Laparoscopic surgery for heterotopic pregnancies: a case report and a brief review. Eur J Obstet Gynecol Reprod Biol 1998;80:267-71.
- Reedy MB, Kallen B, Kuehl TJ. Laparoscopy during pregnancy: a study of five fetal outcome parameters with use of the Swedish Health Registry. Am J Obstet Gynecol 1997;177:673-9.
- Hess LW, Peaceman A, O’Brien WF, Winkel CA, Cruikshank DP, Morrison JO Adnexal mass occurring with intrauterine pregnancy: report of fifty-four patients requiring laparotomy for definitive management. Am J Obstet Gynecol 1988;158:1029-34.
- Wang PH, Chao HT, Yuan CC, Lee WL, Chao KC, Ng HT. Ovarian tumors complicating pregnancy. Emergency and elective surgery. J Reprod Med 1999;44:279-87.
- Conron RW Jr, Abbruzzi K, Cochrane SO, Samo AJ, Cochrane PJ. Laparoscopic procedures in pregnancy. Am Surg 1999;65:259-63.
- Rizzo AG. Laparoscopic surgery in pregnancy: long-term follow-up. J Laparoendosc Adv Surg Tech A 2003;13:11-5.
- Rollins MD, Chan KJ, Price RR. Laparoscopy for appendicitis and cholelithiasis during pregnancy: a new standard of care. Surg Endose 2004;18:237-41.
- Chapron C, Cravello L, Chopin N, Kreiker G, Blanc B, Dubuisson JB. Complications during set-up procedures for laparoscopy in gynecology: open laparoscopy does not reduce the risk of major complications. Acta Obstet Gynecol Scand 2003;82:1125-9.
- Li TC, Saravelos H, Richmond M, Cooke ID. Complications of laparoscopic pelvic surgery: recognition, management and prevention. Hum Reprod Update 1997;3:505-15.
- Pasic RP, Kantardzic M, Templeman C, Levine RL. Insufflation techniques in gynecologic laparoscopy. Surg Laparosc Endose Percutan Tech 2006;16:18-23.
- Friedman JD, Ramsey PS, Ramin KD, Berry C. Pneumoamnion and pregnancy loss after second-trimester laparoscopic surgery. Obstet Gynecol 2002;99:512-3.
- Lin P, Grow DR. Complications of laparoscopy. Strategies for prevention and cure. Obstet Gynecol Clin North Am 1999;26:23-38.
- Vilos GA. The ABCs of a safer laparoscopic entry. J Minim Invasive Gynecol 2006;13:249-51.
- McKernan JB, Champion JK. Access techniques: Veress needle-initial blind trocar insertion versus open laparoscopy with the Hasson trocar. Endose Surg Allied Technol 1995;3:35-8.
- Tulikangas PK, Robinson DS, Falcone T. Left upper quadrant cannula insertion. Fértil Steril 2003;79:411-2.
- Morrell DG, Mullins JR, Harrison PB. Laparoscopic cholecystectomy during pregnancy in symptomatic patients. Surgery 1992;112:856-9.
- Geerts WH, Pineo GF, Heit JA, Bergqvist D, Lassen MR, Colwell CW, Ray JG. Prevention of venous thromboembolism: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004;126:338S-400S.
- Goldberg JM, Maurer WG. A randomized comparison of gasless laparoscopy and C02 pneumoperitoneum. Obstet Gynecol 1997;90:416-20.
- Beebe DS, Swica H, Carlson N, Palahniuk RJ, Goodale RL. High levels of carbon monoxide are produced by electro-cautery of tissue during laparoscopic cholecystectomy. Anesth Analg 1993;77:338-41.