2006
3
Autores:
José Antonio Arraztoa V.1, Manuel Donoso O.1, Stefan Danilla E.2, Ximena Mallea J.a, María Leiva R.b, Ana Larraín S.c, M. Ángeles Larraín P.1, Patricio Mena G.1
Instituciones:
1Departamento de Obstetricia y Ginecología, Facultad de Medicina, Universidad de los Andes, 2Departamento de Epidemiología Clínica, Universidad de los Andes.
aMatrona, Departamento de Obstetricia y Ginecología, Facultad de Medicina, Universidad de los Andes, bMatrona, Servicio de Obstetricia y Ginecología, Hospital Parroquial de San Bernardo, cEnfermera Matrona, Escuela de Enfermería, Universidad de los Andes.
Tipo de documento:
Trabajos OriginalesEfectividad clínica del método mucotérmico para regular la fertilidad. Resultados de un programa aplicado en la comuna de San Bernardo
Contenido del documento:
INTRODUCCIÓN
Los métodos naturales modernos para regular la fertilidad (MNMRF) son un sistema estandarizado de instrucciones que permiten a la pareja usuaria reconocer de manera prospectiva, los días de fertilidad y los días de infertilidad. Este conjunto de instrucciones utiliza la presencia de marcadores biológicos femeninos que reflejan en la vulva, los cambios en los niveles sanguíneos de las hormonas ováricas y su efecto en las células secretoras del epitelio endocervical del cuello uterino (1,2). Este enfoque supone una ventaja sobre los métodos naturales tradicionales, como el método del ritmo y el método de la temperatura basal corporal, fundamentalmente en el grado de confianza sobre el diagnóstico de fertilidad al que llega la usuaria, como en los días de abstinencia sexual requerida para su uso como medio para espaciar o limitar los nacimientos.
La aplicabilidad clínica de los MNMRF como método para la regulación de la fertilidad ha sido ampliamente documentada desde su primera publicación en el año 1972 por Billings y cols (1,3-6). Durante estos casi 30 años han aparecido variaciones en la forma cómo se entregan las instrucciones a las usuarias y en los marcadores biológicos que se utilizan como información complementaria. Al énfasis original en la percepción vulvar de los síntomas de fertilidad, se le ha agregado el uso de la sensación provocada por el paso de papel higiénico en los genitales o el uso complementario de otros síntomas presentes en el período fértil, como el dolor pelviano o el alza de la temperatura e incluso sistemas de detección rápida de niveles hormonales en orina (7-9). Sin embargo, los elementos centrales de los MNMRF han permanecido: exigen un diagnóstico del estado de fertilidad por parte de los usuarios y una adecuación de su conducta sexual de acuerdo a la intención de uso. Así, si la intención de uso es espaciar un embarazo, la pareja evita tener contacto sexual en los períodos de fertilidad; si laintención es lograr un embarazo, la pareja es capaz de reconocer los días de máxima probabilidad de lograrlo. De esta manera, los MNMRF pueden ser utilizados para buscar o evitar un embarazo. La decisión última la toma la pareja usuaria en base a sus motivaciones. Los MNMRF son técnicas precisas que le permiten reconocer los períodos del ciclo menstrual en que aparecen los síntomas y signos de fertilidad. En este sentido también pueden plantearse como métodos que permiten evaluar aspectos de la salud reproductiva y endocrinológica de la mujer, que facilitan un diagnóstico y manejo precoz de patologías (4,10).
El objetivo principal del estudio fue determinar la eficacia para espaciar los embarazos del método mucotérmico, y establecer las características sociodemográficas de los usuarios pertenecientes a la comuna de San Bernardo de la Región Metropolitana.
MATERIAL Y MÉTODO
Diseño: Cohorte prospectiva (estudio observacional analítico).
Participantes y centro: Desde el 1° de enero de 1996 se inició en la comuna de San Bernardo un nuevo programa para instruir parejas en los MNMRF a cargo de médicos y matronas instructoras de MNMRF, del Departamento de Ginecología y Obstetricia de la Universidad de los Andes y del Servicio de Ginecología y Obstetricia del hospital Parroquial de San Bernardo (HPSB). El programa fue abierto a todas las pacientes que consultan al Centro de Especialidades Médicas de la Universidad de los Andes (CUEM) y a las pacientes cuyos partos fueron atendidos en la maternidad del HPSB. No hubo criterios de inclusión formales. El único criterio de exclusión fue el no haber completado la instrucción. A las pacientes se les ofreció la posibilidad de incorporarse al Programa al momento de su atención ambulatoria o en sala especificando que su decisión no afectaría el manejo médico posterior de la patología que la hizo consultar. En el presente estudio se reportan los resultados de todos los pacientes consecutivos ingresados al programa entre el 1° de enero de 1996 hasta el 31 de diciembre de 2003 con la intención de espaciar un embarazo y que hayan finalizado la instrucción. El programa de instrucción fue impartido en centros de atención primaria (consultorio de Métodos Naturales de Buin) y secundaria (CUEM) de la comuna de San Bernardo. La comuna de San Bernardo es una comuna con una población de 268.694 habitantes de un ingreso promedio mensual de $453.785 (pesos a noviembre del 2003). El promedio de escolaridad en San Bernardo es algo inferior al de la Región Metropolitana, 9,7 y 11 años, respectivamente. La gran mayoría de la población (79,3%) pertenece al sistema público de salud. La comuna de Buin, por su parte, con 68.074 habitantes, tiene un ingreso promedio mensual y de escolaridad superior ($540.691 y 10,1 años respectivamente). En ella el 76,7% de la población pertenece al sistema público de salud (11).
Intervención: El modelo de enseñanza que se aplicó fue desarrollado por el grupo de trabajo en métodos naturales de la Universidad de Chile (12,13). Este modelo está elaborado en base a módulos de enseñanza que repasan los siguientes aspectos: (1) la percepción espontánea y provocada por el paso del papel en los genitales externos; (2) las características de consistencia, cantidad y color del flujo cérvico vaginal recogido por el paso del papel entre los labios mayores, y (3) la determinación de la temperatura basal corporal. A través de los módulos, se educa a la pareja para que apliquen una técnica de observación precisa, logren una interpretación (diagnóstico de fertilidad) adecuada y utilicen las instrucciones de uso según deseen buscar o evitar un embarazo. Todas las observaciones se deben registrar en una cartola ad hoc. Las sesiones de educación tienen una duración de aproximadamente 30 minutos y se realizan de manera individual. La frecuencia de citación depende de los avances de cada pareja pero en general es semanal hasta completar un mes o un primer ciclo menstrual y luego quincenal durante el segundo ciclo, continuando con controles cada 3 ó 4 semanas hasta completar la fase de instrucción. Posteriormente comienza una fase de seguimiento supervisada hasta aproximadamente los 6 meses, y luego una fase de seguimiento a largo plazo.
Recolección de los datos y variables estudiadas: Todos las variables fueron almacenadas en forma prospectiva en la cartola de registro y ficha clínica los que posteriormente fueron ingresados en una base de datos (FileMakerPro 5 y versiones anteriores, FileMaker Inc. EEUU). Se realizó una evaluación de los embarazos y posterior clasificación por al menos dos integrantes del equipo, habitualmente un médico y una instructora. En aquellos casos que la información contenida en la ficha y/o la cartola de registro no fuera suficientemente clara para clasificar el embarazo, se realizó una entrevista con la pareja usuaria por al menos dos miembros del equipo.
Los embarazos se clasificaron de acuerdo a los siguientes criterios:
- Embarazo por error en el proceso de enseñanza y/o aprendizaje: en base a los antecedentes recogidos en la ficha y/o entrevista, se concluye que el embarazo se debió a una aplicación inadecuada de las instrucciones por error en el proceso enseñanza/aprendizaje.
- Embarazo por error de método: usuarios que han aprendido y seguido adecuadamente las instrucciones de uso y el método no fue lo suficientemente certero como método diagnóstico del período de fertilidad.
- Embarazo por uso consciente sin deseo de embarazo explícito: embarazos en usuarias que tienen relaciones sexuales en días que sabían que eran fértiles a pesar de no manifestar explícitamente un deseo de embarazo. El método fue lo suficientemente sensible como método diagnóstico del período de fertilidad y la pareja tuvo relaciones sexuales conscientes de la posibilidad de embarazo.
- Embarazo por uso consciente con deseo de embarazo: usuarias que utilizan el registro de fertilidad para lograr embarazo.
- Embarazo no clasificable: con la información disponible no fue posible clasificarlo dentro de las categorías definidas.
Las variables socio demográficas se registraron prospectivamente en la ficha diseñada especialmente para el proceso de instrucción y fueron: la edad, el estado civil, la percepción de su situación económica, la religión y el número de hijos. Además se recogieron variables médicas y de hábitos de salud como los antecedentes médicos y quirúrgicos, el uso de anticonceptivos previos, el motivo de ingreso al Programa y la intención de uso.
Análisis estadístico: La efectividad del método fue evaluada a los 6, 9, 12 y 18 meses calculando la tasa de embarazo determinada por curvas de Kaplan-Meier. Para las comparaciones simples de variables continuas se utilizó la prueba t de Student y el ANOVA para las comparaciones múltiples o sus equivalentes no paramétricos (Wilcoxon o Kruskall-Wallis, respectivamente) según la distribución de las variables (Shapiro-Wilk). Para la comparación de variables categóricas se usó la prueba exacta de Fisher o Chi cuadrado según correspondiera. Las variables continuas se describen como promedio ± desviación estándar y las categóricas como porcentajes. Se consideró como estadísticamente significativo un nivel alfa de 5%. Todos los intervalos de confianza se expresan al 95%. En el análisis de los datos se utilizó el programa STATA® (versión 8.0, Stata Corporation, TX, EEUU).
RESULTADOS
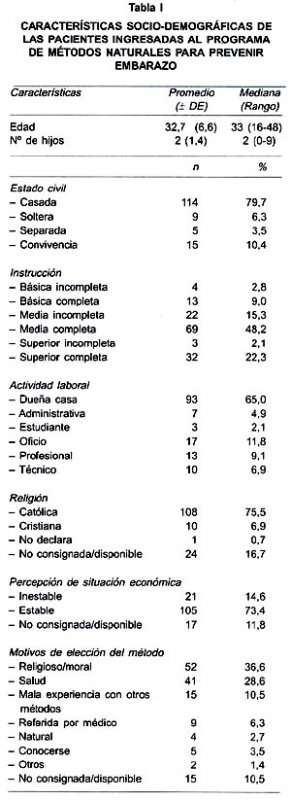
Durante el período comprendido entre enero de 1996 y diciembre del 2003 contactaron el programa 600 mujeres. De éstas 389 (64,8%) comenzaron efectivamente el proceso de instrucción completándolo a la fecha de cierre de este análisis el 67,6% de ellas (263/389). De ellas 143 pacientes ingresaron para usar el método para prevenir el embarazo. Este reporte se centrará en este grupo de pacientes. Las características socio demográficas de las pacientes se resumen en la Tabla I. El promedio de edad fue de 32,7 años. La mayoría de las parejas que participaron del Programa son casadas y tienen educación media completa o superior. Sobre el 75% se definió católica y alrededor del 60% trabajaba como dueña de casa. El 73% de las parejas usuarias contestó que percibían su situación económica como estable. Entre los motivos que relataron las usuarias por los cuales optaron por ingresar al Programa, destacaron los motivos religiosos (36,6%), de salud (28,6%), por ser referida por un médico (6,3%) y por mala experiencia con otros métodos (10,5%). La decisión de aprender este sistema de regulación de la fertilidad es de ambos miembros de la pareja en el 83,2% de los casos. La situación reproductiva de las usuarias se distribuyó de una manera bastante homogénea entre pacientes ciclando (20,7%); ex usuarias recientes de DIU (29,3%) o anticonceptivos hormonales (23,6%). Mientras que en lactancia eran 20,7% y 3,5% de pacientes en post aborto.
Las 143 pacientes ingresadas al estudio aportaron 2.987 ciclos para el análisis de tabla de sobrevida. El promedio y la mediana de seguimiento fueron de 20,8 y 11,6 meses, respectivamente. Entre las usuarias que utilizaron el método para evitar o espaciar un embarazo y tuvieron objetivamente una conducta coherente con esa intención, la efectividad a los 12 meses fue de94,3% (IC: 86,8-97,6). Si se suman a este grupo aquellas usuarias que, haciendo un diagnóstico adecuado de su situación de fertilidad, utilizaron los períodos fértiles para tener relaciones sexuales, la efectividad, medida a los 12 meses, disminuye a 79,8% (IC: 71-86,2), como es de esperar. En la Tabla II se muestran los resultados a diferentes tiempos de análisis.
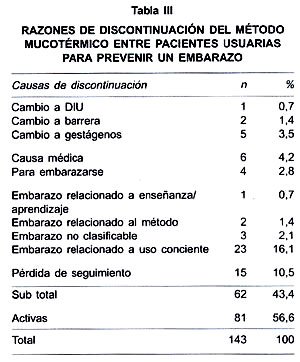
Las causas de las discontinuaciones del método consignadas, diferentes al embarazo, son: cambio a un método artificial (DIU, barrera o anticonceptivos hormonales) 8 usuarias (4,6%); histerectomías, 6 usuarias (4,2%) y 4 usuarias (2,8%) que abandonaron el método con la intención explícita de embarazarse. La pérdida de seguimiento fue de 15 usuarias (10,5%). En la Tabla III se puede observar el detalle de las razones de discontinuación, incluyendo los embarazos.
DISCUSIÓN
En esta experiencia clínica se muestran los resultados de la aplicación de un Programa de instrucción de métodos naturales modernos para la regulación de la fertilidad, específicamente el método mucotérmico. Se les enseña a las parejas usuarias desde su ingreso, la posibilidad de utilizar la información sobre su estado de fertilidad, tanto para embarazarse como para espaciar un embarazo. Se ha aplicado consistentemente desde el año 1996 hasta la fecha.
El perfil de nuestra población es comparable al de otras series. La mayoría de nuestras usuarias son casadas, se definen pertenecientes a la religión católica y tienen una educación media completa (14). La razones para ingresar al Programa se distribuyen homogéneamente entre razones de salud, religiosas y simplemente por ser derivadas por el médico. Razón esta última que puede, indirectamente, mostrar también una motivación preferentemente de salud.
Se evaluó la efectividad del uso del método utilizando la tabla de sobrevida con decremento simple que a diferencia del índice de Pearl, controla la variable tiempo de duración de uso, permitiendo una comparación más adecuada entre diversas series (15). Nuestros resultados mostraron una efectividad de 94,3 % a 12 meses.
La evaluación de los resultados de efectividad de los MNMRF ha sido habitualmente objeto de controversia (14). Para ello ha contribuido el hecho de que existe variación entre los diversos programas de enseñanza de métodos naturales en el proceso de capacitación de la instructora y en el proceso mismo de instrucción de la usuaria: este método es particularmente sensible a la calidad técnica de la instructora y del proceso de instrucción propiamente tal, lo que hace complejo comparar distintas series. También contribuye a esta controversia la falta de explicitación de que los MNMRF pueden ser usados tanto para evitar como para lograr embarazos: lo que se realiza durante la instrucción es enseñarle a la usuaria a registrar su fertilidad, dejando en la pareja usuaria la libertad y responsabilidad de decidir en última instancia cómo desean utilizarlo. Este punto es de crucial importancia para poder interpretar adecuadamente los resultados de un programa. También hace que no sea fácil el comparar esos resultados con los resultados obtenidos de programas que utilizan métodos anticonceptivos artificiales. La conceptualización de los MNMRF como un registro de fertilidad se traduce que durante el proceso de instrucción se les recalca a los usuarios que la decisión última depende de ellos; la instrucción sólo les da una herramienta para que conozcan adecuadamente su situación de fertilidad actual.
Tradicionalmente se ha utilizado para evaluar la efectividad de un método anticonceptivo el análisis de la efectividad del método o efectividad teórica (número de embarazos asociadas a un uso perfecto), efectividad clínica (número de embarazos asociadas al uso real) y efectividad de uso extendido o efectividad demográfica (número de embarazos durante el tiempo de estudio, independientemente de si hay o no abandono del método bajo estudio) (16-18). Sin embargo, no siempre es posible categorizar los resultados de esta manera. En efecto, para evaluar verdaderamente la efectividad del método o efectividad teórica, uno debiera utilizar como denominador los eventos expuestos al embarazo, esto es, conocer el número de relaciones sexuales en período diagnosticado no fértil por el método para tener un análisis exacto (18). Este dato es imposible de obtener confiablemente en un estudio como el nuestro, donde se analiza el comportamiento real de usuarias del método a lo largo del tiempo. Este es un estudio practicado en un ambiente de «mundo real», no de un ensayo clínico. Por esta razón, se analizó la probabilidad de embarazarse usando el método cuando se siguieron las instrucciones coherentemente con la intención de uso, que es, en definitiva lo que realmente interesa desde el punto de vista clínico: conocer este dato permite decirle a la usuaria que si sigue las instrucciones de uso según la intención expresa que manifiesta, las probabilidades de embarazarse son de 5,7 por 100 parejas, o en otras palabras, que la efectividad para espaciar o evitar un embarazo si sigue la instrucciones es de 94,3% a 12 meses. Esta probabilidad es la que corresponde a la efectividad clínica y comprende los embarazos por las falencias intrínsecas del método (falla teórica) como las fallas asociadas al uso y al proceso enseñanza-aprendizaje.
Una tercera forma de mirar la efectividad del método es considerando el análisis en un tiempo determinado, generalmente 12 meses, contemplando tanto los que abandonan el método en estudio como los que siguen usando el método y están expuestos a las fallas por uso (efectividad clínica) y asociadas al método mismo (efectividad teórica) (16,18). Es la que se ha llamado efectividad de uso extendido o demográfico. Esta manera de analizar la efectividad hace énfasis en el impacto en la tasa de fecundidad global de la población en estudio más que de los individuos en particular. Debido a esto, es más bien de interés del epidemiólogo que del clínico que atiende a la paciente en particular. Aplicado este concepto a nuestra población, se debe considerar entonces para el análisis de efectividad de uso extendido tanto a aquellas parejas usuarias que siguieron coherentemente las instrucciones y tuvieron fallas asociadas al uso y al proceso enseñanza-aprendizaje, como a aquellas otras parejas que, haciendo un adecuado diagnóstico de su estado de fertilidad actual utilizando las herramientas del método de la ovulación, tuvieron relaciones sexuales en período fértil, pese a que no corresponde a la intención de uso explicitada previamente. En el fondo, manifestaron con los hechos un comportamiento para lograr embarazo en vez de un comportamiento para evitar embarazo.
Dado el marco conceptual en que se enseña el Método, donde se recalca que sirve tanto para embarazarse como para evitar el embarazo, la constatación del «cambio conductual» supone dejar de usar el Método como método para evitar embarazo y empezar a usar el Método como medio para lograr embarazo. Es la conducta descrita por Trussel como «tomadora de riesgos» o salida consciente de las instrucciones de uso para evitar un embarazo (17). Como es de esperar, la efectividad global considerando este subgrupo disminuye a 79,8%. La adecuada interpretación de las motivaciones del comportamiento de este subgrupo es compleja. Probablemente este subgrupo refleja las variaciones en la fuerza de las motivaciones que caracteriza la toma de decisión en el actuar humano. También en este grupo pueden encontrarse usuarias que han cambiado su intención de uso sin haberlo explicitado previamente a la instructora; pensamos, también, que hay otros usuarios a los que se les puede hacer difícil vivir la abstinencia en un determinado momento. Este grupo está siendo objeto de un estudio más profundo de manera de poder encontrar los factores que intervienen en la toma de decisión. En el marco conceptual en el que se enseñan los MNMRF, este subgrupo no significa necesariamente un fracaso del método en tanto las parejas usen concientemente de los períodos fértiles diagnosticados por este sistema. En realidad, ese uso no es otra cosa que el ejercicio de la libertad personal de esas parejas.
Analizadas las diversas efectividades como se ha señalado, nuestros resultados son del todo comparables con los de la literatura. Howard y Hilgers, quienes hacen esta diferenciación conceptual, muestran tasas de efectividad clínica entre 94,1% a 96,7% y de 96,8%, respectivamente (6,14). Howard calcula, además, la efectividad de uso extendido o demográfica que varía de 77,5 a 81,5% (14). En el estudio de la OMS se explicita esta diferenciación describiendo a estas usuarias como parejas que abandonan concientemente las reglas de uso (5). En este estudio se utilizó el índice de Pearl, lo que no permite la comparación. Sin embargo, la tasa de embarazo sumando los errores de aplicación de las instrucciones, de enseñanza y atribuibles al método en sí mismo suma 6,7% (93,3%). La tasa de embarazo aumenta, como es de esperar, cuando se consideran las usuarias que abandonan conscientemente las instrucciones de uso, a 15,4% (84,6%). La proporción de la diferencia es similar a nuestros resultados.
En conclusión, esta experiencia de aplicación de un método natural moderno para regular la fertilidad en una población abierta no previamente seleccionada, a diferencia de un ensayo clínico, muestra que es altamente efectivo para espaciar los embarazos en aquellas parejas que perseveran en su decisión de usarlos para ese fin. También se observa, que aproximadamente 15% de las usuarias utilizan el período fértil conscientemente sin manifestar una decisión explícita de búsqueda de embarazo.
AGRADECIMIENTOS: Los autores agradecen a la Dra. María Elena Alliende por su asistencia en la confección de este manuscrito.
BIBLIOGRAFÍA
- Billings EL, Brown JB, Billings JJ, Burger HG. Symptoms and hormonal changes accompanying ovulation. Lancet 1972;1(7745):282-4.
- Hilgers TW, Prebil AM. The ovulation method-vulvar observations as an index of fertility/infertility. Obstet Gynecol 1979;53(1):12-22.
- Pyper CM, Knight J. Fertility awareness methods of family planning: the physiological background, methodology and effectiveness of fertility awareness methods. J Fam Plann Reprod Health Care 2001; 27(2):103-9.
- Freundl G, Godehardt E, Kern PA, Frank-Herrmann P, Koubenec HJ, Gnoth Ch. Estimated maximum failure rates of cycle monitors using daily conception probabilities in the menstrual cycle. Hum Reprod 2003;18(12):2628-33.
- No authors listed. A prospective multicentre trial of the ovulation method of natural family planning. II. The effectiveness phase. Fertil Steril 1981;36(5): 591-8.
- Hilgers TW, Stanford JB. Creighton Model NaPro Education Technology for avoiding pregnancy. Use effectiveness. J Reprod Med 1998;43(6):495-502.
- Arevalo M, Jennings V, Nikula M, Sinai I. Efficacy of the new TwoDay Method of family planning. Fertil Steril 2004;82(4):885-92.
- Gross BA. Natural family planning indicators of ovulation. Clin Reprod Fertil 1987;5(3):91-117.
- Vigil P, del Rio P, Kolbach M, Riquelme R. Nuevas metodologías y avances en planificación natural de la familia. Rev Chil Obstet Ginecol 2001;66(2):132-7.
- Barron ML. Proactive management of menstrual cycle abnormalities in young women. J Perinat Neonatal Nurs 2004;18(2):81-92.
- CASEN. División Social, 2003.
- Mena P, Alliende ME, Jensen L, Barros ML, Morande V, Castillo L, Mazuelos E. Metodología de la enseñanza de métodos naturales para la regulación de la fertilidad (especial referencia al método Billings). Rev Chil Obstet Ginecol 1984;49(3):187-98.
- Mena P, Jensen L, Alliende ME, Mazuelos E, Miranda E. Factores de aceptabilidad de métodos naturales para la regulación de la fertilidad: fases de inscripción e instrucción. Rev Chil Obstet Ginecol 1984;49(3):175-86.
- Howard MP, Stanford JB. Pregnancy probabilities during use of the Creighton Model Fertility Care System. Arch Fam Med 1999;8(5):391-402.
- Trussell J, Kost K. Contraceptive failure in the United States: a critical review of the literature. Stud Fam Plann 1987;18(5):237-83.
- Tietze C, Lewit S. Statistical evaluation of contraceptive methods: use-effectiveness and extended use-effectiveness. Demography 1968;5(2):931-94.
- Trussel J, Grummer-Strawn L. Contraceptive failure of the ovulation method of periodic abstinence. Family Planning Perspectives 1990;22(2):65-75.
- Trussell J, Hatcher RA, Cates W Jr, Stewart FH, Kost K. A guide to interpreting contraceptive efficacy studies. Obstet Gynecol 1990;76(3Pt2):558-67.