2020
6
Autores:
Sochog
Instituciones:
Ana María de la Peña Dieste Pérez 1; Marta Narváez Salazar 2; Virginia Roy Ramos1; Javier Navarro Sierra2; Silvia Ortega Marcilla1; María Jesús Puente Luján2; Lourdes Gabasa Gorgas1; Leyre Ruiz Campo1; Andrea Espiau Romera 2.
1 Facultativo Especialista de Área en el Servicio de Ginecología. Hospital Universitario Miguel Servet. Zaragoza. España.
2 Médico Interno Residente de Obstetricia y Ginecología. Hospital Universitario Miguel Servet. Zaragoza. España.
Correspondencia: Ana María de la Peña Dieste Pérez, pdpe88@gmail.com
Tipo de documento:
Casos ClínicosFilariasis mamaria. A propósito de un caso
Contenido del documento:
| RESUMEN DE ABREVIATURAS | |
| CSE | Cuadrante superior externo |
| PAAF | Punción-aspiración con aguja fina |
| BAG | Biopsia con aguja gruesa |
| BI-RADS | Sistema de reporte y base de datos de imágenes mamarias |
| SUMMARY OF ABBREVIATIONS | |
| CSE | Superior external quadrant |
| PAAF | Fine-needle aspiration cytology |
| BAG | Core Needle Biopsy |
| BI-RADS | Breast Imaging Reporting and Data System |
INTRODUCCIÓN
Las filariasis son enfermedades parasitarias presentes en áreas tropicales y subtropicales de África, Asia, Pacífico y América. Afecta a 120 millones de personas. En nuestro medio, es una enfermedad inusual y desconocida(1). A pesar de ello, en los últimos años, debido a la inmigración, nos encontramos más pacientes en nuestras consultas con este problema (2).
La filariasis linfática está causada en el 90% de los casos por Wuchereria bancrofti, otros son
Brugia malayi y Brugia timoriotros (3).
Es una enfermedad crónica. Se manifiesta principalmente como linfedema progresivo de extremidades inferiores y genitales externos (elefantiasis)(3). Se transmite al ser humano, quien actúa como reservorio definitivo, a través de la picadura de un mosquito, que inocula las larvas infecciosas (1). Éstas se depositan en la piel y migran a través de los vasos linfáticos(4) a los ganglios, donde permanecen entre 5 y 12 años. Tras la cópula de los adultos, se producen microfilarias que se liberan a la sangre. La captación de éstas desde la sangre por el insecto cierra el ciclo biológico(1,4).
El depósito de las larvas en los ganglios produce una reacción inflamatoria. Al morir las filarias, experimentan una necrosis con proliferación granulomatosa. La inflamación activa es sustituida por cicatrices, que causan obstrucción linfática y esclerosis apareciendo linfedema y elefantiasis(3).
Las manifestaciones clínicas varían dependiendo del sitio y fase de infección(5). La filariasis mamaria, que es la que nos concierne en nuestro caso, está causada más frecuentemente por la Wuchereria bancrofti(2,3,5,6). Los signos y síntomas agudos más frecuentes son nódulos mamarios dolorosos con eritema e incluso «piel de naranja» y en las fases tardías linfedema y fibrosis, en forma de masa palpable, granuloma filarial o masa con microcalcificaciones visibles en mamografía(6).
A continuación, se presenta un caso de filariasis mamaria.
CASO CLÍNICO:
Paciente de 43 años, procedente de Guinea Ecuatorial. No destacaban antecedentes personales de interés. Tuvo 9 gestaciones, 5 fueron abortos y 4 partos vaginales. Nunca realizó revisiones ginecológicas.Vive en España desde hace 19 años y viaja con frecuencia a su país de procedencia.
El motivo de consulta fue mastalgia bilateral de 3 semanas de evolución. A la exploración presentaba unas mamas simétricas sin signos de infección, sin nódulos ni afectación cutánea, con el complejo areola-pezón normal. No presentaba telorrea tras la expresión y la región axilar era normal.
Se solicitó una mamografía, informando de calcificaciones serpiginosas en ovillo en el cuadrante superior externo (CSE) de la mama derecha sugestivos de filariasis (Figuras 1 y 2). Se requirió colaboración al servicio de Enfermedades Infecciosas. Realizaron el diagnóstico diferencial de los diferentes parásitos causantes de filaria y descartaron afectación oftalmológica, pulmonar y dermatológica. El estudio de microfilaria en sangre periférica y la detección de antígenos/anticuerpos fue negativa. Se estableció el diagnóstico de sospecha de filariasis mamaria debido a los datos epidemiológicos y la concordancia clínico-radiológica sin necesidad de confirmación anatomo-patologica mediante BAG (biopsia con aguja gruesa). Dado el estadio crónico, se desestimó tratamiento con dietilcarbamazina. Sin embargo, dado que la paciente seguía refiriendo dolor en la zona, se decidió extirpación quirúrgica mediante cuadrantectomía para eliminación definitiva del parásito, confirmándose la presencia del mismo en el estudio posterior de la pieza.
DISCUSIÓN
La filariasis es una enfermedad rara en áreas no endémicas. En España, se encuentra en inmigrantes o viajeros procedentes de esas regiones(5). En el caso de África subsahariana la prevalencia de la filariasis linfática es de más de 40 millones, un 40% de los casos del mundo. Es endémico en los trópicos donde está situada Guinea Ecuatorial, el país de procedencia de nuestra paciente(6).
La infección filarial de la mama, aunque poco frecuente, no es rara. Las larvas ingresan en los vasos linfáticos de la glándula mamaria, causando linfangitis, fibrosis e interrupción del drenaje linfático. Las formas adultas, pueden llegar a los nódulos linfáticos de la mama y producir una reacción aguda granulomatosa, que se traduce clínicamente como un nódulo superficial y palpable, generalmente solitario y doloroso. En ocasiones, se acompaña de eritema, edema y “piel de naranja”(7) lo cual puede confundirnos con carcinoma inflamatorio o enfermedad de Paget(5). En un estudio multinacional y multicéntrico realizado en 1997 en Oyo-Nigeria, se encontró una tasa de nódulos del 59% y ninguna de esas mujeres tenía hiperemia en la piel(6) , lo cual es acorde con la clínica que presentaba nuestra paciente, sin eritema ni nódulo palpable.
En estadios tempranos, en la mamografía aparece una imagen nodular de densidad mayor y límites bien definidos. Ecográficamente, la lesión puede ser o anecoica, requiriendo diagnóstico diferencial con absceso, quiste sebáceo o quiste fibrosado; o hipoecoica, incluyendo entidades como lipoma, fibroadenoma, ganglio intramamario o carcinoma. Suele presentar márgenes nítidos y lisos y buena transmisión del sonido(2). En estos estadíos, existe también el denominado “signo de la danza filariásica”, descrito por Patil et al.(8) que consiste en observar, en tiempo real, el movimiento de unas estructuras lineales y serpiginosas, hiperecogénicas en el interior de una imagen quística, que corresponderían a las filarias adultas moviéndose dentro de un conducto linfático dilatado(1) .
En la fase tardía, las lesiones residuales pueden calcificarse. En la mamografía podemos encontrar las típicas calcificaciones alargadas, serpiginosas y ondulantes(5,8) que no se incluyen en los ductos, sin irregularidad ni pleomorfismo o granulomas calcificados en cuyo interior aparece una larva adulta(2). Estos hallazgos requerirán un diagnóstico diferencial que incluya calcificaciones benignas distróficas, más toscas e irregulares(6) ; carcinoma, el cual sí que se relacionan con los ductos, y suele ser de contornos irregulares(2,9) y otras enfermedades parasitarias. Entre ellas la loiasis cuyas calcificaciones son o finas, en forma de burbuja, o continuas de corta o larga longitud, o con forma de tirabuzón. Las calcificaciones por trichinosis son más numerosas, de pequeño tamaño, y se hallan localizadas exclusivamente en el músculo pectoral. Y en la onchocerciasis se localizan por debajo del epitelio de la piel, formando una maraña(1,7) . Todas estas calcificaciones no están contempladas en los descriptores del sistema Breast imaging-reporting and data system (BI-RADS) lo que puede llevar a interpretaciones erróneas y toma de decisiones equivocadas(10) . Mora-Encinas et al proponen en su artículo incluirlo en la categoría BI-RADS 2 dentro de hallazgos benignos.
Las calcificaciones filariales de la mama se pueden encontrar en cualquier parte de la misma, incluido pezón y región retroareolar(6,7) . La localización más frecuente es en el CSE, como en nuestra paciente (2,8) .
La epidemiología, manifestaciones clínicas y hallazgos radiológicos son aspectos fundamentales para sospechar la enfermedad, pero el diagnóstico definitivo requiere aislar al parásito mediante la detección de microfilarias en sangre, pero la microfilaremia no es constante en la enfermedad (1) . También se puede realizar mediante la detección de anticuerpos/antígenos circulantes (5) . Otra forma de localizar a las filarias es mediante PAAF (punción-aspiración con aguja fina) o BAG(1) . La eosinofilia es un hallazgo frecuente en la fase aguda, pero inespecífico(4) . En la historia clínica de nuestra paciente estaba recogido un episodio de eosinofilia en el año 2011 que fue controlado periódicamente, disminuyendo sus valores de progresivamente sin hallar la causa, lo cual pudo corresponder con el momento de la infección aguda.
Si la historia clínica de la paciente es acorde y la mamografía muestra las calcificaciones típicas, no se requiere biopsia, ni otras pruebas adicionales(5). Si las manifestaciones son atípicas o los hallazgos mamográficos inespecíficos, sí que se debería completar el estudio con PAAF o BAG (1,5,6). Sin embargo, una de las complicaciones de la biopsia es la aparición de calcificaciones residuales en las mamografías que también pueden confundirse con calcificaciones malignas (11) . Por lo tanto, es importante que las calcificaciones filariales se evalúen críticamente, se diagnostiquen y se clasifiquen adecuadamente para evitar un procedimiento invasivo, costoso e innecesario, como la biopsia (6) .
Los fármacos clave en el manejo de la filariasis linfática son la dietilcarbamazina, la ivermectina y el albendazol, pero no hay consenso sobre cuál es la pauta más correcta. En estudios recientes se ha demostrado que una única dosis de dietilcarbamazina es efectiva y conlleva menos reacciones adversas, un porcentaje mayor de cumplimiento por parte de los pacientes y un descenso del coste económico (1,12) . Cuando hay grandes granulomas, además del tratamiento médico, en ocasiones hay que recurrir a la cirugía (1,2).
CONCLUSIONES
La filariasis es una parasitosis causada por nematodos, de curso generalmente benigno, endémica en regiones tropicales, principalmente Nigeria, India e Indonesia. Su transmisión es a través de la picadura de un mosquito que introduce las larvas en el torrente sanguíneo migrando hasta los vasos linfáticos. Se ha sugerido el mecanismo de extravasación vascular por la obstrucción linfática como explicación a la presencia de microfilaria en tejidos como la glándula mamaria. Cuando los parásitos mueren, se pueden originar calcificaciones visibles en las mamografías considerándose éstas una secuela tardía e inactiva del proceso.
A pesar de la actual campaña mundial para eliminar la filariasis, puesta en marcha por la OMS en el año 2000, el aumento de migración global incrementa la probabilidad de padecer casos importados en nuestro medio. Por tanto, el conocimiento de las diferentes parasitosis es imprescindible para realizar un buen diagnóstico diferencial con otras entidades clínicamente similares y un tratamiento correcto.
REFERENCIAS
- Franco Uliaque CP, Javier Pardo Berdún F, Sánchez Buñuel J, Pérez Lorenz C. Hallazgos radiológicos en la filariasis mamaria. Rev Senol y Patol Mamar. 2012 Apr 1;25(2):79–82.
- Alapont Olavarrieta V, Climent JG, Fuster Diana C, Marín JH, Albaladejo CV, Olavarrieta A, et al. Thmor de mama de origen parasitario. 2006.
- Armas Prado J, Morales Valdés R ÁL. Hospital universitario dr. Celestino hernández robau santa clara, villa clara informe de caso – PDF Free Download [Internet]. Medicentro. 2003 [cited 2020 Apr 10]. p. 7(4 Supl 1). Available from: https://docplayer.es/73917210-Hospital-universitario-dr- celestino-hernandez-robau-santa-clara-villa-clara-informe-de-caso.html
- del Remedio Guna Serrano Nieves Orta Mira M, Díaz-Menéndez M, Norman F, Monge-Maillo B, Antonio Pérez-Molina Rogelio López-Vélez J. Publicación oficial de la sociedad española de enfermedades infecciosas y microbiología clínica Enfermedades Infecciosas y Microbiología Clínica Filariasis in clinical practice [Internet]. Vol. 29, Enfermedades infecciosas y microbiología clínica. 2011 [cited 2020 Apr 24]. Available from: www.elsevier.es/eimcwww.elsevier.es/eimcLasfilariasisenlaprácticaclínica.
- Bastarrika G, Pina L, Vivas I, Elorz M, San Julian M, Alberro JA. Calcified filariasis of the breast: Report of four cases. Eur Radiol [Internet]. 2001 [cited 2020 Apr 10];11(7):1195–7. Available from: http://www.ncbi.nlm.nih.gov/pubmed/11471612
- Adeniji-Sofoluwe AT, Obajimi MO, Oluwasola AO, Soyemi TO. Mammographic parasitic calcifications in South West Nigeria: Prospective and descriptive study. Vol. 15, Pan African Medical Journal. African Field Epidemiology Network; 2013.
- Friedman PD, Kalisher L. Case 43: Filariasis. Radiology. 2002;222(2):515–7.
- Patil JA, Patil AD, Ramani SK. Filarial “dance” in breast mass. Am J Roentgenol.2003 Oct 1;181(4):1157–8.
- Arancibia PH, Taub TE, de Grazia K JA, Lorena Díaz MC, López AP, Sáez CT, et al. Microcalcificaciones mamarias: revisión de los descriptores y categorías BI-RADS.
- Mora-Encinas JP, Martín-Martín B, Martín-Martín L, Mora-Monago R. Calcificaciones serpiginosas en la filariasis mamaria: Un descriptor no incluido en el sistema BI- RADS. Radiologia [Internet]. 2015 May 1 [cited 2020 Oct 9];57(3):259–62. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0033833815000065
- Lenhart A, Eigege A, Kal A, Pam D, Miri ES, Gerlong G, et al. Contributions of different mosquito species to the transmission of lymphatic filariasis in central Nigeria: Implications for monitoring infection by PCR in mosquito pools. Filaria J. 2007 Nov 29;6:14.
- Fernando SD, Rodrigo C, Rajapakse S. Current Evidence on the Use of Antifilarial Agents in the Management of Bancroftian Filariasis. J Trop Med. 2011;2011:12.
TABLAS Y FIGURAS
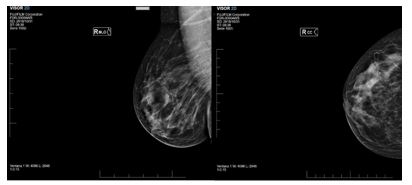
Figura 1: Mamografía de la mama derecha.
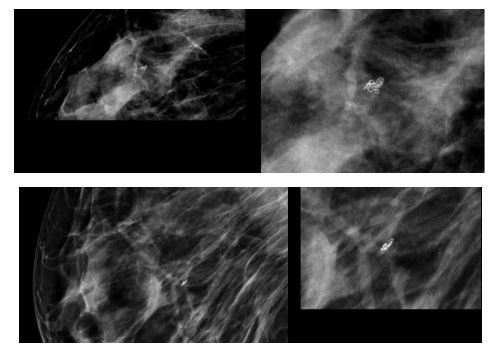
Figura 2: Detalle ampliado de calcificaciones serpiginosas en ovillo en CSE de mama derecha.



