2006
5
Autores:
José Caro M.1, Luis Bustos M.2, a, Álvaro Ríos S.b, Joaquín Bernales M.b, Neumann Pape C.b
Instituciones:
1Servicio de Obstetricia y Ginecología, Hospital de Puerto Montt y Departamento de Obstetricia y Ginecología, Escuela de Medicina Universidad San Sebastián, 2Capacitación, Investigación y Gestión para la Salud Basada en la Evidencia (CIGES), Facultad de Medicina, Universidad de la Frontera y Departamento de Salud Pública, Facultad de Medicina, Universidad de la Frontera.
aBioestadístico, bInterno(a) de Medicina, Universidad San Sebastián.
Tipo de documento:
Trabajos OriginalesHisterectomía obstétrica en el Hospital de Puerto Montt 2000-2005
Contenido del documento:
INTRODUCCIÓN
La histerectomía obstétrica (HO) es la última alternativa en situaciones donde las medidas conservadoras no logran controlar la hemorragia postparto. Es una cirugía habitualmente urgente y de riesgo vital que pone a prueba las habilidades del equipo quirúrgico a cargo de la resolución de esta grave complicación.
La primera HO exitosa fue realizada en Italia el 21 de Mayo de 1876 por Eduardo Porro en la ciudad de Pavia (Italia), en Julia Cavallini, una mujer de 25 años, primigesta, con estigmas de raquitismo y portadora de una pelvis estrecha (pelvis raquítica). La intervención fue realizada posterior al nacimiento por cesárea de un recién nacido vivo, de sexo femenino, en presentación podálica, de 3.300 g. La HO se realizó en 26 minutos y la paciente sobrevivió a la cirugía (1).
Este procedimiento se ha mantenido en la práctica quirúrgica por más de 130 años, y seguirá siendo utilizada en futuras generaciones, probablemente con mejores técnicas y novedosas aproximaciones tecnológicas, pero sin duda como medida última en el manejo de la hemorragia postparto.
Si bien, según los textos clásicos, la hemorragia post parto por atonía uterina es una de las principales causas de HO, diferentes experiencias publicadas demuestran que las indicaciones están cambiando, y que también el enfrentamiento frente a patologías que durante el embarazo presentan un mayor riesgo de hemorragia postparto (como es el acretismo placentario y su asociación con placenta previa y cicatriz uterina) necesita nuevos enfoques y conductas terapéuticas.
El propósito de este estudio fue estimar la tasa de ocurrencia, indicaciones, y las complicaciones asociadas a la HO total y subtotal.
PACIENTES Y MÉTODO
Estudio de corte transversal. Se revisan los egresos hospitalarios ocurridos entre el 1° de Enero de 2000 y el 31 de Diciembre de 2005 en Servicio de Obstetricia y Ginecología del Hospital de Puerto Montt. Se identificaron 25 pacientes en las que se realizó HO periparto. Se define HO periparto aquella ocurrida dentro de las 72 horas postparto. Las fichas clínicas fueron revisadas y los datos obtenidos se ingresaron a una base de datos excel, la que fue analizada con el programa estadístico STATA 9. La comparación de promedios se realizó con la prueba t de Student y los porcentajes con la prueba de Fisher. El nivel de significación estadística fue de 5%.
RESULTADOS
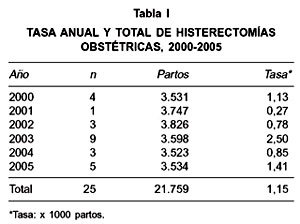
Durante el período estudiado ocurrieron 21.759 partos y se identificaron 25 HO periparto, con una tasa de 1,15 HO por 1.000 partos. El rango de las tasas por año va desde 0,27 a 2,5 HO por 1.000 partos (Tabla I). Si asumimos una tasa de cesárea de 30% en este periodo y comparamos las incidencias de HO según tipo de parto, el riesgo de HO es 56 veces más en los partos cesárea que en los partos vaginales (Tabla II).
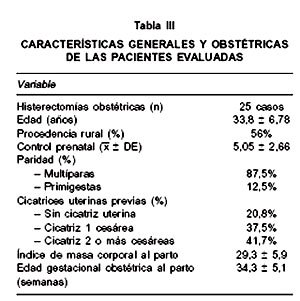
Las características generales y obstétricas de las pacientes se presentan en la Tabla III. Se evaluó el diagnóstico de acretismo placentario durante los controles ecográficos prenatales, y sólo en una paciente se planteó tal diagnóstico, el que posteriormente fue descartado en la biopsia. En 6 pacientes se hizo el diagnóstico prenatal de placenta previa.
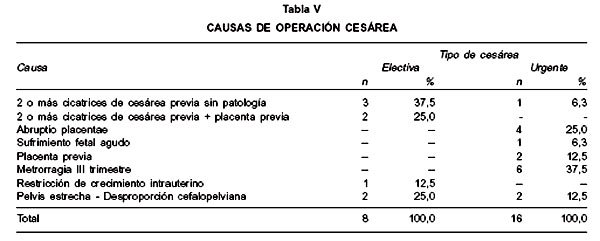
Hubo sólo 1 parto vaginal que fue operatorio fórceps y que resultó en inversión uterina. Los restantes partos son todos por operación cesárea (96%), de los cuales el 67% fueron de urgencia (Tabla IV). Del total de cesáreas sólo una tuvo histerotomía corporal en paciente con triple cicatriz de cesárea anterior y placenta previa, con interrupción electiva; en el resto de las cesáreas la histerotomía fue segmentaria.
Las principales causas de cesárea son la metrorragia del tercer trimestre y la cicatriz de cesárea previa. La principal causa en las cesáreas electivas es la cicatriz de 2 o más cesáreas asociadas o no a placenta previa, y en las cesáreas de urgencia fue la metrorragia del tercer trimestre (Tabla V).
La edad gestacional promedio al parto fue de 34 semanas, con un peso promedio del recién nacido de 2.510 g. El Apgar promedio al minuto y 5 minutos fue de 6,3 y 7,1 respectivamente. El 22,7% de los recién nacidos fueron intubados y 8 requirieron hospitalización neonatal. Hubo 4 muertes neonatales precoces, 3 por sufrimiento fetal agudo por metrorragia del tercer trimestre y 1 por infección ovular.
En todos los casos de hemorragia por atonía uterina está registrado el uso de masaje uterino, oxitocina endovenosa y metilergonovina intramuscular. En un caso se intentó sin éxito la ligadura de arteria hipogástrica. De las histerectomías el 52% fueron totales y 48% subtotales, y a pesar que nuestro servicio cuenta con un solo residente por turno el 82% de las cirugías contó con ayudante médico obstetra.
En la Tabla VI se resume las características operatorias de las HO. El tiempo operatorio promedio fue 124,3 ± 37,8 minutos, la anestesia más usada fue la espinal en el 52% de los casos, seguida por la general en el 46%. Se realizó transfusión intraoperatoria y post operatoria en 68 y 48% de los casos respectivamente. Un 30% fue hospitalizado en UCI en promedio medio día, la hospitalización más prolongada fue de 3 días. Los días promedio de hospitalización post operatoria fueron 6,3 días.
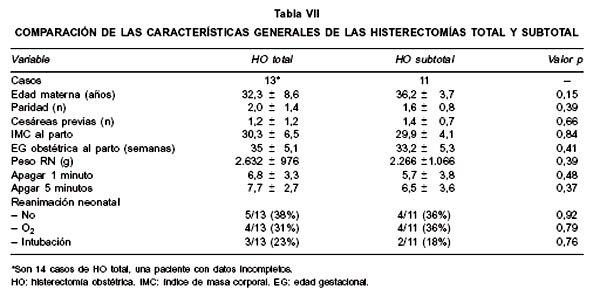
La comparación de la HO total y subtotal con las variables que miden características generales resultaron estadísticamente no significativas (Tabla VII).
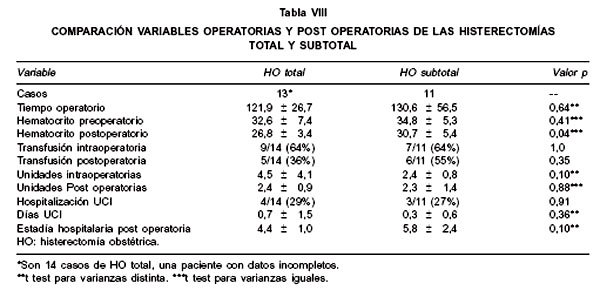
En la Tabla VIII se resume las características respecto a tiempo operatorio, complicaciones y estadía hospitalaria de ambas técnicas y se observa que no existen diferencias estadísticamente significativas para el intraoperatorio entre la HO total y subtotal. El hematocrito post operatorio tiene un menor descenso en las pacientes con HO subtotal que en la total, diferencia estadísticamente significativa (p<0,05).
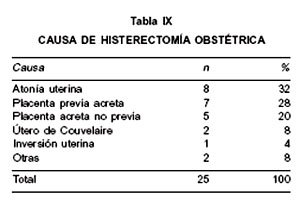
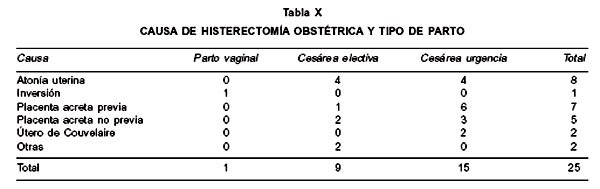
La principal causa de HO fue el acretismo placentario con y sin placenta previa en 48% de los casos, seguido de atonía uterina en 32% de los casos, y 8% en relación a útero de Couvelaire (Tabla IX). Al evaluar la causa de la HO según el tipo de parto, en el caso de las cesáreas urgentes, el 60% (9/15) de las histerectomías fueron por acretismo placentario, a diferencia de las cesáreas electivas en que el 44,5% (4/9) fue por atonía uterina (Tabla X).
Se tuvo confirmación histológica en 19 casos (76%). De 10 muestras con diagnóstico clínico de acretismo placentario, 8 tienen diagnóstico histológico de acretismo en cualquiera de sus formas.
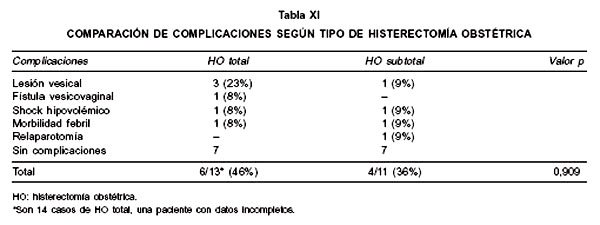
Las complicaciones más frecuentes en las serie fueron las lesiones vesicales (3 casos) mas 1 caso de fístula vesicovaginal. Al comparar las complicaciones según tipo de HO, existe una mayor proporción de lesiones vesicales en la histerectomía total (3:1), diferencia no significancia (Tabla XI).
DISCUSIÓN
La incidencia encontrada durante el periodo evaluado se encuentra en el rango de lo descrito en la literatura. Una serie irlandesa con 178.352 partos entre los años 1975 y 2001, describe una incidencia de 0,3 HO por 1000 partos (2). Otra serie en Turquía de 208.772 partos durante un periodo de 10 años (1985-1994), describe una incidencia de 0,3 HO por 1000 partos (3). Por último en Nueva York, un estudio que abarca los años 1991 a 1997, informa 34.241 partos con una incidencia de 1,4 HO por 1000 partos (4). Nuestra incidencia fue de 1,15 HO por 1000 partos en una casuística de 21.759 partos durante un período de observación de 6 años (2000 a 2005). Al analizar la incidencia por cada año existe una gran variación que va desde 0,27 a 2,5 por 1000 partos. Esta última tasa corresponde al año 2003 y coincide con la incorporación de 2 nuevos integrantes médicos al equipo de nuestro servicio, quienes realizaron 5 de las 9 HO de ese año.
Existe una gran diferencia respecto a la incidencia de HO según el tipo de parto en nuestra serie. Solo 1 caso fue posterior a parto vaginal (fórceps Kielland) que se complicó con inversión uterina. La incidencia de HO periparto post parto vaginal fue de 0,046 por 1000 partos, mientras que la post parto cesárea fue de 1,10 por 1000 partos. El Odds Ratio observado para HO post parto cesárea versus parto vaginal fue 56,19 (95% IC 9,15-2.310,7). En otras experiencias se ha comunicado una tasa de HO postparto vaginal de 0,08 por 1000 partos (5). Esto nos alerta para un mejor control de nuestras tasas de cesárea y también nos indica indirectamente que en nuestro centro el manejo médico de la hemorragia post parto vaginal es efectivo y de buen resultado.
El 79% de las pacientes analizadas tiene antecedente de cicatriz de cesárea, más aún el 41,6% de ellas tiene dos o más cicatrices de cesárea previa. Esto es una condición patológica que se asocia a una placentación anormal con mayor riesgo de acretismo placentario o de placenta previa. Algunos autores han reportado un incremento del riesgo de placenta previa de 0,26% en útero sin cicatriz a 10% en pacientes con 4 o más cesáreas (5,6). También se ha comunicado que en pacientes con placenta previa y cicatriz uterina existe un riesgo de 16% de cesárea seguida de HO versus 3,6% de aquellas con placenta previa pero sin cicatriz uterina (6,7).
El resultado perinatal está determinado por la urgencia obstétrica que motiva la interrupción del embarazo. El 75% de las muertes perinatales ocurrieron en pacientes con metrorragia del tercer trimestre.
Las cesáreas electivas corresponden al 50% del total de cesáreas, y de ellas, el 62% es por doble cicatriz de cesárea. En este grupo se puede focalizar el esfuerzo diagnóstico para descartar patologías como acretismo placentario y la placenta previa para poder planificar el momento de la cesárea seguida de una HO electiva, minimizando la hemorragia con procedimientos como no realizar el alumbramiento dirigido, ligadura arterial (hipogástricas, uterinas), apoyo del banco de sangre con autotransfusión, etc.
Si bien en todos los casos de atonía uterina están descritas las maniobras clínicas y el manejo farmacológico habitual, es necesario protocolizar el manejo clínico farmacológico de la hemorragia post parto y también el entrenamiento en técnicas como el uso de balones intrauterinos (sonda Foley, catéter de Sengstaken-Blakemore y de Bakri), ligadura arterial (hipogástricas, uterinas), sutura de B-Lynch y embolización selectiva arterial, como alternativa terapéutica especialmente para las pacientes sin paridad completa (8,9).
La distribución del tipo de la HO fue muy similar en nuestro estudio (52% HO total y 48% HO subtotal). Esta distribución varía ampliamente en la literatura encontrada desde 19,1% a 64% para la HO total (2,3,10,11).
En nuestra serie la principal causa de HO fue el acretismo placentario (48% de los casos), distribuido similarmente entre placenta previa y no previa (28% y 20% respectivamente). Le sigue la atonía uterina con un 32%. No encontramos rotura uterina en nuestro estudio. El diagnóstico de acretismo fue clínico. No podemos correlacionarlo con diagnóstico histopatológico ya que sólo el 76% de los casos fue enviado a histopatología, sin embargo, el 80% (8/10) de los casos de acretismo placentario clínico, correspondía a acretismo placentario histológico en cualquiera de sus formas. En otros estudios se puede observar la misma tendencia sobre las causas de HO (4,11), Sin embargo, se presentan otras realidades como en el Hospital de Rotunda, Dublín, Irlanda (2), donde se comunica como primera causa la rotura uterina en un contexto de baja tasa de cesáreas (12,7%); o como en Ankara, Turquía (3), donde la primera causa de HO durante la segunda mitad de la década de los 80 era la atonía uterina (41,9%) seguida de acretismo placentario (25,6%), y reemplazada en la primera mitad de la década de los 90, por el acretismo placentario en primer lugar (41,7%) y la atonía uterina en segundo lugar (29,2%). El autor explica este cambio por al aumento de la tasa de cesáreas de un periodo al otro (10,2% a 12%). Nosotros no tenemos una clara correlación entre la tasa de cesáreas e HO durante el periodo de estudio.
El tiempo operatorio promedio de la HO en esta serie fue de 124,3 ± 37,8 minutos. No hay diferencias significativas respecto al tiempo operatorio entre la HO total y subtotal. Esta cifra es similar a otras casuísticas que van desde 131,9 ± 43,2 minutos a 157,1 ± 75,4 minutos (4,12).
Las transfusiones intraoperatorias se realizaron en 68% de las pacientes, esta cifra es menor que la señalada en otras series que van entre 87% al 97% (3,4). El número de unidades transfundidas tanto en el intra como postoperatorio es en promedio 5,8 unidades lo que no difiere de otras experiencias (3,3 a 15 unidades). El menor descenso del hematocrito postoperatorio de las pacientes con HO subtotal (p<0,05), no necesariamente puede ser explicado por las diferencias de ambas técnicas, pues también hay algunos factores de sesgo como el tipo (urgente o electiva) y la causa de cesárea asociada a la HO.
Las complicaciones quirúrgicas postoperatorias descritas en la literatura son la morbilidad febril, infección de la herida operatoria, infección del tracto urinario y lesión vesical. Representando aproximadamente el 60% de los pacientes en cada serie. También hay reportes de muerte materna (13); nosotros no registramos en este periodo muertes maternas por esta causa y la principal complicación operatoria observada fue la lesión vesical con una proporción de 3:1 en las HO total comparadas con la subtotal, sin diferencias significativas entre ambas. Las complicaciones post operatorias se observaron en el 40% de las pacientes. La buena evolución de ellas se ve reflejada en que solo un 1/3 de las pacientes ingresa a la UCI adultos y su estadía promedio fue de medio día.
El escaso número de casos limita el análisis de nuestros datos, pero nos permite plantear nuevas estrategias frente a varios temas que se imbrican en la HO periparto, a saber: la hemorragia primaria postparto con su manejo médico y quirúrgico no radical; la cesárea iterativa y el riesgo de placentación anormal; la evaluación durante los controles prenatales de la inserción placentaria anómala; y el enfoque selectivo y electivo de la HO con el objetivo de disminuir las complicaciones post operatorias de este procedimiento.
BIBLIOGRAFÍA
- Speert H. Part IX. Operations and Therapeutic Procedures. Obstetrics & Gynecologic Milestones illustrated. 2nd ed. Carnforth, UK. The Parthenon Publishing Group Ltd. 2000; 572-577.
- Roopnarinesingh R, Fay L, McKenna P. A 27- year review of obstetric hysterectomy. J Obstet Gynaecol 2003;23(3):252-4.
- Zorlu CG, Turan C, Isik AZ, Danisman N; MunganT, Gökmen O. Emergency hysterectomy in modern obstetric practice. Changing clinical perspective in time. Acta Obstet Gynecol Scand 1998;77(2):186-90.
- Kastner E, Figueroa R, Garry D, Maulik D. Emergency peripartum hysterectomy: experience at a community teaching hospital. Obstet Gynecol 2002; 99:971-5.
- Clark SL, Koonong PP, Phelan JP. Placenta previa/accreta and prior cesarean section. Obstet Gynecol 1985;66: 89-92.
- Wu S, Kocherginsky M, Hibbard JU. Abnormal placentation: twenty year analysis. Am J Obstet Gynecol 2005;192(5):1458-61.
- Neilson TF, Hagberg H, Ljungblad U. Placenta previa and antepartum haemorrhage after previous cesarean section. Gynecol Obstet Invest 1989;27: 89-94.
- Seror J, Allouche C, Elhaik S. Use of Sengtaken-Blakemore tube in massive postpartum hemorrhage: a series of 17 cases. Acta Obstet Gynecol Scand 2005;84:600-4.
- Mousa H, Alfirevic Z. Major postpartum hemorrhage: survey of maternity units in the United Kingdom. Acta Obstet Gynecol Scand 2002;81:727-30.
- Engelsen IB, Albrechtsen S, Iversen OE. Peripartum hysterectomy-incidence and maternal morbidity. Acta Obstet Gynecol Scand 2001;80:409-12.
- El-Jallad MF, Zayed F, Al-Rimawi HS. Emergency peripartum hysterectomy in Northern Jordan: indications and obstetric outcome (an 8-year review). Arch Gynecol Obstet 2004;270(4):271-3.
- Forna F, Miles A, Jamieson D. Emergency peripartum hysterectomy: A comparison of cesarean postpartum hysterectomy. Am J Obstet Gynecol 2004; 190;5:1440-4.
- Okogbenin SA, Gharoro EP, Otoide VO, Okonta PI. Obstetric hysterectomy: fifteen years’ experience in a Nigerian Tertiary centre. J Obstet Gynaecol 2003; 24(2):201-2.