2007
1
Autores:
Alberto Selman A.1, Nedenka Morales G.2, Alfredo San Martín O.2, Arturo Atria A.2, Miguel Ángel Cumsille G.a
Instituciones:
1Unidad de Oncología Ginecológica, Departamento de Obstetricia y Ginecología, Hospital Clínico, Universidad de Chile, 2Médico Becario, Departamento de Obstetricia y Ginecología, Hospital Clínico, Universidad de Chile.
aEstadístico, Departamento de Salud Pública y Bioestadística, Universidad de Chile.
Tipo de documento:
Trabajos OriginalesIncisiones transversas en oncología ginecológica
Contenido del documento:
INTRODUCCIÓN
La histerectomía radical más linfadenectomía pélvica y para-aórtica ofrece ventajas sobre radioterapia con quimioterapia concurrente en pacientes con cáncer cervical en sus etapas iniciales. Numerosos autores han establecido el impacto de los factores de riesgo preoperatorio sobre la morbilidad postoperatoria (1,2,3).
La etapificación quirúrgica de carcinomas uterinos fue adoptada por FIGO en 1988. Además de histerectomía total más salpingooforectomía bilateral la etapificación quirúrgica de los cánceres uterinos incluye la evaluación de ganglios pélvicos y para-aórticos, citología pélvica y evaluación del abdomen superior para identificar extensión extrauterina de la enfermedad. La extensión de la linfadenectomía y el valor de la cito-reducción de metástasis a distancia son debatibles; es claro que la etapificación quirúrgica provee de la información más adecuada para ofrecer terapia adyuvante y predecir pronóstico. Algunos autores han sugerido que la linfadenectomía otorga un beneficio terapéutico y ventaja en sobrevida en aquellos pacientes que son sometidos a este procedimiento (4,5).
Históricamente, la mayoría de los expertos han propuesto laparotomías medias para el acceso a la cavidad abdominal en la etapificaciones de los cánceres ginecológicos. Realizada más por preferencia personal y opinión de expertos, que en base a evidencia científica, solo recientemente se la ha cuestionado en la literatura médica. Varios autores han demostrado que las incisiones transversas proveen adecuada exposición para realizar histerectomías radicales y linfadenectomías pélvicas y para-aórticas en pacientes portadoras de cáncer cervicouterino (2,6). Usando laparotomía de Pfannenstiel estos autores han reportado mejor cosmesis, menor número de días de hospitalización, menor tiempo operatorio sin incrementar morbilidad-mortalidad, reducir el número de linfonodos o aumentar las complicaciones quirúrgicas. Dado al diferente modelo de diseminación linfática entre el cáncer cervical y el uterino, se desconoce si es posible extrapolar la información acerca de la histerectomía radical y linfadenectomía en cáncer cervical y etapificación quirúrgica del cáncer uterino. Estudios recientes sugieren que las incisiones transversas son tan efectivas como las laparotomías verticales en la etapificación quirúrgica del cáncer uterino (7,8).
El objetivo de este estudio es determinar si el tipo de laparotomía influye en la etapificación de pacientes con cáncer de cuerpo y cuello uterino.
MATERIAL Y MÉTODO
Estudio observacional, de tipo retrospectivo. Se revisaron todas las fichas clínicas de pacientes con cáncer de cuerpo y cuello uterino que fueron operadas por un cirujano (A.S.), como primer cirujano, junto a otro ginecólogo oncólogo o médico-cirujano en entrenamiento en la especialidad de Obstetricia y Ginecología en el Hospital Clínico de la Universidad de Chile o en el Hospital Clínico de la Fuerza Aérea entre enero de 1999 y mayo de 2005.
Todas las pacientes fueron evaluadas previo a su cirugía con exámenes de laboratorio básicos, electrocardiograma, radiografía de tórax y ecotomografía abdominal o tomografía axial computada de abdomen/pelvis. Todas las pacientes fueron hospitalizadas el día previo a su cirugía y recibieron preparación intestinal mediante la ingestión de polietilenglicol 4 litros (o un enema evacuante oral) más neomicina 3 g y metronidazol 1,5 g. Se usó una dosis de antibióticos profilácticos (cefalosporina de segunda generación o clindamicina en pacientes con antecedentes de alergia a penicilina) 30 minutos previo al inicio de la cirugía.
Se usó heparina de bajo peso molecular en el postoperatorio de todas las pacientes hasta que pudieran deambular. La pared abdominal y vagina fueron preparadas mediante solución antiséptica previo a la realización de la incisión quirúrgica.
Se usó laparotomía vertical solo en aquellas pacientes con antecedente de laparotomías medias o bien frente a la sospecha de enfermedad fuera de la pelvis. Todas las otras pacientes fueron sometidas a laparotomías transversas (Cherney, Pfannenstiel o Maylard).
El procedimiento quirúrgico realizado fue individualizado para cada tipo de cáncer (cervical o uterino). En cánceres de cuello uterino se realizó laparotomía exploradora, histerectomía radical tipo III con linfadenectomía pélvica y para-aórtica. En cánceres de cuerpo uterino se hizo laparotomía exploradora, citología pélvica, histerectomía abdominal total, salpingo-oforectomía bilateral, linfadenectomía pélvica y para-aórtico en la mayoría de los casos.
La linfadenectomía pélvica consistió en la remoción bilateral de todo el tejido linfático y esqueletización de todos los vasos desde la porción media de la arteria ilíaca común hasta la vena circunfleja y desde el psoas lateralmente hasta el uréter por medial para incluir la arteria y vena hipogástrica y la fosa obturadora anterior al nervio obturador. La disección ganglionar para-aórtica incluyó la remoción del tejido linfático sobre la vena cava y aorta desde el nivel de la arteria mesentérica inferior hasta la porción media de la arteria ilíaca común derecha e izquierda. La piel fue suturada con staples o sutura absorbible.
Morbilidad febril postoperatoria fue definida como temperatura axilar >37,5°C en dos ocasiones, al menos con 4 horas de intervalo y después de las primeras 24 horas. Cuando persistió la fiebre a pesar de manejo conservador se inicio antibióticos de amplio espectro y se continúo hasta que la paciente estuviera afebril por 48 horas. Íleo postoperatorio fue definido como ausencia de signos de función del intestino delgado (ruidos intestinales) con o sin náusea asociada y o vómitos por más de 24 horas. En general los pacientes empezaron a realimentarse con régimen hídrico al segundo día post operatorio y avanzaron según tolerancia al tercer día postoperatorio. Se requirió la eliminación de gases por ano previo al alta en toda paciente. Complicación de la herida operatoria fue definida como infecciones superficiales, dehiscencia superficial, dehiscencia de la fascia y hernias tardías.
Se recolectó información referente a datos demográficos, estadio del cáncer, histología del cáncer, estimación de la pérdida sanguínea, tipo de laparotomía, longitud de hospitalización, número y status de los linfonodos, complicaciones perioperatorias y a largo plazo, estado de la enfermedad al último control. Se aplicaron análisis estadísticos con t student y ji cuadrado (c2). Se consideró como significativo un valor p<0,05.
RESULTADOS
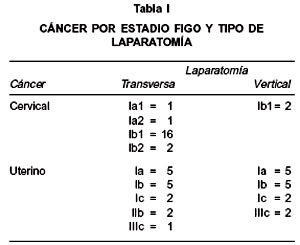
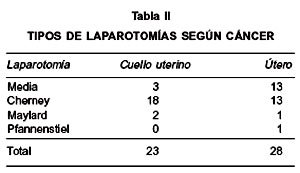
Se identificaron 51 pacientes, 21 (41%) con cáncer de cuerpo y 30 (59%) de cuello uterino (Tabla I). Se usó laparotomía media (LM) y transversa (LT) en 16 (31%) y 35 (69%) de las pacientes respectivamente (Tabla II). Ninguna paciente que fue sometida inicialmente a laparotomía transversa fue convertida a laparotomía media.
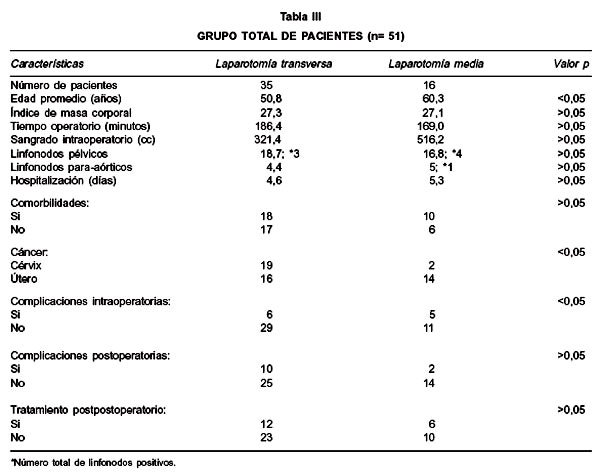
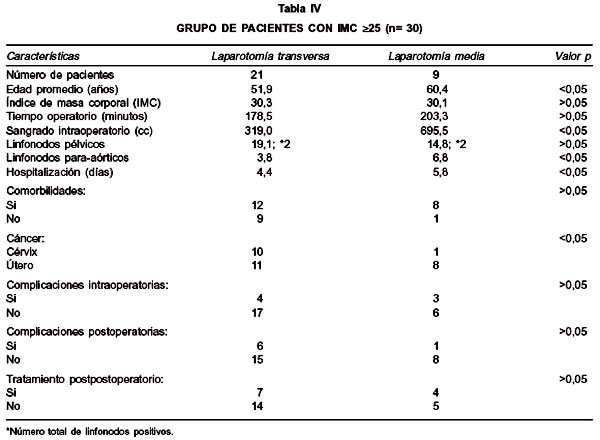
La edad promedio de las pacientes sometidas a laparotomías medias fue 60,3 años y 50,8 años para las transversas (p<0,05). Como se demuestra en la Tabla III, no hubo diferencias significativas en índice de masa corporal, comorbilidades médicas, estadio o histología del tumor (en cáncer de cuerpo uterino) para pacientes sometidas a laparotomías medias o transversas. Un mayor número de pacientes con cáncer de cuello uterino fueron sometidas a laparotomías transversas vs. verticales, 19 vs 2 pacientes, respectivamente (p<0,05). Se disecó en promedio más linfonodos pelvianos en pacientes sometidas a laparomías transversas que en verticales 18,7 vs 16,8 (p>0,05). Se obtuvo un promedio menor de ganglios para-aórticos en laparotomías transversas en comparación con laparotomías verticales 4,4 vs. 5,0 (p>0,05). Cuando se comparó solo el grupo de pacientes con índice de masa corporal (IMC) 25, sometidas a laparotomías transversa 21 (70%) vs. vertical 9 (30%), el número promedio de linfonodos para-aórticos recolectados fue 3,8 vs. 6,8 (p<0,05) (Tabla IV).
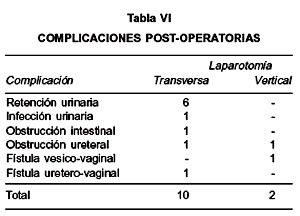
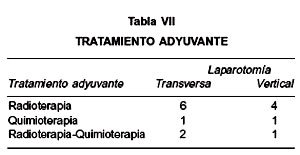
El tipo de laparotomía tuvo mínima influencia sobre el resultado perioperatorio en el grupo total de pacientes. La duración media de hospitalización postoperatoria para laparotomías transversas vs. verticales, fue 4,6 vs. 5,3 días, respectivamente (p>0,05). En el grupo con IMC 25 fue 4,4 vs. 5,8 días, respectivamente (p<0,05). La estimación de pérdida sanguínea promedio fue menor en pacientes sometidas a laparotomías transversas que el de laparotomías verticales (321 vs. 516 cc, p>0,05). En pacientes con IMC 25 la pérdida sanguínea promedio fue menor en laparotomías transversas que en verticales (319 vs. 696,5 cc, p<0,05), (Tabla IV). Complicaciones intraoperatorias ocurrieron en 6 (17,1%) pacientes con incisiones transversas y 5 (31,2%) pacientes con incisiones verticales (p>0,05), (Tabla V). Todas las lesiones vasculares fueron menores y fácilmente reparadas por el primer cirujano. Ninguna lesión vascular resultó en hemorragia significativa que requiriera transfusión sanguínea. Complicaciones postoperatorias ocurrieron en 10 (28,5%) pacientes con incisiones transversas y 2 (12,5%) pacientes con incisiones verticales (p>0,05), (Tabla VI). Pacientes que requirieron de tratamiento adyuvante posterior a la cirugía (9 pacientes con laparotomías transversas y 6 con laparotomías verticales), lo iniciaron en un tiempo promedio inferior a cuatro semanas del postoperatorio en ambos tipos de laparotomía (Tabla VII). Una paciente portadora de un cáncer escamoso de cuello uterino estadio IB2 se sometió a radioterapia neoadyuvante previo a su tratamiento quirúrgico.
DISCUSIÓN
Cuando se interviene quirúrgicamente una paciente portadora de cáncer ginecológico, la elección del tipo de laparotomía debe considerar muchos factores. Versatilidad, firmeza, tiempo operatorio y riesgo de complicaciones son importantes. Tal vez el más importante para el éxito de una cirugía es la adecuada exposición. El dogma quirúrgico: «todas la intervenciones quirúrgicas para cáncer ginecológico deben ser realizadas a través de laparotomías verticales para obtener adecuada exposición pélvica lateral y acceso al abdomen superior», ha sido recientemente cuestionado para el tratamiento de cánceres de cuerpo y cuello uterino.
Las laparotomías transversas, aunque no libres de problemas, proveen muchas ventajas sobre las laparotomías verticales. Tera y Aberg (9), evaluaron la resistencia de la capa músculo aponeurótica en contra de las fuerzas de tracción de sutura en seis tipos de laparotomías (vertical, paramediana, pararectal, transversa, subcostal oblicua derecha y McBurney’s). Estos autores encontraron que la fuerza de contención de las laparotomías transversas fue mayor en un 40%. La resistencia de las laparotomías medias es más dependiente del tipo de cierre y sutura que las primariamente fuertes laparotomías transversas (9). En consecuencia, la técnica quirúrgica tiene mayor influencia sobre las complicaciones a largo plazo en las laparotomías verticales. Muchos creen que las laparotomías transversas son menos dolorosas que las verticales, permitiendo una ambulación más precoz y agresiva. Más importante para la paciente es el hecho de un mejor resultado cosmético asociada a laparotomías transversas.
Mann y cols (10), reportaron 226 histerectomías radicales y linfadenectomías pélvicas, 81% de las cuales fueron exitosamente realizadas a través de laparotomías Maylard. Photopolus y Helmkemp reportaron que 40-60% de sus histerectomías radicales fueron realizadas a través de laparotomías de Maylard o Cherney (11,12).
Orr y cols (2), publicaron la serie más grande de histerectomías radicales, comparando 78 pacientes que fueron operadas a través de laparotomía de Pfannenstiel con 113 laparotomías medias (2). Las pacientes con Pfannenstiel tuvieron significativamente un menor tiempo operatorio, pérdida sanguínea, necesidad de transfusión y estadía en el Hospital.
Scribner y cols (6), compararon histerectomías radicales en 40 pacientes a través de laparotomías medias y 73 laparotomías de Pfannenstiel. Obtuvieron una significativa reducción del tiempo operatorio y de días de hospitalización.
A pesar de la evidencia que laparotomías transversas pueden ser usadas con éxito en pacientes con cáncer de cuello uterino, existen solo dos reportes utilizando laparotomías transversas en pacientes con cáncer endometrial. En el estudio de Fagotti y cols (7), solo 26 de 50 pacientes con cáncer endometrial fueron sometidas a mini laparotomías transversas. Se seleccionó pacientes con estadios precoces y bajo grado tumoral. Los autores reportaron que pacientes con mini laparotomías tenían tiempos operatorios más cortos, menos pérdida de sangre y menos días de hospitalización obteniendo un número equivalente de linfonodos. Estos resultados fueron confirmados por el estudio de Horowitz y cols (8). En este estudio retrospectivo se comparó 96 pacientes sometidas a laparotomía de Pfannenstiel con 236 laparotomías verticales. Pacientes con laparotomías medias tenían estadísticamente mas complicaciones intra y postoperatorias, menos linfonodos totales recolectados, mayor tiempo de hospitalización. La sobrevida libre de enfermedad proyectada a 5 años y la sobrevida enfermedad específica no fueron afectadas por el tipo de laparotomía.
El cáncer de cuello uterino a diferencia de otros cánceres ginecológicos es infrecuente que haga metástasis intraabdominales. Incluso metástasis a linfonodos para-aórticos son infrecuentes en pacientes con cáncer cervical inicial (13). Adicionalmente, el hallazgo de enfermedad intraabdominal imposibilita la curación quirúrgica. Con la posible excepción de las linfadenectomías, no existe evidencia que la cito-reducción quirúrgica beneficie a mujeres con esta enfermedad (14).
Las laparotomías transversas en nuestro estudio nos permitieron etapificar cánceres de cérvix y útero aún en pacientes con obesidad mórbida. Aunque la obesidad contribuye a aumentar las complicaciones postoperatorias, no parece afectar la recolección de ganglios linfáticos. Dado sus beneficios y suficiencia para la etapificación quirúrgica, esta laparotomía puede ser la mejor vía para pacientes obesos.
Existen muchos beneficios inherentes al uso de laparotomías transversas. En nuestras manos este tipo de laparotomías realizadas en pacientes obesas afligidas por cánceres de cuello uterino y útero proveen igual número de ganglios linfáticos pélvicos, menos perdida sanguínea y tiempo de hospitalización que usando laparotomías medias. Aunque nuestro estudio permite conclusiones interesantes, está limitado por su naturaleza retrospectiva y el número reducido de los casos.
BIBLIOGRAFÍA
- Spirtos NM, Eisenkop SM, Schlaerth JB, Ballon SC. Laparoscopic radical hysterectomy (type III) with aortic and pelvic lymphadenectomy in patients with stage I cervical cancer: surgical morbidity and intermediate follow-up. Am J Obstet Gynecol 2002; 187(2):340-8.
- Orr JW Jr, Orr P J, Bolen DD, Holimon JL. Radical hysterectomy: does the type of incision matter? Am J Obstet Gynecol 1995;173(2):399-405.
- Magrina JF, Goodrich MA, Weaver AL, Podratz KC. Modified radical hysterectomy: morbidity and mortality. Gynecol Oncol 1995;59(2):277-82.
- Kilgore LC, Partridge EE, Alvarez RD, Austin JM, Shingleton HM, Noojin F 3rd, Conner W. Adenocarcinoma of the endometrium: survival comparisons of patients with and without pelvic node sampling. Gynecol Oncol 1995;56(1):29-33.
- Mariani A, Webb MJ, Galli L, Podratz KC. Potential therapeutic role of para-aortic lymphadenectomy in node-positive endometrial cancer. Gynecol Oncol 2000;76(3):348-56.
- Scribner DR Jr, Kamelle SA, Gould N, Tillmanns T, Wilson MA, McMeekin S, Gold MA, Mannel RS. A retrospective analysis of radical hysterectomies done for cervical cancer: is there a role for the Pfannenstiel incision? Gynecol Oncol 2001;81(3):481-4.
- Fagotti A, Ferrandina G, Longo R, Mancuso S, Scambia G. Minilaparotomy in early stage endometrial cancer: an alternative to standard and laparoscopic treatment. Gynecol Oncol 2002;86(2):177-83.
- Horowitz NS, Powell MA, Drescher CW, Smith MR, Atwood M, Mate TA, Peters WA. Adequate staging for uterine cancer can be performed through Pfannenstiel incisions. Gynecol Oncol 2003;88(3): 404-10.
- Tera H, Aberg C. Tissue strength of structures involved in musculo-aponeurotic layer sutures in laparotomy incisions. Acta Chir Scand 1976;142(5):349-55.
- Mann WJ Jr, Orr JW Jr, Shingleton HM, Austin JM Jr, Hatch KD, Taylor PT, Partridge E, Soong SJ. Perioperative influences on infectious morbidity in radical hysterectomy, Gynecol Oncol 1981;11(2):207-12.
- Photopulos GJ, Zwaag RV. Class II radical hysterectomy shows less morbidity and good treatment efficacy compared to class III. Gynecol Oncol 1991; 40(1):21-4.
- Helmkamp BF, Krebs HB. The Maylard incision in gynecologic surgery. Am J Obstet Gynecol 1990; 163(5 Pt 1):1554-7.
- Patsner B, Sedlacek TV, Lovecchio JL. Para-aortic node sampling in small (3-cm or less) stage IB invasive cervical cancer. Gynecol Oncol 1992;44(1): 53-4.
- Downey GO, Potish RA, Adcock LL, Prem KA, Twiggs LB. Pretreatment surgical staging in cervical carcinoma: therapeutic efficacy of pelvic lymph node resection. Am J Obstet Gynecol 1989;160(5Pt1): 1055-61.