2019
4
Autores:
Rebeca Herrero S1, Estefania Laviano M2, Andrea Espiau R1, Andrea Agustín O3, Silvia Ortega M1, Laura Baquedano M1
Instituciones:
1 Servicio de Obstetricia y Ginecología. Hospital Universitario Miguel Servet. Zaragoza 2 Servicio de Cirugía General. Hospital Universitario Miguel Servet. Zaragoza
3 Servicio de Obstetricia y Ginecología. Hospital de Barbastro. Barbastro
Correspondencia:
Autor de contacto: Rebeca Herrero Serrano Teléfono: 658212784
Email: rebecaherreroserrano@gmail.com
Tipo de documento:
Casos ClínicosLinfangioma quístico mesen-térico en el diagnóstico dife-rencial de la enfermedad in-flamatoria pélvica
Contenido del documento:
RESUMEN
La enfermedad inflamatoria pélvica (EIP) es un síndrome clínico que incluye todas aquellas alteraciones inflamatorias e infecciosas que comprenden los órganos de la pelvis menor. La infección es habitualmente polimicrobiana y está asociada a mujeres jóvenes con vida sexual activa, nulíparas y usuarias de dispositivo intrauterino (DIU Los abscesos tubo-ováricos son una complicación aguda o crónica, asociada a dicho proceso.).
CASO CLÍNICO
Presentamos el caso de una mujer de 47 años con dolor abdominal intenso, usuaria de DIU. La primera sospecha diagnóstica fue de EIP con presencia de absceso tuboovárico anexial. Sin embargo la exploración física no orientó en este sentido, por lo que se solicitó TAC abdominopélvico, en el que se informó de la posibilidad de linfangioma quístico mesentérico. Por ello, se contactó con el servicio de Cirugía General que procedió a su resección satisfactoria y sin incidencias. El estudio anatomopatológico confirmo la sospecha radiológica.
CONCLUSIÓN
Una adecuada exploración física es fundamental en el diagnóstico de la EIP y el absceso tuboovárico. El linfangioma quístico mesentérico puede formar parte del diagnóstico diferencial de las masas anexiales en este contexto.
PALABRAS CLAVE: Enfermedad inflamatoria pélvica, absceso tuboovárico, linfangioma quístico mesentérico
ABSTRACT
Pelvic inflammatory disease (PID) is a clinical syndrome involving all those inflammatory and infectious alterations affecting the minor pelvis organs. Any infection is often multibacterial and more frequent in sexually active nulliparous young women and intrauterine device (IUD) users. Tuboovarian abscesses can be an acute or chronic complication associated to that process.
Our patient was a 47 year old IUD user consulting about intense abdominal pain. The initial clinical suspicion pointed at a case of PID associated to a tubo-ovarian anexial abscess. However, a physical examination did not support this suspicion and an abdominopelvian CAT scan was therefore requested, reporting a possible
REV CHIL OBSTET GINECOL 2019; 84(4): 307 – 313 308
mesenteric cystic lymphangioma. The General Surgery service was reached for treatment, successfully excising the growth without further incident. Histological analysis confirmed the radiological diagnosis.
An adequate physical examination is instrumental while diagnosing PID and tuboovarian abscesses. A mesenteric cystic lymphangioma should be included in a differential diagnosis of anexial growths in such a context
KEYWORDS: Pelvic inflammatory disease, tuboovarian abscess, mesenteric cystic lymphangioma.
INTRODUCCIÓN
La enfermedad inflamatoria pélvica (EIP) es un síndrome clínico que incluye todas aquellas alteraciones inflamatorias e infecciosas de los órganos de la pelvis menor. Se trata de una de las infecciones más prevalentes en las mujeres en edad fértil no gestante, y sus costes directos e indirectos constituyen un importante problema de salud pública.1 Habitualmente es una infección polimicrobiana siendo los agentes más prevalentes la Neisseria gonorrhoeae y Chlamydia trachomatis.2-6 El síntoma más frecuente es el dolor hipogástrico. 7-11
Las formas complicadas incluyen la aparición de abscesos pélvicos, que son infrecuentes pero potencialmente graves. Su prevalencia es variable en las distintas series, siendo común una disminución progresiva de la incidencia debido a un mejor uso de los antibióticos.
El linfangioma quístico mesentérico está relacionado con malformaciones en los vasos linfáticos y constituyen el 7% de las lesiones quísticas en el adulto. La mayoría se localizan en el meso del intestino delgado, y con menos frecuencia, en el mesocolon transverso y mesosigma12. Frecuentemente, el cuadro es asintomático diagnosticado de manera casual13. El diagnóstico diferencial incluye otras lesiones quísticas intraabdominales14-16, y para su diagnóstico son útiles las pruebas de imagen. 17 Siempre que sea posible, el tratamiento es quirúrgico18, aunque existen alternativas19-20
Caso clínico
Presentamos el caso de una mujer de 47 años, sin antecedentes médicos de interés que acudió a urgencias por dolor abdominal intenso de inicio brusco, sordo, hipogástrico irradiando a fosa iliaca
derecha de pocas horas de evolución coincidente con menstruación y acompañado de náuseas y vómitos alimentarios. A la exploración, las constantes eran normales (Temperatura de 36oC, tensión arterial 97/52 y frecuencia cardiaca de 86 latidos por minuto). No presentaba historia sexual de riesgo, tenía pareja estable y como único factor relevante, era portadora de un dispositivo intrauterino (DIU) desde hacía 4 años. Refería episodio similar, pero de menor intensidad una semana antes. La analítica extraída mostraba, 11.700 leucocitos con 76.7% de neutrófilos y una proteína C reactiva negativa de 0.43 mg/dL, con una Procalcitonina de 0.03 ng/dL. La ecografía abdomino-pélvica describía un útero homogéneo, con DIU normoinserto y una imagen de hidrosalpinx bilateral con líquido libre y abundantes detritus compatible con EIP por lo que fue derivada a Ginecología.
A la exploración, presentaba dolor abdominal difuso, con predominio en hemiabdomen superior con maniobra de Blumberg negativa; los genitales externos eran normales, con presencia de flujo no abundante ni maloliente, el cérvix no era doloroso a la movilización y tampoco los anejos, por lo que se descartó la EIP como causa del dolor y se solicitaron más pruebas complementarias.
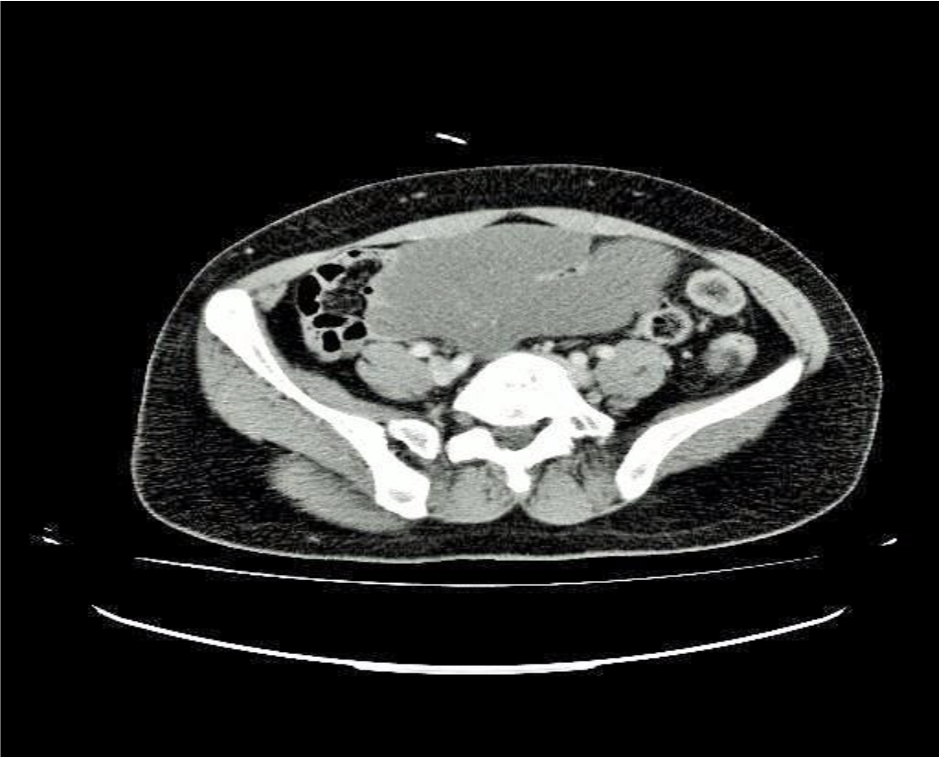
El TAC informó de la presencia de una tumoración quística de 154 x 126 x 88 mm en hipogastrio con septos finos en íntimo contacto con un asa de intestino delgado compatible con quiste mesentérico, probable linfagioma. Imagen 1.
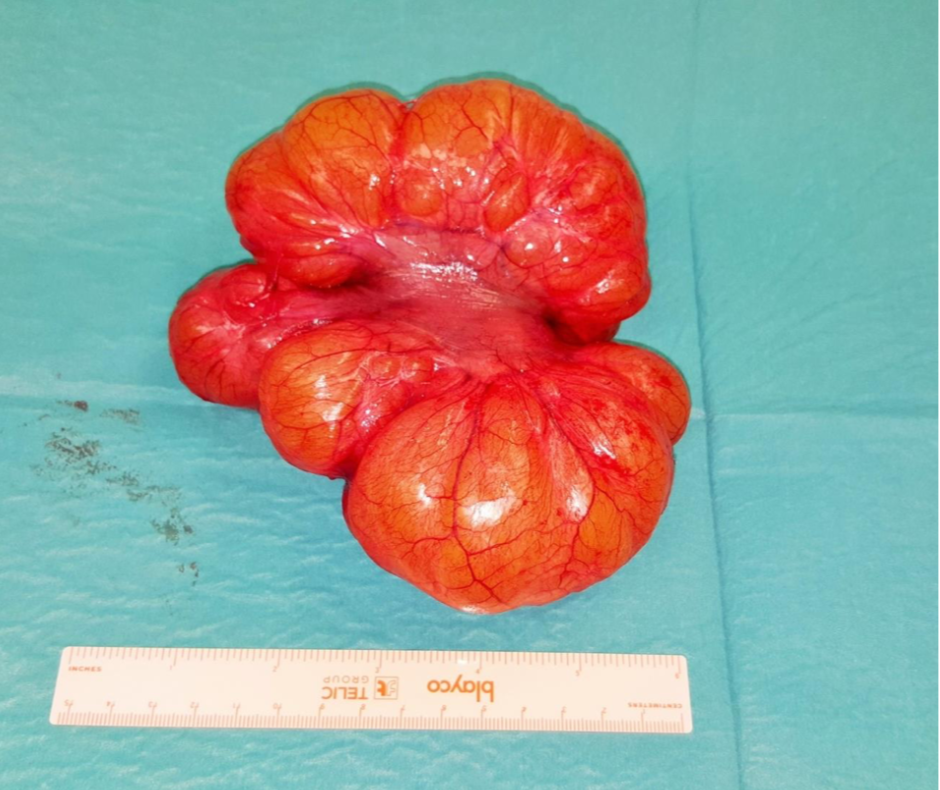
Ante dichos hallazgos y la clínica intensa de la paciente se realizó laparotomía urgente hallándose una lesión quística multiloculada en pelvis de 13 cm de diámetro dependiente del meso del intestino delgado con atrapamiento de asa de íleon proximal. Imagen 2. Se realizó resección de unos 10 cm de íleon incluyendo la lesión con anastomosis latero-lateral
REV CHIL OBSTET GINECOL 2019; 84(4): 307 – 313
309
mecánica antiperistáltica, pasando posteriormente a planta. El postoperatorio cursó favorablemente. El estudio anatomopatológico confirmó la sospecha clínica de un quiste linfático mesentérico. Imagen 3.
DISCUSIÓN
El diagnóstico diferencial de la EIP debe realizarse con las diferentes causas de dolor pélvico que se clasifican según su procedencia en patologías dolorosas de origen genital, entre las que se incluyen las de causa obstétrica (Gestación ectópica y aborto séptico) o ginecológica (endometriosis severa, quiste ovárico complicado, torsión anexial, dismenorrea intensa, ovulación dolorosa). En cuanto a los procesos extragenitales destacan la apendicitis, peritonitis o la oclusión intestinal y las afecciones urológicas tales como la pielonefritis, la crisis renouteral o el cólico nefrítico; otros como los procesos inflamatorios intestinales y los tumores dependientes de tracto digestivo, entre los que se incluyen los linfangiomas también deben considerarse.
Los abscesos tubo-ováricos son una forma complicada y potencialmente grave de EIP. Pueden simular tumores malignos de la pelvis, como el cáncer de ovario o de colon.21-24 Los factores predisponentes asociados al desarrollo de abscesos tubo-ováricos incluyen: actividad sexual de riesgo, múltiples parejas sexuales, nuliparidad, episodios previos de enfermedad pélvica inflamatoria, nivel socioeconómico bajo y el uso de DIU.25
La utilización del DIU se ha asociado a un mayor riesgo de abscesos pélvicos y tubo-ováricos26-29, sobre todo durante los 20 primeros días tras su inserción. Por otro lado, según la publicación de Charonis y Larson 27 las mujeres portadoras por un período superior a 5 años presentan un riesgo significativamente superior de absceso tubo-ovárico que aquellas que llevan con el DIU menos de 5 años, sobre todo debido a la colonización e infección por Actinomices.21-34
El estudio inicial en la evaluación de los tumores pélvicos es el ultrasonido.25 Generalmente suelen verse como una masa anexial en el fondo de saco que puede ser sólida, quística o mixta con líquido libre adyacente. 32 Estos cambios son inespecíficos y pueden ser indistinguibles de múltiples patologías benignas y malignas de origen ginecológico, lo cual dificulta el diagnóstico.
Ante la duda diagnóstica y la presencia de masa anexial. es necesaria una prueba de imagen más específica como es la tomografia axial computarizada (TAC), en la que se evidencia la presencia de una masa uniforme de paredes gruesas y septos internos, con desplazamiento anterior del mesosalpinx que aparece engrosado. Pueden existir además burbujas de gas, lesiones llenas de líquido y paredes gruesas y engrosamiento del ligamento uterosacro cuando se trata de lesiones posteriores. El rectosigma y el uréter son los órganos que con mayor frecuencia son involucrados por contigüidad por los abscesos tubo- ováricos.32
El manejo de los abscesos tubo-ováricos con tratamiento médico conservador es eficaz en el 95% de los casos; 35. La combinación de clindamicina, ampicilina y gentamicina es la más efectiva, debiendo completar este régimen durante al menos 14 días. 33,34 La necesidad de intervención quirúrgica se ha relacionado con el tamaño del absceso, estaría indicada cuando el tamaño es mayor de 10cm, y la clínica intensa de dolor o mal estado general con mala respuesta al tratamiento conservador.
El linfangioma quístico es una rara entidad que debe entrar a formar parte del diagnóstico diferencial de las masas abdomino-pélvicas. Se trata de una tumoración benigna a consecuencia de la proliferación del endotelio de los espacios linfáticos.35
Su mayor frecuencia en niños sugiere un origen congénito, aunque algunos autores refieren que aparecen como consecuencia de traumatismo intestinal, cirugía previa o radioterapia. 36,37 La característica más frecuente linfangioma abdominal consiste en una masa quística, palpable, blanda y habitualmente, de crecimiento lento.
Habitualmente, se trata de tumoraciones asintomáticas, siendo su diagnóstico casual 13. Cuando dan síntomas, el cuadro clínico es muy variado, desde cuadros leves e inespecíficos, hasta clínica de abdomen agudo, obstrucción intestinal, o manifestaciones compresivas de órganos vecinos.
Para su diagnóstico son de utilidad las pruebas de imagen. 17. Su apariencia ecográfica es variable, la mayoría de las veces es descrita como una masa quística con múltiples septos delgados. En el TAC se evidencia su localización, extensión y relación con órganos vecinos. Asimismo, se ha visto que la
REV CHIL OBSTET GINECOL 2019; 84(4): 307 – 313
310
angiografía, la resonancia magnética nuclear o la aspiración con aguja fina pudieran ser útiles para precisar el contenido de la lesión o ayudar a confirmar el diagnóstico preoperatorio.17
El tratamiento es siempre quirúrgico, intentando siempre la exéresis completa de la lesión incluyendo la resección del intestino delgado para evitar recidivas 13. Si la resección no es posible se trata con argón, inyección esclerosante con bleomicina ,OK-432 (picibanil), ácido acético 19,20 o la marsupialización. 13 Se ha demostrado que la punción y vaciado genera gran número de recidivas, por lo que no es recomendada. 19,38
CONCLUSIÓN
Ante la presencia en una mujer en edad fértil de una tumoración anexial sospechosa de absceso tuboovárico sin signos concluyentes de EIP en la exploración, debemos pensar en otras causas de masa anexial, entre las que se encuentran tumores raros como el linfangioma quístico mesentérico.
La clínica y el abordaje multidisciplinar son el factor clave para el correcto manejo médico-quirúrgico de estas pacientes.
BIBLIOGRAFIA
1. Baquedano L, Lamarca M, Puig , Ruiz MA. Enfermedad inflamatoria pélvica: un reto en el diagnóstico y tratamiento precoz. Rev chil obstet ginecol 2014; 79(2): 115 – 120
2. Haggerty CL, Ness RB. Epidemiology, pathogenesis and treatment of pelvic inflammatory disease. Expert Rev Anti Infect Ther 2006;4:235-47.
3. Workowski KA, Berman S. Sexually transmited diseases treatment guidelines, 2010. MMWR Recomm Rep 2010; 59 (RR12):1-110. Erratum in: MMWR Recomm Rep. 2011 Jan 14;60(1):18. Dosage error in article text.
4. Taylor BD, Ness RB, Darville T, Haggerty CL. Microbial correlates of delayed care for pelvic inflammatory disease. Sex Transm Dis 2011;38:434- 8.
5. Eschenbach DA, Buchanan TM, Pollock HM. Polymicrobial etiology of acute pelvic inflammatory disease. N Engl J Med 1975;293:166-71.
6. Haggerty CL, Hillier SL, Bass DC, Ness RB. Bacterial vaginosis and anaerobic bacteria are associated with endometritis. Clin Infec Dis 2004;39:990-5.
7. Workowski KA, Berman S; Centers for Disease Control and Prevention (CDC). Pelvic inflammatory disease. In: Sexually transmitted diseases treatment guidelines, 2010. MMWR Recomm Rep 2010;59(RR-12):1- 110 Erratum in: MMWR Recomm Rep 2011;60(1):18. Dosage error in article text.
8. Sweet RL. Treatment of acute pelvic inflammatory disease. Infect Dis Obstet Gynecol 2011;2011:561909. Epub 2011 Dec 20.
9. Royal College of Obstetricians and Gynaecologists (RCOG). Management of acute pelvic inflammatory disease. London (UK): Royal; College of Obstetricians and Gynaecologists (RCOG) 2008 Nov. 11p
10. Haggerty CL, Ness RB. Diagnosis and treatment of pelvic inflammatory disease. Womens Health (Lond Engl) 2008;4:383-97.
11. Short VL, Totten PA, Ness RB, Astete SG, Kelsey SF, Haggerty CL. Clinical presentation of Mycoplasma genitalium Infection versus Neisseria gonorrhoeae infection among women with pelvic inflammatory disease. Clin Infect Dis 2009;48:41-7.
12. García AM, Conde FJ, Gómez JA, et al. Linfangioma mesentérico.Cir Esp.2003;74(3): 174-5
13. Fontirroche Cruz R, González Dalmau L, Barroetabeña Riol Y, Araujo Mejías M. Linfangioma quístico abdominal. A propósito de dos casos pediátricos. Mediciego. 2010;16 (Supl. 1)
14. J.J. De Vries, J.M. Vogten, P.C. de Bruin, D. Boerma, H.D. van de Pavoordt, J. Hagendoorn Mesenterical lymphangiomatosis causing volvulus and intestinal obstruction Lymphat Res Biol, 5 (2007), pp. 269-273 http://dx.doi.org/10.1089/lrb.2007.1010
REV CHIL OBSTET GINECOL 2019; 84(4): 307 – 313
311
15. Kably A, Moumen M, Raissouni N. Le lymphangiome kystique du mésentére et de l’épiploon. A propos de deux cas. Gynecol Obstet Fertil. 2003;31:136-8.
16. de Vries JJ, Vogten JM, de Bruin PC, Boerma D, van de Pavoordt HD, Hagendoorn J. Mesenterical lymphangiomatosis causing volvulus and intestinal obstruction. Lymphat Res Biol. 2007;5:269-73.
17. M. Mesić, I. Cigit, M. Zganjer, A. Cizmić, B. Zupancić, Z. Madzar Cystic lymphangioma of jejunal mesentery mimicking acute apendicitis: Case report Acta Clin Croat, 52 (2013), pp.129-132
18. R. Fontirroche Cruz, L. González Dalmau, Y. Barroetabeña Riol, M. Araujo Mejías Linfangioma quístico abdominal. A propósito de dos casos pediátricos Mediciego, 16 (2010), pp. 1-5
19. Sosa Hernández R, Sánchez Pórtela C, Simón Rodríguez L. Quiste del mesenterio: reporte de un caso y revisión de la literatura. Rev Cubana Cir [serie en internet]. 2007 [citado 13 de noviembre de 2010];46(4) Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid= S0034 – 74932007000400010&lng=es&nrm=iso&tlng=es
20. Lara C, Borrero J, Porras V, De JA. de la Rosa JA, Expósito F. Linfangiomatosis mesentérica. Archivo Español de Urología. 2006;59(5):542-4.
21. Song-Nan C, Chen M. Tuboovarian abscess mimicking malignancy: report of two cases., 99 (J Formos Med Assoc 2000), pp. 779-782
22. Yoo-Kyung L, Jae-Man B, Yeon-Jin P, et al.Pelvic actinomicosis with hydronephrosis and colon stricture simulating an advanced ovarian cancer., 19 (J Gynecol Oncol 2008), pp. 154-156
23. Macri CI, Vasilev SA. Highly elevated Ca125 and tubo-ovarian abscess mimicking ovarían carcinoma., 37 (Gynecol Obstet Invest 1994), pp. 143-144
24. Yegüez JF, Martinez SA, Sands LR, et al.Pelvic Actinomycosis presenting as malignant large bowel obstruction: A case report and a review of the literatura., 66 (Am Surg 2000), pp. 85-90
25. Rakheja R, Makis W, Hickeson M. Bilateral tubo- ovarian abscess mimics ovarían cancer on MRI and 18F-FDG PET/CT, 45 (Nucl Med Mol Imaging 2011), pp. 223-228
26. W.C. Hsu, Y.H. Lee, D.Y. Chang. Tuboovarian Abscess Caused by Candida in a Woman with an Intrauterine Device. Gynecol Obstet Invest, 64 (2007), pp. 14-16. http://dx.doi.org/10.1159/000098317 | Medline
27. G. Charonis, P.-G. Larssson. Prolonged use of intrauterine contraceptive device as a risk factor for tobo-ovarian abscess. Acta Obstetricia et Gynecologica, 88 (2009), pp. 680-684
28. R. Marc, Togia, J.I. Schaffer. Tubo-Ovarian Abscess Formation in Users of Intrauterine Devices Remote From Insertion: A Report of Three Cases. Infectious Diseases in Obstetrics and Gynecology, 4 (1986), pp. 85-88 http://dx.doi.org/10.1155/S106474499600018X | Medline
29. W.C. Scott. Pelvic abscess in association with intrauterine contraceptive device. Am J Obstet Gynecol, 131 (1978), pp. 149
30. Ashrafganjooei T, Harirchi I, Iravanlo G. Tubo- ovarian abscess in a virgin girl., 9 (Anticancer res 2011), pp. 247-250
31. Dogan E, Altunyurt S, Altindag T, et al. Tubo- ovarian abscess mimicking ovarían tumor in a sexually inactive girl., 17 (J Pediatr Adolesc Gynecol 2004), pp. 351-352
32. Kim SH, Kim SH, Yang DM, et al. Unusual causes of tubo-ovarian abscess: CT and MR Imaging Findings., 24 (Radiographics 2004), pp. 1575-1589
33. D.E. Soper. Pelvic Inflamatory Disease. Obstet Gynecol, 116 (2010), pp. 419-428. http://dx.doi.org/10.1097/AOG.0b013e3181e92c54
34. S.M. Lareau, R.H. Beigi. Pelvic Inflamatory Disease and Tubo-ovarian Abscess. Infect Dis Clin N Am, 22 (2008), pp. 693-708
35. O. Konen, V. Rathaus, E. Dlugy, E. Freud, A. Kessler, M. Shapiro Childhood abdominal cystic lymphangioma. Pediatr Radiol, 32 (2002), pp. 88-94 http://dx.doi.org/10.1007/s00247-001-0612-4
REV CHIL OBSTET GINECOL 2019; 84(4): 307 – 313
312
36. Reyes I, Rossel G, Pacheco A, Parada X, Casanova ME. Linfangioma de intestino delgado. Rev Chil Cir. 2004;56:66-70.
37. De Herdt P, Hoskens C, Van Herreweghe W, Verhelst A, Neetens I, Eyskens E. Abdominal cystic lymphangioma. A case report and a review of the literature. J Belge Radiol. 1990;73:37-40.
38. Martínez Ramos D, Rodríguez Pereira C, Escrigsos J, Pellicer Castell V, Miralles Tena JM,
Salvador Sanchis JL. Quiste mesentérico: experiencia en 4 casos. Rev Cubana Cir [serie en internet]. 2005 [citado 13 de noviembre de 2010];44(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext& pid=S0034- 74932005000400006&lng=es&nrm=iso&a mp;tlng=es