2020
6
Autores:
Sochog
Instituciones:
Polo Oliveros L1, Gabasa Gorgas L2, Procas Ramón B1, Bescós Santana EM2, Nassar Melic N2, Pellicer Soria AM1.
1 Hospital Ernest Lluch Martin. Calatayud, Zaragoza. España.
2 Hospital Clínico Un iversitario Lozano Blesa. Zaragoza. España.
Correspondencia: Laura Polo Oliveros, laura.polo@outlook.es
Tipo de documento:
Casos ClínicosMesotelioma peritoneal multiquístico benigno: reporte de un caso y revisión de la literatura
Contenido del documento:
INTRODUCCIÓN
El mesotelioma peritoneal multiquístico benigno (MPMB) es una entidad rara. Su incidencia es de 0,15 casos/100.000 habitantes al año aproximadamente y supone entre el 3 y el 5% de los mesoteliomas peritoneales1.El primer caso fue descrito por Plaut en el año 1928, quien halló, de forma incidental, un MPMB en el transcurso de una cirugía laparotómica por miomatosis uterina1,2,3. Sin embargo, no fue hasta 1979 cuando Mennemeyer y Smith lo definieron histológicamente como MPMB. Hasta ahora hay descritos sólo unos 200 casos4.
Su patogénesis resulta todavía incierta, si bien hay dos orígenes que parecen los más probables. Algunos expertos defienden que se trata de una reacción peritoneal secundaria a inflamación crónica, mientras que otros afirman que se trata de una lesión de origen neoplásico. Esto último se vería apoyado en la tendencia al crecimiento de las lesiones y en la elevada tasa de recurrencia tras el tratamiento. En los últimos años se ha propuesto una tercera teoría en la que el desarrollo de las lesiones sería debido, al menos en parte, a la influencia de las hormonas sexuales1,2,5.
Debido a la baja incidencia de MPMB y a su incierta patogénesis el manejo resulta complejo.
CASO CLÍNICO
Mujer de 17 años, sin antecedentes personales ni familiares de interés.
Consulta por amenorrea secundaria de un año de evolución. Menarquia a los 12 años, con menstruaciones normales y regulares hasta la amenorrea.
Durante la anamnesis destaca anorexia (pérdida de 7 kilogramos de peso en los últimos 6 meses), estreñimiento y molestias abdominales.
A la exploración: peso de 44 kg y talla 158 cm (Índice de Masa Corporal de 17,6). Abdomen blando y depresible, no doloroso a la palpación. No se palpan masas ni visceromegalias. Desarrollo de caracteres sexuales secundarios adecuado (estadio de Tanner 5). Genitales externos normales. No se realiza exploración vaginal por himen íntegro.
Se solicitó analítica completa con hemograma, coagulación y bioquímica normales (Hb 13 g/dl, Leucocitos 4,2 mil/mm3, Plaquetas 181 mmil/mm3, Glucosa basal 80 mg/dl, Urea 0,4 g/L, Creatinina 1,08 mg/dL). Los resultados de la analítica hormonal fueron: FSH 5.56 UI/L; LH 10.8 UI/L; TSH 2.71 mU/L; 17 B estradiol < 20 pg/ml; P 0.06 ng/ml; Prolactina 28 ng/ml.
Se realizó una ecografía abdominal ginecológica en la que se observó una pelvis ocupada completamente por múltiples formaciones quísticas de entre 2 y 4 cm de diámetro, que en conjunto medían unos 20 cm. El contenido era seroso y se encontraban rodeadas de una fina cápsula no vascularizada. El útero era de morfología y tamaño normal y los ovarios presentaban una apariencia normal para la edad de la paciente (figuras 1-3).
Ante los hallazgos ecográficos se realizó una resonancia magnética confirmando la ocupación de pelvis por múltiples lesiones quísticas de forma esférica y paredes finas, hiperintensas en secuencia T2 e hipointensas en T1, rodeadas de líquido intraperitoneal (figuras 3 y 4).
Se solicitaron marcadores tumorales para intentar orientar el origen de la tumoración (AFP, BHCG, Ca 125, HE4, CA 19.9 y CEA). Todos los valores se encontraban dentro de la normalidad excepto el CA 19,9 con valor 35,2 U/mL (0-27).
Ante los hallazgos se consideraron las siguientes opciones como diagnóstico: pseudomixoma peritoneal versus mesotelioma peritoneal multiquístico benigno. Se decidió realizar una laparoscopia exploradora, con colaboración del Servicio de Cirugía General, con el objetivo de obtener muestras anatomopatológicas, confirmar el diagnóstico y establecer el tratamiento adecuado.
La intervención se realizó mediante acceso a cavidad abdominal transumbilical mediante Hasson y tres puertos accesorios, de 5 mm en fosa iliacas y de 11 mm suprapúbico. Se visualizó escasa cantidad de líquido libre en pelvis, del que se tomó muestra para su análisis citológico. La pelvis se encontraba completamente ocupada por una masa multiquística adherida al peritoneo en el límite inferior de los ligamentos úterosacros y a sigma. Útero y ovarios eran normales, no se objetivaron focos de endometriosis, adherencias ni otras alteraciones. El apéndice tenía aspecto normal. En el resto de la cavidad abdominal no existía ninguna otra lesión (figuras 5-7).
Al no hallar enfermedad a otros niveles y por considerarse la resección sencilla ya que la masa sólo se encontraba unida al peritoneo por finas adherencias, se realizó una exéresis completa mediante coagulación bipolar y sección con tijera de dichas adherencias. Durante la intervención no se produjo la rotura de la masa y se extrajo la misma en Endobag. No hubo complicaciones durante el acto quirúrgico ni durante el postoperatorio.
La citología del líquido peritoneal resultó negativa para células malignas y el análisis anatomopatológico de la masa confirmó el diagnóstico de mesotelioma peritoneal multiquístico benigno ante el hallazgo de tejido fibroso con hiperplasia mesotelial reactiva, sin evidencia de signos neoplásicos (figura 8).
Actualmente la paciente se encuentra en seguimiento multidisciplinar en consultas de Ginecología y Cirugía General. Se encuentra asintomática y las últimas pruebas de imagen no muestran recidivas.
DISCUSIÓN
El MPMB es una entidad de muy baja incidencia y por tanto de diagnóstico y manejo complicado.
Resulta más frecuente en mujeres en edad fértil, la edad media es de 28 años5, aunque también existen, con menor incidencia, casos descritos en mujeres menopáusicas y hombres.
Su patogénesis es controvertida. Una de las teorías más extendidas es que se trate de una reacción peritoneal debida a inflamación crónica secundaria por ejemplo a cirugías abdominales previas o endometriosis1,2,5. El líquido peritoneal, en personas sanas, está en continua formación y reabsorción, si el peritoneo se encuentra dañado, como sería en el caso de un proceso inflamatorio, el líquido peritoneal no se podría reabsorber de forma adecuada pudiendo acumularse en forma de quistes si quedara atrapado en adherencias peritoneales. Este hecho explicaría por qué el MPMB resulta mucho más frecuente en mujeres en edad fértil, en las que la producción de líquido peritoneal es mayor ya que es llevada a cabo fundamentalmente por los ovarios, los cuales presentan una alta actividad en esta etapa de la vida. En gran parte de los casos descritos existían antecedentes de cirugías abdomino-pélvicas sin embargo, en otros casos, como el nuestro, los pacientes no tienen ningún antecedente quirúrgico ni proceso inflamatorio que pudiera justificar esta teoría.
Por otro lado, existe otra teoría que apoya que el MPMB se trata de un tipo de neoplasia mesotelial benigna producida por un daño crónico en el peritoneo que conduciría a una proliferación hiperplásica y displásica de las células mesoteliales1. Las razones que apoyan esta teoría serían la tendencia a un lento pero progresivo crecimiento de las lesiones, las altas tasas de mortalidad descritas en estadios avanzados, la alta tasa de recidivas tras el tratamiento quirúrgico (de hasta un 50%), y que pese a que el comportamiento es fundamentalmente benigno se han descrito dos casos de malignización1,3.
En los últimos años han surgido nuevas teorías, apoyadas en la mayor incidencia en mujeres en edad fértil. Se sugiere que el MPMB podría estar influenciado por las hormonas sexuales aunque en realidad, sólo se han encontrado receptores positivos para estas hormonas en el 17% de los casos 1,5 por lo que todavía es algo que resulta controvertido.
La etiología genética también parece haber sido descartada, y aunque se ha descrito un caso personas de la misma familia no se ha llegado a encontrar causa genética que lo justifique4.
El diagnóstico resulta complicado ya que suele cursar de forma asintomática, y en el caso de que se presenten síntomas, éstos suelen ser inespecíficos. Los síntomas más frecuentes serían dolor abdominal crónico o el hallazgo de una masa abdominal palpable. Cuando la tumoración se encuentra adherida a órganos pélvicos pueden aparecer síntomas como obstrucción intestinal o síntomas urinarios.
En nuestro caso la paciente presentaba molestias abdominales y estreñimiento, probablemente debidos al MPMB ya que tenía gran tamaño, pudiendo producir compresión extrínseca del intestino. La amenorrea secundaria de nuestra paciente lo más probable es que tuviese un origen central debido al bajo peso y no estuviera relacionada con el MPMB.
La primera prueba para realizar suele ser la ecografía1 al tratarse de una prueba de fácil acceso, bajo coste y no invasiva. Lo más común es visualizar una masa formada por numerosos quistes, de paredes finas, de contenido generalmente anecoico, aunque excepcionalmente puede encontrarse un solo quiste o contenido ligeramente hemorrágico. El tamaño de los quistes es variable, desde milímetros hasta > 20 cm.
La Tomografía Axial Computarizada (TAC) también se ha utilizado para el diagnóstico, aunque la Resonancia Magnética (RMN) demostró ser más útil debido a que el TAC tiene menor sensibilidad para la visualización de lesiones inferiores a 1 cm1. La RMN muestra el contenido de los quistes hipointenso en secuencias T1 e hiperintenso en secuencias T2, además, permite visualizar de forma más precisa la localización y extensión de las lesiones y por lo tanto planificar la cirugía por lo que se considera la prueba de imagen más sensible y específica.
En cuanto a los marcadores tumorales, la mayoría presentan valores normales, sólo hay descritos dos casos que presentaron elevación de los niveles de CA 19.96, nuestro caso sería, por tanto, el tercero. Parece ser que la metaplasia producida en las células mesoteliales sería la responsable de la elevación del CA 19.9 pero todavía falta por determinar la importancia que tiene este hecho en el contexto del diagnóstico de un MPMB.
En el diagnóstico diferencial se deben incluir tumoraciones que se presenten como masas pélvicas quísticas o multiquísticas como tumores adenomatoides, quistes de inclusión, linfangiomas o pseudomixoma peritoneal entre otros1. En los tumores adenomatoides se suelen encontrar zonas sólidas en el interior de los quistes, los quistes de inclusión suelen aparecer en pacientes que tienen antecedentes de cirugías pélvicas o abdominales y suelen ser uniloculados. Los linfangiomas son más frecuentes en la infancia y el contenido de los quistes es linfa y el pseudomixoma peritoneal cursa con una ascitis mucinosa y además, suelen aparecer implantes mucinosos en la superficie peritoneal. Estas características nos pueden orientar a la hora del diagnóstico, pero en cualquier caso, la confirmación deberá realizarse mediante el estudio anatomopatólogico de las lesiones1.
El abordaje quirúrgico puede realizarse mediante laparoscopia o laparotomía y lo más frecuente es encontrarnos la masa multiquística, a veces denominada “en racimo de uvas”, adherida a estructuras vecinas como recto, útero vejiga o peritoneo1.
El tratamiento del MPMB es controvertido ya que la mayoría de los casos publicados cuentan con un periodo de seguimiento corto y por tanto, todavía no se dispone de datos suficientes para demostrar cuál sería el tratamiento más eficaz.
Según los autores el tratamiento varía desde la observación hasta la resección completa y sí que parece existir consenso en que la observación sería de elección en pacientes asintomáticos1,3,7. Esta elección se ve apoyada en el desconocimiento de su naturaleza ya que podría tratarse simplemente de una reacción peritoneal y no tener origen neoplásico. Además, gran parte de los casos se producen en mujeres en edad reproductiva, en las cuales se debe ser más conservador ya que los ovarios pueden estar afectados y el tratamiento quirúrgico podría afectar la fertilidad futura, motivo por el cual la individualización del tratamiento resulta fundamental. La tasa de recidivas tras la cirugía es alta, hasta del 50%1,3,8 y por tanto tampoco queda claro si realmente la opción quirúrgica es la más adecuada. En el caso de que se opte por un manejo expectante se debe realizar un exhaustivo seguimiento de los pacientes realizando RMN de forma periódica inicialmente cada 4-6 meses durante dos años, pudiendo pasar posteriormente, si no se han producido cambios, a controles anuales. Se optará por un tratamiento más agresivo ante cambios que nos hagan sospechar de progresión o malignización9.
Debido a la posible influencia hormonal del MPMB se ha intentado el tratamiento médico con agonistas de la GnRH o agentes antiestrogénicos como el Tamoxifeno5, el objetivo sería disminuir la producción de líquido por parte de los ovarios. Los resultados no están todavía demostrados, aunque sí que en algún caso se ha objetivado una reducción del tamaño de los quistes y podría ser una opción de tratamiento interesante especialmente en casos de recurrencias tras tratamiento quirúrgico.
Otra opción de tratamiento consistiría en el drenaje de los quistes ya que en la mayoría de las ocasiones éstos resultan fácilmente accesibles vía transabdominal4. Es importante haber descartado previamente que se trate de otros tumores, como tumores de ovario de origen germinal o epitelial ya que de lo contrario la apertura del quiste podría suponer un cambio radical en el pronóstico. En el caso de optar por el drenaje, se recomienda realizarlo ecoguiado y parece que si se añade la instilación de un agente escleroterápico la tasa de recidivas podría disminuir1.
Si el MPMB es sintomático o si se sospecha malignidad, se debe optar por un tratamiento quirúrgico. El objetivo principal es conseguir una citorreducción completa, aspecto que en ocasiones y dependiendo de los órganos implicados, puede resultar difícil, lo que podría justificar la alta tasa de recurrencias tras cirugía10. La vía laparoscópica podría ser la de elección excepto en casos complicados o ante la sospecha de malignidad. Muchos autores proponen la adición de quimioterapia hipertérmica peritoneal a la resección quirúrgica para eliminar lesiones no visibles. Los agentes quimioterápicos más utilizados para este fin serían el Cisplatino y la Doxorrubicina. Esta opción de tratamiento ha demostrado un mejor pronóstico a largo plazo, con reducción de los síntomas y menor tasa de recurrencias (16% aproximadamente)1,2,3. Sin embargo, la quimioterapia hipertérmica peritoneal no sería recomendable en pacientes en edad fértil que no tienen su deseo genésico cumplido.
Stallone G et al, en un artículo publicado en el año 2017 exponen un caso de MPMB diagnosticado en un hombre de 65 años en el que se propuso tratamiento con Rapamicina tras comprobar una hiperfosforilación de la proteína quinasa p70S6 en el contenido de los quistes. Los resultados fueron buenos, pero es el único estudio publicado al respecto2.
En nuestra paciente, se optó por un abordaje quirúrgico por presentar sintomatología y así obtener muestras para estudio anatomopatológico. En el acto quirúrgico se consideró una masa de fácil resección y se realizó exéresis completa. Actualmente y por tratarse de una mujer de 17 años con deseo genésico futuro, se han descartado tratamientos adicionales y se ha optado por seguimiento exhaustivo con pruebas de imagen periódicas.
Conclusión
El MPMB es una entidad de muy baja incidencia y por lo tanto de difícil diagnóstico y manejo.
La clínica es inespecífica y casi siempre son asintomáticos, por lo tanto, deberemos sospecharlo ante el hallazgo en pruebas de imagen de una masa multiquística, especialmente en mujeres jóvenes. Debido a su baja incidencia, resulta fundamental descartar otro tipo de tumores más frecuentes como tumores de ovario de naturaleza germinal o epitelial, ayudándonos de marcadores tumorales y otros datos de la anamnesis/exploración física. El diagnóstico, sin embargo, siempre se deberá confirmar mediante el estudio anatomopatológico de las lesiones.
No está claro el manejo más adecuado ya que la experiencia que se tiene es poca. Lo más importante será individualizar cada caso. En casos asintomáticos el manejo expectante con un exhaustivo seguimiento parece lo más apropiado mientras que en casos sintomáticos o ante cambios durante el periodo de seguimiento se deberá optar por manejo quirúrgico.
REFERENCIAS
- Zhang CH, Yu JW, Luo M. Multicystic peritoneal mesothelioma: A short review. Curr Probl Cancer. 2017 Sep – Oct;41(5):340-348.
- Stallone G, Infante B, Cormio L, Macarini L, Grandaliano G. Rapamycin Treatment for Benign Multicystic Peritoneal Mesothelioma: A Rare Disease with a Difficult Management. Am J Case Rep. 2017 Jun 5;18:632-636.
- Khurram M , et al. Benign Multicystic Peritoneal Mesothelioma: A Rare Condition in an Uncommon Gender. Case Rep Pathol. 2017; 2017: 9752908.
- Rapisarda AMC, et al. Benign multicystic mesothelioma and peritoneal inclusion cysts: are they the same clinical and histopathological entities. A systematic review to find an evidence-based management. Arch Gynecol Obstet. 2018 Jun;297(6):1353-1375.
- Jerbi M, Hidar S, Ziadi S, Khairi H. Benign multicystic peritoneal mesothelioma. Int J Gynaecol Obstet. 2006 Jun;93(3):267-8.
- Pinto V, Rossi AC, Fiore MG, D’Addario V, Cicinelli E. Laparoscopic diagnosis and treatment of pelvic benign multicystic mesothelioma associated with high CA19.9 serum concentration. J Minim Invasive Gynecol. 2010 Mar-Apr;17(2):252-4.
- Sun Cha K, Hee Choi Y, Seok Lee Y, Kyung Park E. Benign multicystic peritoneal mesothelioma treated with laparoendoscopic single site surgery: a case report and review of the literatura. Obstet Gynecol Sci. 2018 Jan; 61(1): 170–174.
- Falco N, et al. Benign multicystic mesothelioma: a case report of recurrent disease in a young adult with familiarity for renal cell carcinoma. G Chir. 2019 Mar-Apr;40(2):145-148.
- György A, Schmal F, Szabó H, Tóth LB, Lukovich P. Benign multicystic peritoneal mesothelioma. Orv Hetil. 2019 May;160(21):839-843.
- Gussago S, Spina P, Guerra A. Benign Multicystic Peritoneal Mesothelioma (BMPM) as a rare cause of abdominal pain in a young male: case report and review of the literatura. J Surg Case Rep. 2019 Mar; 2019(3): rjz057.2
FIGURAS
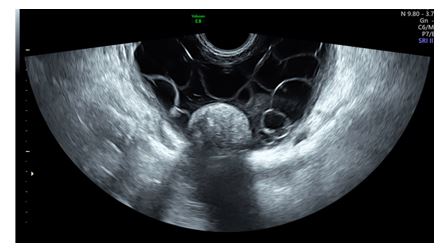
Figura 1: Ecografía abdominal. Masa pélvica multiquística, de paredes finas y contenido anecoico.
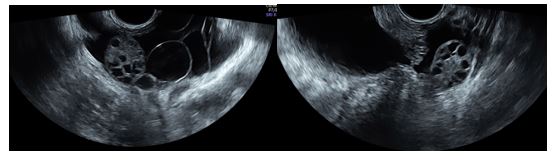
Figuras 2 y 3: Ecografía abdominal. Ovarios de características acordes a la edad de la paciente.
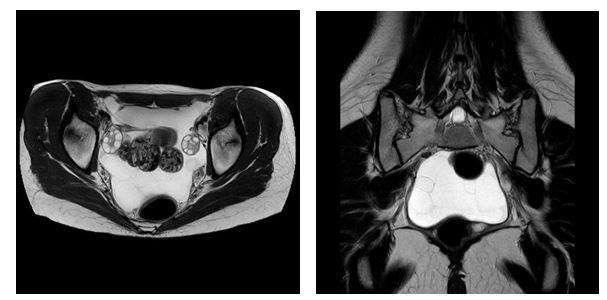
Figura 4. Resonancia Magnética secuencia T2. Corte axial y coronal. Masa multiquística de paredes finas, hiperintensa. Ovarios de aspecto poliquístico. Útero normal. Líquido libre intraperitoneal.
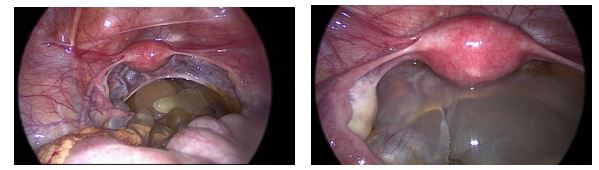
Figuras 5 y 6. Hallazgos durante cirugía laparoscópica exploradora. Útero y anejos normales. Masa multiquística formada por quistes de paredes finas y contenido aparentemente seroso.
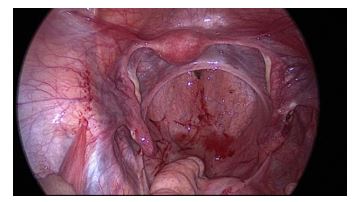
Figura 7: Cavidad pélvica tras exéresis completa de la masa.
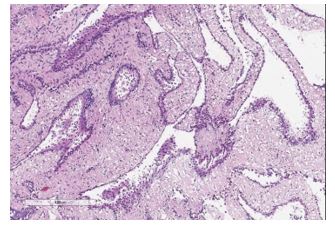
Figura 8: Estudio anatomopatológico de la tumoración. Los hallazgos histológicos son comunes en todos los casos: espacios multiquísticos de diferente tamaño, separados por finos septos conjuntivos escasamente vascularizados. Ocasionalmente pueden contener un infiltrado inflamatorio linfocítico, pero no nódulos linfoides. Están tapizados por células planas o cúbicas, sin atipia ni actividad mitósica, pudiendo aparecer focos de metaplasia escamosa. El origen mesotelial de las lesiones se confirma por inmunohistoquímica y por microscopía electrónica.



