2011
3
Autores:
Instituciones:
Esther Cruz G., Raquel Crespo E., Yasmina José G., Pilar Andrés O., María Lapresta M., Javier Tobajas H.
Tipo de documento:
Trabajos OriginalesMORTALIDAD PERINATAL EN GESTACIONES MÚLTIPLES. HOSPITAL MIGUEL SERVET, ZARAGOZA, ESPAÑA: 2000-2009
Contenido del documento:
RESUMEN
Objetivos: Evaluar la mortalidad perinatal (MP) de las gestaciones múltiples del Hospital Miguel Servet de Zaragoza (2000-2009). Método: Análisis, sobre un total de 44.401 recién nacidos (RN) ≥500 gramos, de 92 nacidos muertos ó fallecidos antes de los 28 días de vida procedentes de gestaciones múltiples. Los datos se recogieron en un formulario siguiendo las recomendaciones de la FIGO y la novena Clasificación Internacional de Enfermedades (CIE). Resultados: La MP ampliada global fue de 40,42/1000 nacidos. Analizada por el número de RN, la MP de los embarazos gemelares fue 34,65/1000 nacidos y la de las gestaciones triples 80,65/1000. La mortalidad fetal fue 11,86/1000 nacidos y la neonatal (MN) 28,56/1000 nacidos vivos. La MP estándar fue 14,06/1000. Esta MP constituye el 22,89% de la MP total del Hospital, y la MN de los múltiples el 35,33% de la mortalidad neonatal total. Un 97,83% fueron pretérminos; 72,83% fueron <1000 gramos y 88,05% <1500 gramos. La causa última fue inmadurez extrema, <1000 gramos (72,83%). Hubo un 18,48% de rotura prematura (RPM) de membranas, 17,39% de partos pretérminos espontáneos sin otra causa aparente, y 13,04% de malformaciones congénitas y cromosomopatías. Conclusión: La MP en múltiples está gravada por la prematuridad, y el bajo peso extremo. La MP de ambos gemelos ocurre en el bajo peso extremo (87,50% <1000 gramos), y sus causas más frecuentes son RPM (21,88%) con corioamnionitis (12,50%) y el síndrome de transfusión feto-fetal (18,76%).
PALABRAS CLAVE: Mortalidad perinatal, mortalidad neonatal, embarazo múltiple, gemelaridad, estadísticas vitales
SUMMARY
Objective: To evaluate Hospital Miguel Servet perinatal mortality (PM) in multiple pregnancies (2000-2009), valuing its evolution and distribution according to gestational age and birth weight. Maternal and fetal causes are analized. Methods: 44,401 newborns of ≥500 grams or 22 weeks gestational age, were studied. The total number of perinatal deaths in multiple pregnancies was 92 containing late neonatal deaths (to 28 days of live). The data for each case of perinatal mortality were recorded in a form following FIGO recommendations and the 9th International Classification Diseases. Results: Extended PM rate in multiple pregnancies was 40.42/1000 newborns, PM in twins was 34.65/1000, and in triplet births 80.65/1000. Fetal mortality was 11.86/1000 newborns and neonatal mortality 28.56/1000 live births. Standard PM was 14.06/1000 newborns. The MP of the multiple pregnancies was the 22.89% of total MP, and multiple pregnancies neonatal mortality 35.33% of total neonatal mortality. According to gestational age, 97.83% were preterm deliveries (90 newborns). Considering birth weights, 72.83% were extremely low birth weight (<1000 grams), and 88.05% were <1500 grams. Main cause of death was extreme immaturity (<1000 grams). Premature rupture of membranes (PROM) was presented in 18.48%, of the cases, spontaneous preterm labor without apparent cause in 17.39%, and congenital malformations and chromosomopaties (13.04%). Conclusions: PM in multiple pregnancies is encumbered by prematurity and extremely low birth weight. PM in both twins was associated with extremely low birth weight (87.50% < 1000 grams), and main causes of death were PROM (21.88%) with chorioamnionitis (12.50%), and twin-to-twin transfusion syndrome (18.76%).
KEY WORDS: Perinatal mortality, neonatal mortality, multiple birth, twins, vital statistics
INTRODUCCIÓN
El número de gestaciones múltiples ha aumentando de forma espectacular en los últimos años en nuestras sociedades (1,2,3). En EEUU de Norteamérica, entre 1980 y 2004 los partos gemelares aumentaron un 70% y el número de múltiples mayor de dos recién nacidos se cuadriplicó. Paralelamente, han ido aumentando las tasas de parto pretérmino (10,7% en 1992 y 12,1% en 2002 en EEUU), siendo las gestaciones múltiples la causa fundamental de ese incremento (4,5).
Nuestro hospital no ha sido ajeno a este aumento. Hasta la consolidación de la Unidad de Reproducción a su capacidad actual, este incremento fue mayor del 70% en múltiples en el periodo de estudio, y hubo un incremento constante en partos pretérminos (9,57% en 2009).
La mortalidad perinatal es uno de los indicadores básicos que miden la calidad de la asistencia obstétrica y continúa siendo el mejor indicador de salud durante el periodo perinatal, estando generalmente disponible (6,7).
El objetivo del estudio es evaluar la mortalidad perinatal de las gestaciones múltiples de los últimos 10 años (2000 – 2009) ocurrida en el Servicio de Obstetricia del Hospital Universitario Miguel Servet de Zaragoza, España. Se analiza su evolución, la distribución según edad gestacional y pesos, las posibles causas tanto maternas como fetales que pudieran estar implicadas y su contribución a la mortalidad perinatal global del Hospital.
MATERIAL Y MÉTODO
Estudio descriptivo, de tipo retrospectivo, sobre 43.224 partos ocurridos entre el 1 de enero de 2000 y el 31 de diciembre de 2009, en el Hospital Universitario Miguel Servet (HUMS) de Zaragoza. Sobre un total de 44.401 recién nacidos (RN) de más de 22 semanas completas de vida o de 500 o más gramos de peso, se evaluaron aquellos que nacieron muertos ó fallecieron antes de los 28 días completos de vida (mortalidad perinatal ampliada).
Los datos de cada caso de mortalidad perinatal (MP) se recogieron en una ficha-formulario confeccionada específicamente para este estudio, que analizaba criterios sociodemográficos, paridad previa, origen, datos sobre evolución de la gestación actual, tipo de parto y posibles complicaciones, y todos los valores perinatales que se recogían de forma protocolizada en todos los nacimientos. Se transcribieron asimismo las posibles causas implicadas, tanto maternas como fetales, la existencia de malformaciones congénitas, si se realizó necropsia, y en caso de mortalidad neonatal, las complicaciones de este periodo.
La codificación del formulario se realizó siguiendo las recomendaciones de la FIGO y de la novena Clasificación Internacional de Enfermedades (CIE-9). Los datos se introdujeron en una base informatizada diseñada para esta investigación, mediante el programa Microsoft Access 2003 y el estudio descriptivo se realizó con el programa Microsoft Excel 2003 (Microsoft® Office 2003; Copyright © 1983-2003 Microsoft Corporation).
Se revisaron las bases de datos de ámbito general Pubmed y Embase, así como revistas médicas en lengua castellana, especialmente españolas, de Obstetricia y Ginecología, desde 2002 hasta 2009.
RESULTADOS
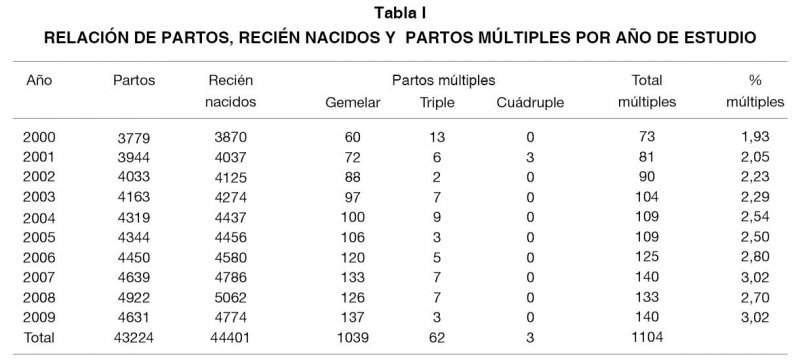
Durante los diez años analizados hubo 43.224 partos de los cuales 1.104 fueron partos múltiples (2,55% del total de partos). Hubo asimismo 44.401 recién nacidos, de los cuales 2.276 proceden de gestaciones multifetales (5,13% del total de RN), y 92 de ellos nacieron muertos o fallecieron antes de los 28 días completos de vida, lo que supuso una MP ampliada global de 40,42/1000 nacidos procedentes de gestaciones múltiples. Si la analizamos por el número de recién nacidos, la MP de los embarazos gemelares fue 34,65/1000 nacidos, la de las gestaciones triples 80,65/1000 nacidos, y la de los cuádruples 416,66/1000 nacidos.
En la Tabla I se detalla la relación del número de partos, de recién nacidos y de partos múltiples habidos cada año, así como la frecuencia de partos múltiples. Asimismo se objetiva que solo hay 3 gestaciones de cuatrillizos, todos del año 2001 (las 3 finalizaron a las 25 semanas de gestación). En ese periodo, la MP ampliada total del Servicio fue de 9,05/1000 nacidos, siendo la MP de los múltiples un 22,89% de la total (92 casos de 402 casos totales).
Para comparaciones internacionales, que habitualmente tienen en cuenta las gestaciones de 28 o más semanas de gestación y hasta 7 días completos de vida (MP estándar o MP tipo I), la MP estándar de los múltiples fue de 14,06/1000 nacidos, 13,47/1000 de gemelares y 16,13/1000 de triples.
La mortalidad fetal ampliada fue de 11,86/1000 nacidos de gestaciones múltiples y la mortalidad neonatal (MN) ampliada de 28,56/1000 nacidos vivos de gestaciones múltiples.
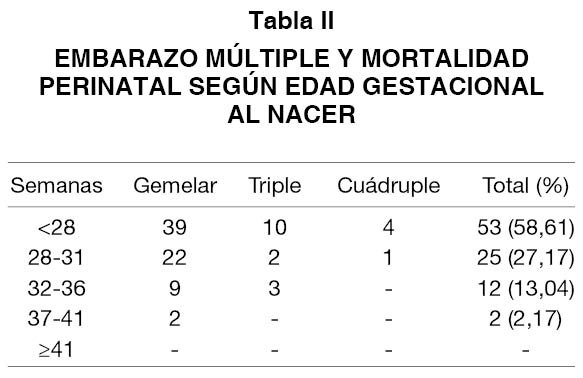
La distribución de la MP por número de nacidos y edad gestacional se detalla en la Tabla II, objetivándose que el 98,83% correspondió a pretérminos (< 37semanas). Un 85,78% de la MP fue a expensas de nacidos con edad gestacional menor de 32 semanas, aunque estas gestaciones solo constituyeron el 2% del total de partos atendidos en nuestro hospital. Los dos casos de muerte perinatal en embarazo múltiple mayores de 36 semanas fueron: una gestación gemelar con muerte súbita del 2º gemelo en el 2º día posparto y un caso de embarazo múltiple con un feto de 1.400 gramos afecto por una trisomía 18 que falleció in útero.
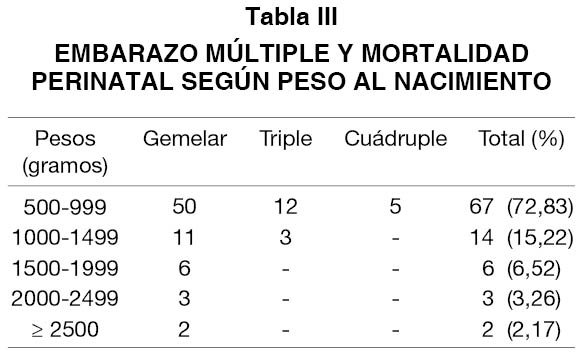
La distribución según pesos al nacer muestra que la MP está gravada por la gran inmadurez de los fetos: 72,83% correspondieron a nacidos <1.000 gramos y un 88,05% a RN <1.500 gramos (Tabla III). Dos casos pesaron más de 2.500 gramos: la muerte súbita antes descrita (37 semanas) y una enfermedad de Ebstein en un neonato de 35 semanas y 2600 gramos que falleció a las 24 horas de vida.
Hubo 12 casos de muerte perinatal con malformaciones congénitas (13,04% de la MP de los múltiples), 2 de ellas correspondieron a cromosomopatías (Tabla IV). En 10 casos las malformaciones eran incompatibles con la vida, y en varias ocasiones coexistieron malformaciones múltiples en un mismo neonato. Los 2 casos de cromosomopatías fueron muertes fetales (el síndrome de Down fallece anteparto, y el síndrome de Edwards fallece intraparto). Las otras 10 malformaciones congénitas fueron en nacidos vivos.
Hubo 16 partos de gemelos en que fallecieron ambos fetos. La distribución por semanas y pesos, y las principales causas, se muestran en la Tabla V, constatando 7 roturas prematuras de membranas (RPM) (43,75% de los casos de doble exitus), 4 con corioamnionitis (25% de dichos casos), y 6 fetos nacidos de 3 transfusiones feto-fetales (18,75%). Hubo 3 partos de gestaciones triples en que fallecieron 2 de los nacidos y 1 parto de triples en que fallecieron los 3. En una gestación cuádruple fallecieron los 4 nacidos, todos menores de 650 gramos.
No fueron controladas en nuestro hospital, 24 de las gestaciones múltiples que derivaron en MP, sino que provenían de otras áreas hospitalarias, alguna de ellas con UCI neonatal, pero requerían cuidados y cirugía neonatal compleja, y supusieron el 26,10% de la MP de los múltiples de nuestro Hospital. Todos los fetos procedentes de otra área pesaron <1.500 gramos salvo el caso de feto afecto por enfermedad de Ebstein.
La distribución de la mortalidad en anteparto, intraparto y neonatal se muestra en la Tabla VI, y las causas de los 13 casos de mortalidad intraparto en la Tabla VII, en la que se demuestra que en un 53,85% de los casos (7 casos) se objetivó corioamnionitis.
Al analizar las causas básicas de muerte perinatal (agrupadas según CIE-9), se intentó separar las mismas en causas maternas y causas fetales. Las causas más frecuentes, determinadas por necropsia ó por criterios clínicos se muestran en la Tabla VIII. De las tres gestaciones con síndrome de transfusión feto-fetal (STFF), 5 casos fueron muerte intraútero y el 6º caso fue muerte neonatal a las 24 horas de vida, y además presentaba una cardiopatía.
Las complicaciones neonatales más frecuentes antes de la muerte neonatal fueron (agrupadas según CIE-9): membrana hialina y afecciones respiratorias 19 casos, 12 casos de algún tipo de hemorragia neonatal, 9 sepsis neonatales (distintas de corioamnionitis), 3 enterocolitis necrotizante, 2 coagulaciones intravascular diseminadas, 2 hidrops neonatales y 1 muerte súbita (muchos de ellos presentaron hipoglucemias, acidosis y anemias).
No hemos encontrado diferencias en la MP entre las gestaciones múltiples espontáneas y las procedentes de las distintas técnicas de reproducción asistida, ni diferencias en la mortalidad entre el 1º y el 2º gemelo.
La tasa de cesáreas en los casos de MP en múltiples fue de 76,47% (se realizaron 52 cesáreas en los 92 casos de MP en múltiples, pero en 21 partos fallecieron 2 o más nacidos: 16 gemelares, 4 triples, y 1 cuádruple; total 45 nacidos en esos 21 partos). La tasa global de cesáreas del Servicio de Obstetricia en ese periodo fue de 16,5%.
DISCUSIÓN
Entre los diversos factores que contribuyen a los embarazos múltiples (herencia, raza, número de embarazos previos…), el embarazo tardío y los tratamientos para la infertilidad, son las principales causas del incremento de la cifra de partos múltiples (las mujeres de más edad cuentan con más posibilidades de tener embarazos múltiples) (1,2,3,8,9,10).
Aunque ya se están publicando muchos trabajos que estudian las gestaciones múltiples, las series disponibles son muy dispares en cuanto al número de casos y resultados obtenidos (1,11,12). La valoración de la MP todavía es más variable (13), pero todos ellos muestran que las gestaciones múltiples tienen mayores tasas de mortalidad perinatal y mayor incidencia de complicaciones que las gestaciones únicas, por lo que son clasificadas casi unánimemente como “Embarazos de Alto Riesgo” y se controlan generalmente en las consultas externas hospitalarias especializadas.
Al estudiar la MP general de un centro, región, o de un país, en los datos publicados se objetiva que la mortalidad fetal es el 50% o más del total, es muy estable, y es muy difícil actuar sobre ella para reducirla, porque en un número importante de fetos (en algunas publicaciones hasta el 50%), los hallazgos son “muerte sin causa aparente” (7,14,15,16,17). La mortalidad neonatal total, sin embargo, ha ido disminuyendo progresivamente a medida que han ido apareciendo avances tecnológicos y mejorado las condiciones y tecnología de las unidades de cuidados intensivos neonatales. Pero en las gestaciones con más de un feto ocurre lo contrario: la MP es a expensas de la mortalidad neonatal (70,65% en nuestro caso), y la primera causa de mortalidad registrada es la derivada directamente de las complicaciones del bajo peso al nacer, consecuencia sobre todo de la prematuridad, coincidiendo con otros autores (4,5,7,14). La mortalidad fetal en cambio en estos casos es mas baja (29,35% en nuestro caso). Además, la MN de los múltiples incide de forma muy importante en la mortalidad neonatal total, suponiendo en nuestro caso un 35,33% (65 casos de MN en múltiples de los 185 casos de muerte neonatal totales en los 10 años de estudio).
La incidencia de RPM en las gestaciones multifetales es más elevada que en el embarazo único. Se calcula que es de un 7,4% en las gestaciones gemelares y triples frente al 1,7-3,7% de las gestaciones con feto único (2,18,19). La infección amniótica en la RPM es una complicación frecuente que aparece entre el 10-20% de los múltiples, que también observamos en nuestra serie (13,04% de corioamnionitis en la MP de los múltiples).
Este gran aumento de gestaciones múltiples de los últimos años ha contribuido a la creación de “Unidades de Investigación” sobre estas gestaciones en muchos centros, países, e incluso internacionales (20). En nuestro hospital el “Grupo de Investigación sobre Embarazo Múltiple” se inició en el año 2006, y tiene varias líneas de investigación y tesis doctorales en marcha. Uno de los objetivos más importantes de estas unidades es continuar con la investigación de las causas de la prematuridad y su resolución, para favorecer una atención más eficiente y un control más óptimo y precoz de las complicaciones de estos recién nacidos.
En este tiempo ha aumentado mucho la experiencia sobre el manejo y el pronóstico de estas gestaciones, incluidos los triples, y se han creado protocolos, guías clínicas y revisiones sistemáticas, que están suponiendo un salto cualitativo en la asistencia médica a estas gestaciones (1), aunque no son seguidas por todos los grupos de trabajo. Sabemos que a partir de las 32 semanas de gestación, el pronóstico y la supervivencia fetal mejoran significativamente (14), y que las unidades neonatales modernas tienen un índice de supervivencia en nacidos de más de 28 semanas muy elevado (13), por lo que la investigación y el cuidado prenatal especializado debe ir dirigido a disminuir la frecuencia de los recién nacidos de bajo peso extremo (en nuestro estudio el 72,83% correspondieron a <1000 gramos y el 58,61% de la MP fue a expensas de nacidos con edad gestacional menor de 28 semanas).
Aunque se han publicado datos que refieren un aumento de las complicaciones y mortalidad en los múltiples procedentes de técnicas de reproducción asistida comparadas con las gestaciones de múltiples espontáneas (21), nosotros no hemos encontrado diferencias, coincidiendo con otros autores (9,22,23). Pero como la gestación múltiple implica riesgo en si misma, cada vez son más numerosas las voces que proclaman como ideal la transferencia de un solo embrión en las fecundaciones in vitro (23).
Hubo tres gestaciones con STFF, en las que fallecen los seis fetos, y es que las gestaciones monocoriales tienen un pronóstico mucho más sombrío que las bicoriales, con resultados perinatales más adversos (1,24,25,26) y los fetos que presentan este síndrome evolucionan generalmente de forma fatal.
Tampoco hemos encontrado diferencias en la mortalidad entre el 1º y el 2º gemelo. En la literatura científica los resultados vuelven a ser dispares (27,28,29), aunque lo más unánimemente publicado se refiere al 2º gemelo a término y parto vaginal, en que aumenta la morbimortalidad perinatal, preconizando algunos autores la cesárea electiva en la gestación gemelar a término (29). En nuestra serie todos los casos son pretérminos menos dos.
CONCLUSIONES
Las gestaciones múltiples son de alto riesgo de morbimortalidad perinatal. En nuestro Servicio suponen el 2,55% de los partos, el 5,23% de los nacidos, el 22,89% de la MP total y un 35,33% de la MN total. La MP en gestaciones múltiples está gravada por la prematuridad y el bajo peso extremo. La MP de ambos gemelos ocurre en el bajo peso extremo y sus causas más frecuentes son la RPM (21,88%) con corioamnionitis (12,50%) y el síndrome de transfusión feto-fetal (18,76%)
BIBLIOGRAFÍA
1. Valenzuela P, Becker J, Carvajal J. Pautas de manejo clínico de embarazos gemelares. Rev Chil Obstet Ginecol 2009;74(1):52-68.
2. González-Merlo J, Gonzalez-Bosquet E, Puerto B. Aumento de la gestación múltiple. Repercusión en la morbimortalidad maternofetal. Clin Invest Ginecol Obstet 2005;32:385-93.
3. Hernández RJ, Del Rayo Y, Alcalá LG, Ran R, Flores R, Torcida ME. Mortalidad perinatal en embarazos múltiples. Ginecol Obstet Mex 2009;77:147-50.
4. Lee YM, Cleary-Goldman J, D’Alton ME. The impact of multiple gestation on late preterm (near-term) births. Clin Perinatol 2006;33(4):777-92.
5. Collins J. Global epidemiology of multiple birth. Reprod Biomed Online 2007;15 Suppl 3:45-52.
6. Fabre González E, González de Agüero Laborda R, Pérez Hiraldo P. Concepto y división de la patología perinatal. En: Cabero Roura L, Tratado de Ginecología, Obstetricia y Medicina de la Reproducción. Editorial Médica Panamericana. Madrid 2003, 848-54.
7. Cruz E, Lapresta M, José Y, Andrés P, Villacampa A. Mortalidad perinatal. Distribución según la edad gestacional y el peso al nacimiento. Causas más frecuentes. Revisión epidemiológica de 10 años. Clin Invest Gin Obst 2004;31(9):323-7.
8. Blondel B, Kaminski M. Trends in the occurrence, determinants, and consequences of multiple births. Semin Perinatol. 2002;26(4):239-49.
9. Bower C, Hansen M. Assited reproductive technologies and birth aoutcomes: overview of recent systematic reviews.Reprod Fertil Dev 2005;17(3):329-33.
10. Vohr BR, Tyson JE, Wright LL, Perrit RL, Li L, Poole WK. Maternal age, multiple birth, and extremely low birth weight infants. J Pediatr 2009;154(4):498-503.
11. Mohangoo AD, Buitendijk SE, Hukkelhoven CW, Ravelli AC, Rijninks-van Driel GC, Tamminga P, et al. Higher perinatal mortality in The Netherlands than in other European countries: the Peristat-II study. Ned Tijdschr Geneeskd 2008;152:2718-27.
12. Lack N, Zeitlin J, Krebs L, Künzel W, Alexander S. Methodological difficulties in the comparison of indicators of perinatal health across Europe. Eur J Obstet Gynecol Reprod Biol 2003;111 Suppl 1:33-44.
13. Barbazán MJ, Melchor JC, Unamuno M, Uribarren A. Resultados perinatales de las gestaciones triples comparadas con las gestaciones gemelares. Prog Obstet Ginecol 2006;49:351-9.
14. Getahun D, Amre DK, Ananth CV, Demissie K. Rhoads GG. Temporal changes in rates of stillbirth, neonatal and infant mortality among triplet gestations in the United States. Am J Obstet Gynecol 2006;195(6):1506-11.
15. Walsh CA, Vallerie AM, Baxi LV. Etiology of stillbirth at term: A 10-year cohort study. J Matern Fetal Neonatal Med 2008;21:493-501.
16. Lu JR, McCowan l. A comparison of Perinatal Society of Australia and New Zealand-Perinatal Death Classification system and relevant condition at death stillbirth classification systems. Aust N Z Obstet Gynaecol 2009;49:467-71.
17. Valdés E, Toledo V, Preisler J. Muerte fetal: experiencia de 10 años en el Hospital Clínico de la Universidad de Chile. Prog Obstet Ginecol 2008;51:656-64.
18. Newman DE, Paamoni-Keren O, Press F, Wiznitzer A, Mazor M, Sheiner E. National outcome in preterm deliveries between 23 and 27 weeks’ gestation with and without preterm premature rupture of membranes. Arch Gynecol Obstet 2009;280:7-11.
19. González C, Navarro L, Izquierdo N, Armada MI, Herraiz MA, Vidart JA. Rotura prematura de membranas antes de la semana 28 de gestación y resultados neonatales. Prog Obstet Ginecol 2009;52:151-9.
20. Imaizumi Y. Perinatal mortality in triplet births in Japan: time trends and factors influencing mortality. Twin Res 2003;6(1):1-6.
21. Ombelet W, Martens G, De Sutter P, Gerris J, Bosmans E, Ruyssinck G, et al. Perinatal outcome of 12 021 singleton and 3108 twin births after non-IVF-assisted reproduction: a cohort study. Hum Reprod 2006;21(4):1025-32.
22. González L, Berzosa J, Alonso R, Ayuso F, Izquierdo M. Embarazos gemelares espontáneos frente a reproducción asistida. Clin Invest Ginecol Obstet 2006;33:7-11.
23. Boulet SL, Schieve LA, Nannini A, Ferre C, Devine O, Cohen B, et al. Perinatal outcomes of twin births conceived using assisted reproduction technology: a population-based study. Hum Reprod 2008;23(8):1941-8.
24. Hack KE, Derks JB, Elias SG, Franx A, Roos EJ, Voerman SK, et al. Increased perinatal mortality and morbidity in monochorionic versus dichorionic twin pregnancies: clinical implications of a large Dutch cohort study. BJOG 2008;115(1):58-67.
25. Ballesteros M, Albaigés G. Aguilar E, De La Flor M, Plá F, Bellart J, et al. Síndrome de transfusión feto-fetal. Prog Obstet Ginecol 2002;45:160-4.
26. González R, Salvador C, Gómez M, Manzanera G. Gestación gemelar con feto muerto intraútero en el segundo trimestre.Prog Obstet Ginecol 2009;52:411-5.
27. Shinwell ES, Blickstein I, Lusky A, Reichman B. Effect of birth order on neonatal morbidity and mortality among very low birthweight twins: a population based study. Arch Dis Child Fetal Neonatal 2004;89:145-8.
28. Smith GC, Fleming KM, White IR. Birth order of twins and risk of perinatal death related to delivery in England, Northern Ireland, and Wales, 1994-2003: retrospective cohort study. BMJ 2007;334(7593):576.
29. Steer P. Perinatal death in twins. BMJ 2007;334(7593):545-6.