2020
6
Autores:
Sochog
Instituciones:
Sonia Amer Molina1, Andrea Martínez Pérez1, Nicolás Alayón Hernández1, José Terrón Barroso1.
1 Servicio de Ginecología y Obstetricia. Hospital General Universitario de Elche. Alicante. España
Correspondencia: Andrea Martínez Pérez, anmarpe93@gmail.com
Tipo de documento:
Casos ClínicosParto gemelar diferido: a propósito de un caso
Contenido del documento:
INTRODUCCIÓN
La prevalencia de la gestación múltiple (2%) ha presentado en países desarrollados un aumento en los últimos años, en parte debido al retraso electivo en la maternidad, ocasionando un incremento en la edad materna y un mayor uso de técnicas de reproducción asistida.
La edad gestacional es el principal factor de supervivencia de los neonatos prematuros y de ahí la necesidad de prolongar lo más posible el embarazo, en aquellas gestaciones gemelares que presentan amenazas de parto prematuro.
En gestaciones múltiples que presentan el nacimiento prematuro de un feto, puede intentarse diferir el parto del segundo gemelo persiguiendo mejorar el resultado perinatal, sin, con ello, exponer a la madre a morbilidades significativas.
Desde que en 1880 se notifica el primer parto diferido del segundo gemelo se han ido reportando casos a la literatura1. Inicialmente eran casos aislados o series cortas, pero en los últimos años se han descrito algunas de carácter analítico y prospectivo como la publicada por Arabin et al. en 20052. Ésta incluye datos sobre el beneficio en morbilidad y supervivencia perinatal y trata de establecer un protocolo de actuación clínica estandarizado en esta situación poco frecuente que supone un desafío para los obstetras.
CASO CLÍNICO
Primigesta de 25 años, sin antecedentes mórbidos. Gestación espontánea gemelar bicorial biamniótica. Ecografía morfológica del segundo trimestre normal para ambos fetos. En su control ecográfico de 24+3 semanas se visualiza un primer feto sin actividad cardíaca, hidrópico, de 523 gramos (equivalente a una restricción severa de crecimiento para la edad gestacional), con oligoamnios (columna máxima vertical de líquido de 14 mm), en presentación cefálica. Segundo feto vivo, en situación transversa, con polihidramnios (columna máxima vertical de líquido de 94 mm), con peso estimado de 710 gramos (acorde a edad gestacional). El estudio de Flujometría Doppler de vasculatura fetal, resultó normal (índice de pulsatilidad de la arteria umbilical 1,09; índice de pulsatilidad de la arteria cerebral media 1,71; índice de pulsatilidad de ductus venoso 1,12).
Test de tolerancia oral de glucosa y serologías TORCH, resultaron normales. Tras consentimiento informado de la paciente, se realiza amniocentesis del segundo gemelo para estudio de cariotipo, que resultó normal (46XX). Se decide manejo expectante, con controles ambulatorios.
En la semana 25 acude a urgencias por dinámica uterina y metrorragia. Se evidencia salida espontánea de líquido amniótico meconial y ausencia de metrorragia activa. Cervicometría de 17 mm. Se confirma rotura prematura de membranas, mediante test inmunológico.
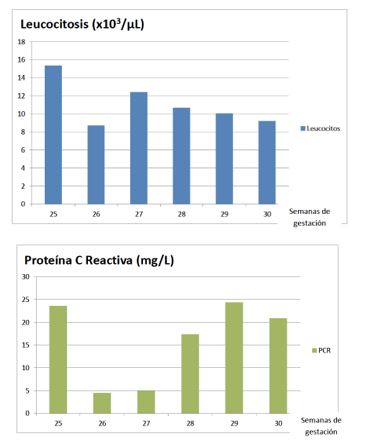
Analíticamente destaca elevación de la proteína C reactiva (23,6 mg/L) y leucocitosis con neutrofília (15,36 x 103/µL). Se instaura tocolisis intravenosa con atosiban (dosis administrada en tres etapas: dosis inicial de 6,75 mg en embolada, posteriormente 54 mg diluidos en 90 mL de suero fisiológico (SSF) 0,9% mediante perfusión continua intravenosa de carga a 24 mL/h durante 3 horas y finalmente 270 mg diluidos en 335 mL de SSF 0,9% mediante perfusión continua intravenosa de mantenimiento a 8 mL/h durante 45 horas), maduración pulmonar fetal con betametasona (12 mg cada 24 horas durante 48 horas vía intramuscular) y profilaxis antibiótica con azitromicina (1000 mg vía oral dosis única) y ampicilina (dosis única de carga de 2 gramos vía intravenosa y posteriormente, 1 gramo cada 6 horas, vía intravenosa).
A las 48 horas del ingreso (25+2 semanas) se evidencia fase activa de parto y tras 150 minutos se produce nacimiento del primer gemelo en presentación cefálica, 545 gramos, sin actividad cardíaca y con presencia de líquido amniótico meconial. Se recoge frotis vaginal y endocervical, se realizan lavados vaginales con clorhexidina y se liga el cordón umbilical con sutura de seda 1-0 próximo al cérvix, dejando la placenta in situ.
Mediante registro cardiotocográfico externo se objetiva ausencia de dinámica uterina y patrón normoreactivo del segundo feto. Ecográficamente el feto permanece en situación transversa. Evaluada la situación, se decide mantener una conducta expectante, manteniendo a la paciente hospitalizada, con reposo absoluto, iniciándose profilaxis antitrombótica (40 mg cada 24 horas de enoxaparina vía subcutánea), tocolisis intravenosa con atosiban (se repite un nuevo ciclo de tres etapas con las mismas dosis expuestas anteriormente) y antibioterapia empírica (1 gramo de ampicilina cada 6 horas vía intravenosa). Los controles posteriores consideran registro cardiotocográfico fetal diario, analíticas seriadas (controles cada 48 horas de parámetros infecciosos en sangre, leucocitos y PCR), ecografía cada 48 horas y biometría fetal semanal.
La evolución resulta favorable. Se presenta asintomática, afebril y manteniendo recuento de leucocitos, PCR y coagulación en sangre materna normales cada 48 horas (se adjunta en figura 3 gráfico que muestra la evolución de parámetros analíticos). Los estudios microbiológicos de cultivos vaginales y cordón umbilical resultaron negativos. Se retira la profilaxis antibiótica 7 días después del nacimiento del primer gemelar. El registro cardiotocográfico fetal diario es reactivo y los controles ecográfícos muestran crecimiento fetal adecuado y normalización del líquido amniótico (columna máxima vertical de líquido amniótico de 40 mm).
Se hicieron ecografías transvaginales semanales para evaluar la cervicometría, siendo esta de 25mm en el momento del alta. El cordón dejó de ser visible a través del orificio cervical externo a la especuloscopia y el cérvix de mantuvo cerrado al tacto.
A las 30 semanas, se decide retirar la terapia tocolítica intravenosa (en ese momento en tratamiento con 270 mg de atosiban diluidos en 335 mL de SSF 0,9% en perfusión continua intravenosa de mantenimiento a 8 mL/h). El reposo pasó a ser relativo y se permitía la deambulación, por lo que se retiró también la profilaxis antitrombótica.
A las 30 +4 semanas, se decide el alta hospitalaria con controles ambulatorios.
En la semana 31+5 acude a urgencias con trabajo de parto en fase activa. Se administra dosis de refuerzo de maduración pulmonar fetal y neuroprofilaxis fetal con sulfato de magnesio. A las 4 horas, se produce parto vaginal. Recién nacido de sexo femenino de 1705 gramos y Apgar 9-10. El periodo de latencia entre el primer y segundo gemelar, finalmente fue de 45 días.
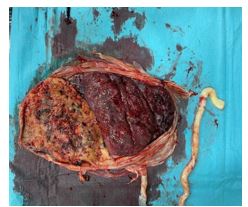
En las figuras 1 y 2 se aprecia la diferencia entre la placenta calcificada del primer gemelo (25+2 semanas) y la segunda placenta normal (31+5 semanas).
CONCLUSIÓN
Las gestaciones gemelares constituyen un reto por su mayor riesgo de complicaciones obstétricas, suponiendo algunas de ellas un problema médico y ético por su baja incidencia y la falta de protocolos de actuación óptimos establecidos, siendo un ejemplo el parto diferido del segundo gemelo que se plantea en la presente discusión.
Se considera que el parto diferido del segundo gemelo está indicado cuando se cumplan los criterios de inclusión: prematuridad, parto vaginal del primer feto, gestación bicorial biamniótica (individualizar monocoriales biamnióticas o triples), saco amniótico íntegro del feto retenido y ausencia de complicaciones obstétricas asociadas. La conducta obstétrica presenta controversia en cuanto a la necesidad de profilaxis antibiótica, cerclaje cervical, estudio microbiológico del líquido amniótico mediante amniocentesis y el momento idóneo para finalizar la gestación del segundo gemelo2. En cualquier caso es de vital importancia el control clínico y analítico para el diagnóstico precoz de eventuales complicaciones maternas, siendo las más graves el shock séptico o la necesidad de histerectomía por hemorragia incoercible3.
Un estudio retrospectivo publicado por Livingston et al. en 2004 presentó 14 gestaciones múltiples (dobles y triples) con parto diferido, reportando un intervalo promedio de 2 días (1-70) entre ambos partos, con una mortalidad del 85% en primer gemelo y 63% en segundo4. Dos de los primeros gemelos y el 85% de los segundos presentaron secuelas graves (displasia broncopulmonar y retinopatía del prematuro grado III).
Un estudio de cohortes retrospectivo publicado por Oyelese et al. en 2005 incluía 258 gestaciones múltiples con parto diferido a lo largo de 4 años, obteniéndose una reducción de la morbilidad perinatal e infantil en el segundo gemelo si el parto del primero se producía entre las semanas 22 y 23 y el periodo de latencia era inferior a 3 semanas (RR 0,08 IC al 95% de 0,02-0,35), no obteniéndose beneficios si el parto del primero ocurría después de las 24 semanas (RR 0,31 IC al 95% de 0,07-1,38)5.
Otro estudio prospectivo publicado por Arabin et al. en 2009 presentó en un total de 127 gestaciones múltiples 35 casos partos diferidos, con un intervalo promedio de 19 días (1-106) y una reducción significativa de la mortalidad del segundo gemelo (26 vs 66% del primer gemelo)2.
Otro estudio retrospectivo multicéntrico publicado por Fayad et al. en 2003 presentó 35 casos de gestaciones múltiples, incluyendo una revisión de las distintas opciones terapéuticas (cerclaje, tocolisis, hospitalización y antibioterapia)6. Observando una latencia media entre gemelos de 47 días, concluyeron que diferir el parto del segundo gemelo se traducía en una tasa de supervivencia general del 42,8% después de una prolongación media del embarazo de 6 semanas.
Masoller et al en 2011 presentó 7 gestaciones múltiples con parto diferido del segundo gemelo. La supervivencia del segundo fue del 100% cuando el parto del primero se produjo en edades gestacionales extremas (semanas 21- 28)7.
Una revisión de la Cochrane y una revisión sistemática publicadas en 2016, presentan respectivamente 548 y 128 casos de gestaciones múltiples con parto diferido del segundo gemelo con beneficios en la supervivencia del mismo, incluso cuando el parto del primero se produce antes de la semana 248,9.
Magdaleno et al. 2016 y Benito et al. 2019 describieron dos casos similares al que nos acontece, en los que tras la muerte intraútero y parto del primer gemelo lograron diferir el parto de segundo 8 y 77 días respectivamente; tras haber realizado, solo en el segundo caso, un cerclaje profiláctico tras el parto del primer gemelo 10, 11.
El caso que nos compete cumplió todos los criterios de inclusión para poder realizar un parto diferido del segundo gemelo. Analizando la conducta obstétrica, dado el diagnóstico de ruptura prematura de membranas del primer gemelo, se administraron antibióticos de forma profiláctica como protección de infecciones ascendentes. Aunque la mayoría de autores coinciden en los beneficios de su uso10 no hay evidencias que permitan recomendar una pauta sobre otra, por lo que se optó por una que incluyera una penicilina durante 7 días. También se administró terapia tocolítica dada la viabilidad fetal y aparición de actividad uterina3 y profilaxis antitrombótica por la indicación de reposo absoluto. No se realizó amniocentesis del segundo gemelo tras el parto del primero debido a la ausencia de sospecha de corioamnionitis y/o alteraciones del cariotipo fetal3.
El uso del cerclaje es uno de los temas más controvertidos en estos casos, aunque parecería estar indicado en los casos en los que persiste dilatación cervical tras el parto del primer gemelo o existe el diagnóstico de incompetencia cervical10. La evaluación del cérvix puede realizarse midiendo su longitud con la ecografía transvaginal y/o mediante el tacto vaginal para valorar consistencia y dilatación.
Respecto al tipo de sutura utilizada para ligar el cordón, la bibliografía muestra ambas opciones, bien hacer la ligadura con material reabsorbible o bien con seda, pero no se recogen resultados en cuanto a qué tipo de sutura es mejor. En nuestro caso, se decidió la sutura con seda porque presenta mayor resistencia a la tracción y una mayor seguridad en los nudos, y no consideramos necesario utilizar un material reabsorbible, ya que en un periodo de tiempo relativamente corto, se iba a producir el alumbramiento de ambas placentas y cordones, no quedando así ningún resto de sutura en el interior.
En definitiva, la decisión consensuada con la paciente de mantener una actitud expectante tras el parto del primer gemelo permitió una latencia de 45 días, con la posibilidad de aumentar la edad gestacional al nacimiento y disminuir la morbimortalidad fetal asociada a la prematuridad sin cambios importantes en la morbilidad materna. El nacimiento del segundo gemelo tuvo lugar a las 31+5 semanas con buen resultado neonatal. Tras el parto, no se desarrolló ninguna complicación materna, ni se observaron morbilidades neonatales a corto plazo.
La falta de un protocolo médico establecido puede deberse a la evidencia insuficiente, la discordancia en las conclusiones y la posibilidad de sesgos de publicación en los reportes de casos. De ahí la importancia de publicar también aquellos casos con resultados perinatales pobres y la necesidad de más investigación en este campo. La finalidad de ampliar los estudios es evaluar correctamente el efecto sobre la morbimortalidad perinatal y materna, determinar las medidas óptimas a realizar en estos casos y estandarizar la actuación médica en los mismos.
REFERENCIAS
- Carson JCL. Twins born with an interval of forty-days. BMJ. 1880;1:241-242.
- Arabin B, Eyck J. Delayed-interval delivery in twin and triplet pregnancies: 17 years of experience in 1 prenatal Center. Am J Obstet Gynecol. 2009;200:154e1- 8e.
- Roman AS, Fishman S, Fox N, Klauser C, Saltzman D, Rebarber A. Maternal and neonatal outcomes after delayed-interval delivery of multifetal pregnancies. Am J Perinatol. 2011;28(2):91–96.
- Livingston JC, Livingston LW, Ramsey R, Sibai BM. Second-trimester asynchronous multifetal delivery results in poor perinatal outcome. Obstet Gynecol. 2004;103:77-81.
- Oyelese Y, Ananth CV, Smulian JC, Vintzielos AM. Delayed inter- val delivery in twin pregnancies in the United States: Impact in perinatal mortality and morbidity. Am J Ostet Gynecol. 2005;192:439-44.
- Fayad S, Bongain A, Holhfeld P, Janky E, Duran-Réville M, Ejnes L, Schaaps JP, Gillet JY. Delayed delivery of second twin: a multicentre study of 35 cases. Eur J Obstet Gynecol Reprod Biol. 2003;109(1):16-20.
- Masoller N, Palacio M, Martínez M, Borrás A, Cobo T, Gratacós E. Parto diferido del segundo gemelo. Prog Obstet Ginecol. 2011;54:246-51.
- Stock SJ, Bricker L, Norman JE, West HM. Immediate versus deferred delivery of the preterm baby with suspected fetal compromise for improving outcomes. Cochrane Database Syst Rev. 2016;7(7):CD008968. Published 2016 Jul 12. doi:10.1002/14651858.CD008968.pub3
- Feys S, Jacquemyn Y. Delayed-interval delivery can save the second twin: evidence from a systematic review. Facts Views Vis Obgyn. 2016;8(4):223–231.
- Magdaleno-Dans F, López-Magallón S, Sancha-Naranjo M, De la Calle M, Bartha José L. Parto gemelar asincrónico. Presentación de un caso y revisión del tratamiento obstétrico [Asynchronous twin births. Case report and obstetric management review]. Ginecol Obstet Mex. 2016;84(1):53–59.
- Benito M, Álvarez L, Laborda R, Del Tiempo P, Crespo R, Castán S. Parto gemelar asincrónico: informe de un caso. Ginecol Obstet Mex. 2019;87(9):605- 609.
FIGURAS
Figura 1. Cara fetal de ambas placentas.
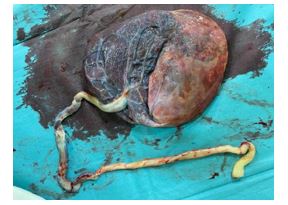
Figura 2. Cara materna de ambas placentas.
ANEXO 1 Evolución de parámetros analíticos.