2007
3
Autores:
Mauro Parra C.1, Julio Astudillo D.1, Rafael Caballero T.1, Rodrigo Terra A.2, Max Araneda A.2, Arturo Atria A.3, Carlos Rau M.a, Sebastián Pérez B.a
Instituciones:
1Unidad de Medicina Materno Fetal, Departamento de Obstetricia y Ginecología, Hospital Clínico Universidad de Chile, 2Becados de Medicina Materno-Fetal, Hospital Clínico José Joaquín Aguirre, Facultad de Medicina, Universidad de Chile, 3Becado de Gineco-Obstetricia, Hospital Clínico, Universidad de Chile.
aAlumno(a) de Medicina, Universidad de Chile.
Tipo de documento:
Trabajos OriginalesPartograma en mujeres multíparas con manejo médico del trabajo de parto
Contenido del documento:
INTRODUCCIÓN
La evaluación gráfica del trabajo de parto fue sugerida inicialmente por Friedman (1). Ellos observaron que la dilatación cervical y el descenso de la presentación son los únicos determinantes del pronóstico del parto, e introdujo la clásica curva que relaciona el grado de dilatación/descenso y el tiempo de trabajo de parto (1,2). El análisis gráfico de Friedman describió una fase latente, caracterizada por borramiento cervical y dilatación hasta los 4 cm. Posteriormente, una fase activa de trabajo de parto con dos partes claramente diferenciadas: la primera caracterizada por un período de rápida progresión de la dilatación o fase de aceleración, y la segunda caracterizada por una fase de desaceleración de la dilatación hacia los 9-10 cm, la cual se produce inmediatamente antes del inicio del período expulsivo. La representación temporal de la dilatación cervical es una curva sigmoidea, mientras que el descenso de la presentación es una curva hiperbólica.
El partograma, antes de su aplicación clínica, fue evaluado en cuanto a su capacidad de diferenciar entre aquellos partos con pronóstico normal y anormal (3). Además, con la experiencia del uso del partograma, se ha logrado optimizar la detección de anormalidades del trabajo de parto al relacionarlas con patrones referenciales.
Un grupo irlandés introdujo en los 70 el concepto de «manejo activo del trabajo de parto» (4) con el objetivo de reducir los partos prolongados, lo cual incluye uso activo de ocitocina, rotura artificial de membranas, y ocasionalmente anestesia de conducción. Recientemente ellos han documentado una duración del trabajo de parto de 6,1 horas, con una dilatación de ingreso de 1,7 cm promedio y una tasa de cesárea de 5,4% (5).
Actualmente no cabe duda de que toda paciente embarazada debería tener opción de recibir un adecuado alivio del dolor durante el trabajo de parto, si así lo requiere. Una de las técnicas utilizadas con frecuencia es la analgesia epidural o combinada espinal-epidural. La anestesia regional fue descrita en 1937, pero no fue hasta los años ochenta que se intentó utilizar en clínica, con resultados poco alentadores. Sin embargo, con el desarrollo de la técnica y la demostración de su seguridad se ha determinado la masificación de esta técnica para analgesia en trabajo de parto y anestesia en cesárea en distintos países (6).
Nuestro grupo describió recientemente el parto-grama gráfico de primigestas con «manejo médico» del trabajo de parto (7). Demostramos que la progresión promedio de la dilatación en mujeres primigestas en fase activa del trabajo de parto fue sólo 1 cm/hora, lo cual es menor a la descrita clásicamente por Friedman (2), y así como también a la recientemente publicada por Impey y cois (5). En ese estudio concluimos que la modalidad actual de manejo médico del trabajo de parto, empleando conducción ocitócica, anestesia regional y rotura artificial de membranas, aparentemente no produce un gran beneficio sobre la duración de éste y por lo tanto, debiese ser motivo de futuros trabajos para evaluar su papel en la elevada tasa de cesáreas en este grupo de mujeres en nuestro Hospital.
El objetivo del presente trabajo es caracterizar en forma gráfica la progresión del trabajo de parto en fase activa en multíparas sometidas a un manejo médico estandarizado en la Maternidad del Hospital Clínico de la Universidad de Chile.
MATERIAL Y MÉTODO
Durante el año 2003 hubo 1713 partos en la Maternidad del Hospital Clínico de la Universidad de Chile, de éstos 1152 correspondieron a multíparas con gestación única (67,3%); 753 multíparas tuvieron su parto a término (65,4%), finalizando en parto vaginal de inicio espontáneo en 419 de ellas (55,6%) y en fórceps en 43 (5,7%). De las 419 mujeres mencionadas anteriormente y que tuvieron un parto vaginal de inicio espontáneo, 130 (31,0%) correspondieron al grupo de estudio.
Este grupo de estudio fue, por lo tanto, caracterizado por ser multíparas, cursando un embarazo mayor de 38 semanas, con feto único, sin patología, que iniciaron espontáneamente su trabajo de parto finalizando en un parto vaginal luego de ingresar a la Unidad de Preparto con dilatación cervical entre 3 y 6 cm.
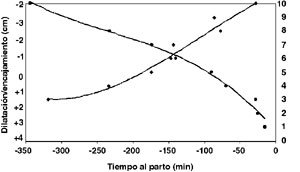
Todas las pacientes que ingresan a la Unidad de Preparto del Hospital Clínico de la Universidad de Chile se les ofrece un manejo médico estandarizado del trabajo de parto. Este manejo del trabajo de parto se caracteriza por el uso de anestesia regional (combinada o peridural), rotura artificial de membranas (RAM) y conducción ocitócica durante la fase activa del trabajo de parto. Las 130 pacientes que fueron motivo de nuestra evaluación fueron manejadas con el protocolo estándar mencionado anteriormente. Todas estas pacientes ingresaron con una dilatación entre 3 y 6 cm, y durante el curso del trabajo de parto se les evaluó la progresión de la dilatación, descenso de la presentación, el intervalo de tiempo entre la anestesia de conducción al parto, el intervalo de tiempo desde el momento de la rotura artificial de membranas al parto, y la duración del período expulsivo. Análisis estadístico: Para el análisis gráfico del partograma se empleó el promedio de la dilatación (cm) y el grado de encajamiento (evaluado a través de la relación en centímetros con la espinas ciáticas) y su relación con los minutos previos al parto. Para el análisis de estas variables longitudinales se utilizó una prueba de multiniveles con dos niveles de variación, conocida como Modelos Lineales Mixtos (SPSS 11.0). Este tipo de prueba estadística puede ser empleada en variables longitudinales obtenidas en distintos momentos temporales de un grupo de pacientes. Los promedios obtenidos, tanto para la dilatación como para el grado de encajamiento en el tiempo, fueron ajustados por una curva polinomial de 3er grado (R2=0,98), cuyas ecuaciones son:
- Progresión de la dilatación (cm) (Y) en relación al tiempo (X):
Y= (-3 x 10″7)X3 – (9 x 10″5)X2 + (0,0241)X + 10,744 - Progresión del encajamiento (espinas) (Y) en relación al tiempo (X):
Y= (-2 x 10″7)X3 – (0,0002)X2 – (0,0567)X + 0,8034
Las mediciones repetidas a diferentes tiempos antes del parto en el mismo individuo es el Nivel 1 de variación y aquellas obtenidas en las diferentes embarazadas son el Nivel 2 de análisis. Los parámetros obtenidos para cada individuo se asumen obtenidos de una población de distribución normal y al azar. Por lo tanto, a través de una curva de regresión lineal derivada para todo el grupo se obtuvieron para cada variable el grado de desviación desde el promedio normal. Los minutos antes del parto se emplearon como la variable de tiempo.
Para el estudio de diferencias entre variables continuas y proporciones se empleó un análisis de distribución poblacional de Kolmogorov-Smirnov y según lo anterior, un análisis paramétrico o no-paramétrico, teniendo un p<0,05 como significativo.
RESULTADOS
Ingresaron al estudio 130 pacientes. Las características clínicas de las pacientes se presentan en la Tabla I.
Las variables del trabajo de parto se observan en la Tabla II. Desde el punto de vista de la anestesia regional se destaca que 79% de las pacientes recibieron el tipo combinada espinal-peridural, y las restantes solo peridural. La anestesia regional se empleó con un promedio aproximado de 3 horas, similar al tiempo en que las pacientes permanecieron con rotura de membranas. Por otro lado, el tiempo del expulsivo en el grupo de multíparas está dentro de los rangos promedios aceptables, no observándose expulsivos superiores a 2 horas en el grupo de estudio.
La comparación entre las variedades occipito-anteriores con las occipito-posteriores no mostraron diferencias significativas tanto en el tiempo total de trabajo de parto en fase activa (221,7 + 121,6 vs. 206,9 + 108,5) como en el tiempo de uso de anestesia regional (3:18 + 3:06 vs. 2:40 + 2:00).
Las pacientes usuarias de anestesia combinada y peridural no presentaron diferencias significativas en el tiempo de trabajo de parto en fase activa (3:42 + 2:00 vs 3:36 + 2:00 horas), ni el tiempo de uso de la anestesia regional (mediana, IQR [25-75]: 2:24 [1:07 – 4:02] vs 2:01 [1:42 – 2:06] horas), respectivamente.
Las curvas de dilatación y grado de encajamiento en relación al momento del trabajo de parto se presentan en la Figura 1. La progresión de la dilatación en estas pacientes multíparas fue en promedio de 1,5 cm/h, observándose que la mayor progresión fue en el periodo comprendido entre los 7 y 9 cm de dilatación. Además, se observa solamente una leve desaceleración de la dilatación entre los 9 y 10 cm, con un rápido descenso de la presentación en la última hora de trabajo de parto (Figura 1 y Tabla III).
DISCUSIÓN
Este estudio, al igual que el anteriormente realizado en primíparas (7), demuestra que la utilización de un manejo médico estandarizado del trabajo de parto no incrementa la progresión de la dilatación en la fase activa ni disminuye el tiempo del expulsivo.
Los tiempos de la fase activa del trabajo de parto y el expulsivo, en particular, fueron mayores a los descritos por el estudio original de Friedman (8). En esa publicación se describió un tiempo de la fase activa de 2,2 horas, y un tiempo de expulsivo de 23 minutos (8), los cuales subjetivamente impresionan menores a los obtenidos en nuestro grupo de estudio (3,4 horas y 29 minutos, respectivamente). Una explicación para esas diferencias podría estar dada por el uso de la anestesia regional en todas las pacientes de nuestro protocolo. Algunas publicaciones han demostrado que la anestesia regional prolongaría la primera y segunda fase del trabajo de parto (9), y otros han observado que la anestesia regional retarda especialmente la fase activa del trabajo de parto (10).
Por otra parte, al analizar los resultados obtenidos en este grupo de multíparas y compararlos con aquellos obtenidos en nuestro estudio previo en primíparas (7), observamos una mayor velocidad de dilatación (1,5 vs 1,0 cm/h) y, consecuentemente, una menor duración de la fase activa del trabajo de parto y del periodo del expulsivo. Estos resultados concuerdan con lo observado por otros grupos de investigadores y especialmente por los trabajos de Friedman (2,8).
En el grupo de multíparas hubo una mayor frecuencia de presentaciones posteriores que la descrita en la literatura internacional (11), las cuales se han asociado a un menor progreso del trabajo de parto, mayores tasas de cesáreas y partos instrumentales (12). Una explicación para dicho hallazgo podría ser nuevamente la asociación del uso de la anestesia regional con distocias de posición, especialmente cuando la presentación cefálica aún no está encajada (13).
CONCLUSIÓN
El manejo médico estandarizado del trabajo de parto no tendría mayores beneficios en acortar los tiempos en multíparas. Creemos que es necesario tener una mejor evaluación de la real utilidad de la aplicación de esta modalidad de manejo del trabajo de parto e implementar estudios randomizados con el objetivo de evaluar su influencia en las elevadas tasas de cesáreas del país (14).
BIBLIOGRAFÍA
- Friedman EA. The graphic analysis of labor. Am J Obstet Gynecol 1954;68:1568-71.
- Friedman EA. Primigavid Labor. A graphicostatistical analysis. Am J Obstet. Gynecol 1955;6:567-89.
- Studd JWW. Partograms and normograms of cervical dilatation in the management of primigravid labor. BMJ 1973;4:451-5.
- O’Driscoll K. Prevention of prolonged labour. BMJ 1969;2:477-80.
- mpey L, Hobson J, O’Herlihy C. Graphic analysis of actively managed labor: Prospective computation of labor progress in 500 consecutive nulliparous women in spontaneous labor at term. Am J Obstet Gynecol 2000;183:438-43.
- Collis RE, Baxandall ML, Srikantharajah ID, et al. Combined spinal epidural analgesia with ability to walk throughout labor. Lancet 1993;341:767-8.
- Parra M, Quiroz L, Schepeler M, et al. Evaluación gráfica del partograma en primigestas con manejo médico del trabajo de parto. Rev Chil Obstet Ginecol 2005; 70(1):8-11.
- Friedman EA. Labor in multíparas: A graphicostatistical analysis. Obstet Gynecol 1956 Dec;8(6):691-703. 9. Alexander JM, Lucas MJ, Ramin SM, et al. The course of labor with and without epidural analgesia. Am J Obstet Gynecol 1998;178:516-20.
- Rogers R, Gilson G, Kammerer-Doak D. Epidural analgesia and active management of labor: effects on length of labor and mode of delivery. Obstet Gynecol 1999;93(6):995-8.
- Fitzpatrick M, McQuillan K, O’Herlihy C. Influence of persistent occiput posterior position on delivery outcome. Obstet Gynecol 2001;98(6):1027-31.
- Ponkey SE, Cohen AP, Heffner LJ, Lieberman E. Persistent fetal occiput posterior position: obstetric outcomes. Obstet Gynecol 2003;101(5 Pt 1): 915-20.
- Le Ray C, Carayol M, Jaquemin S, et al. Is epidural analgesia a risk factor for occiput posterior or transverse positions during labour? Eur J Obstet Gynecol Reprod Biol 2005;123(1):22-6.
- Murray SF. Relation between private health insurance and high rates of caesarean section in Chile: qualitative and quantitative study. BMJ 2000; 321(7275):1501-5.