2010
4
Autores:
Instituciones:
Laura Romina Ywaskewycz Benítez1, Graciela Alicia Bonneau1, 2, b, María Susana Castillo Rascón1, Doriani Lorena López1, Williams Rene Pedrozo
Tipo de documento:
Trabajos OriginalesPERFIL LIPÍDICO POR TRIMESTRE DE GESTACIÓN EN UNA POBLACIÓN DE MUJERES ADULTAS
Contenido del documento:
RESUMEN
Antecedentes: En el embarazo se producen variaciones hormonales muy marcadas y estas se asocian con grandes modificaciones del perfil lipídico. Objetivos: Evaluar el perfil lipídico de mujeres adultas por trimestre de gestación y comparar el perfil lipídico de un grupo control de mujeres no embarazadas con gestantes del primer trimestre, que consultan al servicio de Maternidad del Hospital Público Provincial “Dr. Ramón Madariaga”. Método: Se estudiaron 248 embarazadas, 69 en primer trimestre, 78 segundo y 101 tercero. Además un grupo control de 43 no gestantes con distribución etárea, índice de masa corporal y criterios de exclusión similares al grupo de gestantes. Se extrajo sangre con 12 horas de ayuno para las determinaciones bioquímicas, las cuales fueron realizadas por métodos enzimáticos colorimétricos, con controles de calidad interno y externo. Resultados: Se encontró que colesterol total, triglicéridos, col-VLDL, col-LDL, los índices colesterol total/col-HDL y triglicéridos/col-HDL, fueron aumentando significativamente en cada trimestre, mientras que el c-HDL no presentó diferencias. Los valores de percentilo 95 del tercer trimestre para CT de 321 mg/dl y TG 371 mg/dl, podrían ser utilizados como valores de corte en nuestra población. Cuando se comparó mujeres no gestantes versus embarazadas del primer trimestre no se encontraron cambios significativos. Conclusiones: El seguimiento del perfil lipídico de las gestantes podría convertirse en una herramienta diagnóstica que permita monitorear aumentos que superen lo considerado como fisiológico, llevando a un adecuado control prenatal.
PALABRAS CLAVE: Riesgo aterogénico, embarazo, perfil lipídico
SUMMARY
Background: In pregnancy hormonal changes occur very marked and these are associated with major changes in the lipid profile. Aims: To evaluate the lipid profile of adult women during normal pregnancy in the first, second and third trimester and to compare the lipid profile of woman who are not pregnant with the lipid profile of woman who are in the first trimester of gestation and who are attended at the Maternity Public and Provincial Hospital “Dr. Ramón Madariaga”. Methods: 248 pregnant women were evaluated of which: 69 women were in the first trimester; 78 women were in the second trimester and 101 women were in the third trimester. In addition a control group of 43 non-pregnant women with age distribution, body mass index and exclusion criteria similar to the group of pregnant women. Blood was extracted after twelve hours fasting to get the biochemical determinations which results were gotten by enzymatic colorimetric methods, with internal and external quality control. Results: It was found that total cholesterol; triglycerides, very low density and low density lipoprotein, the total cholesterol index/ high density lipoprotein y triglycerides/ high density lipoprotein were significantly increasing in each period of three trimesters while c-HDL did not show any variation. The values of 95th percentil obtained in the third trimester for CT de 321 mg/dl y TG 371 mg/dl, could be used as cut values for our population. When the group of not pregnant women were compared to the group of first trimester no significantly differences were found. Conclusions: The frequent evaluation of the lipid profile of women in gestation time could become a good way of diagnosis that gives the opportunity to follow the increasing results that are considered superior to what is physiologically acceptable, carrying out a good performance in prenatal control.
KEY WORDS: Atherogenic risk, pregnancy, lipid profile
INTRODUCCIÓN
El embarazo es una condición que implica una adaptación metabólica para suplir los requerimientos del feto en desarrollo. Entre los diversos cambios asociados a la gestación se encuentra el aumento de los lípidos circulantes que a su vez conlleva a algún grado de peroxidación lipídica. En condiciones normales, este fenómeno se ve compensado por una elevación paralela en los sistemas antioxidantes (1). La gestación es una condición que muestra una elevada susceptibilidad al estrés oxidativo, el cual se define como un disturbio en el balance prooxidante-antioxidante a favor del primero, esto produce modificaciones en las lipoproteínas, un importante paso en el desarrollo de la aterosclerosis (2). Además, se caracteriza por el desarrollo de una significativa insulino-resistencia (IR) que cuando se conjuga con un defecto preexistente en la acción de la insulina, se transforma en una carga difícil de manejar para una mujer con una reserva secretoria disminuida, de acuerdo a esto el embarazo representa una causa común de estrés fisiológico que puede desenmascarar disturbios metabólicos subyacentes (3). El incremento de lípidos es fisiológico durante el embarazo y en su mayor parte se deben a variaciones hormonales. Este aumento aporta a la madre una fuente energética valiosa, tanto para el mantenimiento de su metabolismo basal, como para favorecer el desarrollo del producto, quien necesitará de fuentes lipídicas para la construcción de sus membranas celulares (4).
Al inicio el embarazo es considerado una fase anabólica, caracterizada por un aumento en la producción hepática de triglicéridos (TG), y la remoción de los TG circulantes resulta en un incremento en los depósitos grasos de los adipocitos maternos; en contraste el último trimestre de embarazo es referido como una etapa catabólica, donde se aumenta la liberación de los ácidos grasos desde los adipocitos debido al estímulo de la lipasa sensible a hormonas placentarias (1,5-7). Estos cambios metabólicos permiten a la gestante almacenar energía en la primera etapa del embarazo para los altos requerimientos energéticos de la última etapa (8); como consecuencia de estos cambios el metabolismo lipídico materno está alterado en el embarazo. El colesterol total (CT) aumenta moderadamente, mientras los TG plasmáticos aumentan drásticamente y producen una disminución en la sensibilidad a la insulina al interferir con los mecanismos de transducción de señales del receptor de insulina, produciendo un estado de IR e inflamación; esto seria un factor de riesgo independiente para enfermedad cardiovascular (1,9).
La hiperlipidemia en el embarazo puede significar un factor de riesgo para el desarrollo posterior de aterogénesis (10), pero la hipertrigliceridemia fisiológica del tercer trimestre se distingue de la de tipo aterogénico porque se acompaña de un incremento de la fracción de colesterol ligado a lipoproteínas de alta densidad (HDL), por lo tanto la condición de riesgo aterogénico es menor (11).
Evidencias obtenidas a partir de estudios epidemiológicos (12,13), experimentales y genéticos (14,15), muestran que los individuos que presentan niveles elevados de colesterol, especialmente colesterol en las lipoproteínas de baja densidad (c-LDL) y los niveles disminuidos de las lipoproteínas de alta densidad (c-HDL), tienen un elevado riesgo a desarrollar enfermedad cardiovascular.
Los TG altos y las partículas ricas en TG como las lipoproteínas de muy baja densidad (VLDL), se han asociado a pancreatitis (16), preeclampsia (17) y diabetes (18,19). Es importante hallar en cada población los niveles “normales” de los lípidos plasmáticos para determinar cuando una elevación de los mismos, deja de ser fisiológica y se convierte en un factor de riesgo asociado a desórdenes del embarazo ó a enfermedades cardiovasculares. Por lo tanto, nos propusimos evaluar el perfil lipídico de mujeres adultas por trimestre de gestación y comparar el perfil lipídico de un grupo control de mujeres no embarazadas con gestantes del primer trimestre de mujeres adultas que consultan al Servicio de Maternidad del Hospital Público Provincial “Dr. Ramón Madariaga”.
MATERIAL Y MÉTODO
Población. El estudio incluyó a 248 pacientes embarazadas, de las cuales se tomó una sola muestra, 69 de ellas cursando el primer trimestre de gestación, 78 el segundo y 101 el tercer trimestre, quienes asistieron al Servicio de Maternidad del Hospital “Dr. Ramón Madariaga” de la ciudad de Posadas-Misiones, Argentina, durante el período comprendido entre febrero y septiembre del año 2009 y que cumplían con criterios de inclusión como edad comprendida entre 20 y 35 años e Índice de Masa Corporal (IMC) entre 18,5-29,9 antes de la gestación.
Se consideró que las pacientes con ≤13 semanas de gestación estaban cursando el primer trimestre, que de 14 a 26 semanas correspondían al segundo trimestre y ≥27 semanas el tercero (20). Se excluyeron aquellas con antecedentes de nefropatía, cardiopatía, hepatopatía, enfermedad tiroidea, diabetes, hipertensión arterial, fumadoras durante la gestación, drogadictas, con procesos infecciosos-inflamatorios o con diagnóstico previo de dislipemia. En forma simultánea se seleccionó un grupo control de 43 mujeres no gestantes que asistieron al laboratorio central del Hospital Dr. Ramón Madariaga, con distribución etárea, índice de masa corporal y criterios de exclusión similares al grupo en estudio.
Metodología utilizada. La selección y asignación de las pacientes al grupo de estudio era realizada por los médicos obstetras que atienden en los consultorios externos del Hospital Madariaga. Posteriormente, las pacientes acudían al Laboratorio Central del hospital donde se les realizaba un cuestionario con datos generales como edad, antecedentes personales, familiares y antecedentes gineco-obstétricos. El peso, en kilogramos y gramos, fue determinado en balanza de pié con altímetro, la talla se medió en metros y centímetros, en posición de pie, con la paciente sin calzado ni objetos en la cabeza, en posición Frankfürt, con los talones juntos, los hombros relajados y ambos brazos al costado del cuerpo; luego de realizar una inspiración profunda.
A cada paciente se le tomó muestra de sangre por punción venosa luego de 12 horas de ayuno, que se colocó en un tubo primario con separador de fases. Se determinó la concentración sérica de triglicéridos (TG), colesterol total (CT), mediante métodos enzimáticos colorimétricos, con colorimetría final según Trinder. Las lipoproteínas de alta densidad (c-HDL), fueron determinadas por método enzimático colorimétrico, previa precipitación selectiva de c-LDL y c-VLDL con ácido fosfotúngstico e iones magnesio, y las lipoproteínas de baja densidad (c-LDL) fueron determinadas previa separación del suero, por precipitación selectiva mediante el agregado de polímeros de alto peso molecular (polivinilsulfato), y luego de centrifugar, en el sobrenadante, se midió el c-VLDL más c-HDL, y por diferencia con el colesterol total se obtuvo el c-LDL. El c-VLDL se obtuvo a través del siguiente cálculo: c-VLDL= CT- (c-HDL + c-LDL). Las muestras fueron procesadas en un autoanalizador Selectra vitalab 2, con calibradores y sueros controles normal y patológico comerciales. Se realizó control de calidad interno con pool de sueros preparado en este laboratorio. Los coeficientes de variación intraensayo fueron los siguientes: CT 1,05%, TG 1,32%, c-HDL 6,86% y c-LDL 4,85%. También se realizó control de calidad externo por suscripción a la Fundación Bioquímica Argentina.
Procesamiento de los datos. Los valores de las variables son representados en forma de media ± desviación estándar (DE) e intervalos de confianza del 95%. Para evaluar normalidad se utilizó el test de Kolmogorov-Smirnov. Para la comparación entre grupos se utilizó la prueba de Mann-Whitney y Chi-cuadrado, para la prueba de Kruskal-Wallis. Los análisis estadísticos se realizaron utilizando el programa SPSS 11.5 con un nivel de significación estadística de p<0,05.
Se obtuvo el consentimiento por escrito de cada una de las participantes, así como también la aprobación del Comité de Docencia e Investigación del Hospital Dr. Ramón Madariaga.
RESULTADOS
Se estudiaron en total 248 pacientes embarazadas, con edad media de 27,1 ± 4,5 años y un IMC antes de la gestación de 23,9 ± 3,9 kg/m2. El grupo control estaba constituido por 43 mujeres no embarazadas con una edad media de 27,3 ± 4,1 años y un IMC de 23,3 ± 3,2 kg/m2.
Considerando el aumento de peso permitido durante la gestación (21), no se encontraron diferencias significativas en el perfil lipídico entre las gestantes del tercer trimestre que tuvieron una ganancia en peso de 15 kg o más (n=28) y aquellas que aumentaron menos de 15 kg (n=73). Se aplicó la U de Mann-Whitney dando para CT=790,5 mg/dl; TG=817 mg/dl; c-HDL=957 mg/dl; c-LDL=838 mg/dl; c-VLDL=940 mg/dl y c-No HDL= 805 mg/dl. En la Tabla I se describen los valores medios, desvío estándar y el intervalo de confianza para cada uno de los parámetros lipídicos y lipoproteícos en las mujeres embarazadas según trimestre de gestación.
Se observa que CT, TG, c-VLDL, c-LDL y los índices CT/c-HDL y TG/c HDL aumentaron significativamente en cada trimestre, mientras que el c-HDL no presentó diferencias significativas (Figura 1).
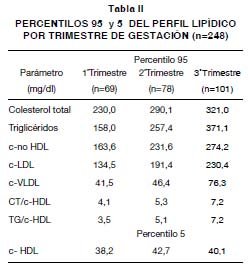
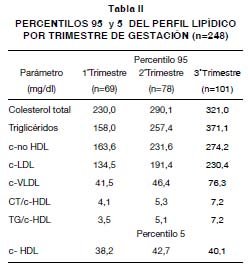
En la Tabla II, se presentan los percentilos 95 para los parámetros lipídicos y lipoproteícos excepto para el colesterol HDL donde se expone el percentilo 5.
Valores de c-HDL y c-VLDL fueron mayores en las gestantes del primer trimestre comparándolas con las mujeres no embarazadas y por el contrario, valores de c-LDL, y el índice de CT/c-HDL fueron menores en las gestantes del primer trimestre (Tabla III). Con respecto a los valores de CT, TG y las demás lipoproteínas no se encontraron cambios significativos en ambos grupos.
DISCUSIÓN
El comportamiento del perfil lipídico observado en este trabajo, nos indica que el CT aumentó un 26% entre el primero y el segundo trimestre y 53% entre el primer y tercer trimestre; con relación a los niveles de TG, el porcentaje de incremento entre el primero y segundo trimestre fue del 56% y entre el primero y el tercer trimestre del 124%. Estas proporciones de incremento son similares a los encontrados por Landázuri y cols (22) en mujeres colombianas, pero sus valores para cada parámetro del perfil lipídico, exceptuando el c-HDL, son más altos que los datos descritos aquí, lo que podría explicarse debido a que no toman en cuenta los hábitos de fumar y tomar alcohol dentro de su población de gestantes, mientras que para este estudio fueron criterios de exclusión, debido a que estos hábitos influyen en el perfil lipídico disminuyendo el c-HDL y aumentando los demás parámetros (23).
Dukić y cols (24), refieren que durante un embarazo normal, se producen aumentos de CT, c-HDL y c- LDL en un 25-50%, también datos similares al presente estudio. En cuanto a los TG, las gestantes del tercer trimestre descritas aquí, mostraron un aumento dos veces mayor al grupo control de no embarazadas, valor que se encuentra dentro del rango referenciado por este autor como fisiológico.
La hipertrigliceridemia debe ser controlada cuidadosamente, pacientes con hipertrigliceridemia previa al embarazo o pacientes diabéticas entre otras, en todos los casos debe prevenirse el desarrollo de una pancreatitis aguda.
Así mismo, coinciden con esta investigación los datos referenciados por Núñez-González y cols (4), quienes plantean que los valores de CT, TG, c-LDL y c-VLDL muestran una elevación significativa en cada trimestre de gestación, sin embargo, ellos indican que los niveles de HDL se mantienen durante todo el embarazo en el rango de la mujer no embarazada, a diferencia de lo encontrado en este trabajo. Otros estudios, como los de Martin y cols (25), también informan que CT, TG y c-LDL aumentan en el embarazo, por lo que concluyen que durante la gestación normal se desarrolla un perfil lipídico aterogénico.
Husain y cols (26), estudian los cambios del perfil lipídico en gestantes del segundo trimestre y describen aumentos significativos de CT, TG y c-LDL, con un ligero aumento aunque estadísticamente no significativo, del c-HDL, hallazgo que coinciden con los datos de este trabajo; pero luego, en otro estudio realizado en el mismo periodo, esta vez estudiando a gestantes del segundo y tercer trimestre, indican que el c-HDL aumenta significativamente junto con los TG, no explicando cual sería la razón para sus hallazgos tan discordantes (27).
Consecuentemente, en el embarazo también se observa enriquecimiento en TG de otras lipoproteínas como las LDL y HDL. No se ha encontrado en la bibliografía referencias acerca del comportamiento del col-no HDL en las embarazadas; la importancia de su estudio radica en que este parámetro no solo incluye el colesterol de las LDL, sino que comprende las fracciones de lipoproteínas de densidad intermedia (IDL) y los remanentes de VLDL, las cuales por ser moléculas pequeñas y densas, son altamente aterogénicas; en este estudio se encontró diferencia altamente significativa con este parámetro en los tres trimestres. Al igual, el índice TG/c-HDL presentó diferencias significativas entre los tres grupos poblacionales estudiados. Cuando este índice supera el valor de 3 nos está indicando la presencia de las lipoproteínas LDL de menor tamaño molecular, ricas en TG, más densas y que entrañan mayor riesgo aterogénico. Por lo tanto deben ser tomados en cuenta así como el CT y los TG.
Estas modificaciones en el perfil lipídico durante el embarazo se consideran fisiológicas (28), lo importante es determinar hasta qué valores se podrían considerar como tales. Basarán (29), sugiere que durante un período de gestación normal, los niveles de CT y TG no deben superar 337 mg/dl y 332 mg/dl respectivamente. En este trabajo se obtuvieron valores de percentilo 95 para CT y TG de 321 mg/dl y 371 mg/dl respectivamente, correspondientes al tercer trimestre, los cuales podrían ser utilizados como valores de corte en nuestra población.
Cabe aclarar que en el presente trabajo también se evalúo si el aumento de peso de las mujeres gestantes del tercer trimestre tenía alguna influencia sobre el perfil lipídico; se tomó 15 kg como punto de corte y se observó que no hubo diferencias significativas del perfil lipídico entre el grupo de mujeres embarazadas que había aumentado más de 15 kg de aquellas cuyo aumento de peso fue menor a 15 kg. Por lo tanto el aumento de peso en las gestantes que participaron en este estudio no estaría actuando como una probable variable de confusión al estar evaluando el perfil lipídico, ya que es sabido que la obesidad tiene una influencia directa sobre los mismos (30).
Al comparar el perfil lipídico de un grupo control de mujeres no embarazadas con gestantes del primer trimestre, no se hallaron cambios significativos en los valores de CT (156,88 mg/dl y 159,87 mg/dl para cada grupo, respectivamente) y TG (85,57 mg/dl y 89,94 mg/dl, respectivamente), contrariamente a lo referenciado por otros autores (27), que indican un aumento significativo de ambos parámetros al comparar los mismos grupos. Numerosos estudios hablan que durante el segundo trimestre del embarazo comienza a observarse un importante aumento en la concentración de CT y de TG, debido a que en los dos primeros trimestres se produce un aumento de depósito de grasa en tejido adiposo, consecuencia de un aumento en la lipogénesis (1-7,10).
Otros cambios significativos hallados en este trabajo entre estos dos grupos, fueron el aumento de c-HDL de 51,95 mg/dl en no embarazadas a 57,60 mg/dl en gestantes del primer trimestre, como así también un incremento en c-VLDL de 15,91 mg/dl a 24,21 mg/dl. Con respecto a estos dos últimos parámetros, no se encontraron estudios similares que evalúen el comportamiento de los mismos en no embarazadas comparadas con gestantes del primer trimestre. Pero el aumento de estradiol en los primeros estadios de la gestación origina un incremento en los triglicéridos, por aumento sincronizado de partículas VLDL1 y VLDL2 y además el incremento del colesterol HDL observado en gestantes del primer trimestre se explicaría por un mecanismo similar.
Una limitación del trabajo es que los datos de percentilo del perfil lipídico del primer y segundo trimestre de gestación, para poder ser utilizados como punto de corte, se debería aumentar el tamaño muestral, de todas maneras, los mismos nos sirven para ir viendo una tendencia poblacional.
CONCLUSIONES
Observamos un incremento gradual de las diferentes fracciones lipidicas y lipoproteicas a lo largo de los tres trimestres de gestación; no así con el col-HDL donde el aumento no fue significativo. Los valores de corte hallados permitirán la identificación de desórdenes en los parámetros lipídicos y lipoproteícos en mujeres embarazadas según el trimestre de gestación, debido a que el embarazo puede colocar a la mujer en riesgo de daño vascular. En gestantes del primer trimestre encontramos un aumento significativo en col-HDL y col-VLDL al comparar con un grupo control de mujeres no embarazadas. Los rangos de concentración obtenidos de los parámetros lipídicos y lipoproteicos nos brindan una orientación de cuándo una elevación de los mismos deja de ser fisiológica y se convierte en un factor asociado a enfermedades o desórdenes del embarazo, y por otro, cuáles son las implicancias metabólicas si los lípidos, como los TG, no aumentan lo suficiente para satisfacer las necesidades del feto y de la madre.
BIBLIOGRAFÍA
1. Osorio JH. Metabolismo de los lípidos durante el embarazo. Rev Colomb Obstet Ginecol 2000;51:113-7.
2. Danielle S, Valdés MA, Pelusa H, Caille A, Almara A, Dimonaco R, et al. Rango de referencia para las lipoproteínas de baja densidad oxidadas en embarazadas normolipémicas. Bioquímica y Patología Clínica 2007;71(1):27-30.
3. Faingold C. Insulinorresistencia y embarazo. Rev Arg Endocrinol Metab 2006;43:56-7.
4. Núñez-González J, Sanabria Vera C, Romero-Adrián T, Núñez L, Montiel I, Boscán F, Boccechiampe E. Óxido nítrico, malondialdehído, perfil lipídico, factor de necrosis tumoral alfa y sus receptores solubles en mujeres no embarazadas, gestantes normales y preeclámpticas. Gac Méd Caracas 2001;109(3):352-60.
5. Sattar N, Bendomir A, Berry C, Shepherd J, Greer IA, Packard CJ. Lipoprotein subfraction concentrations in preeclampsia: pathogenic parallels to atherosclerosis. Obstet Gynecol 1997;89:403-8.
6. Sattar N, Greer IA, Louden J, Lindsay G, Mcconnell M, Shepherd J, et al. Lipoprotein subfraction changes in normal pregnancy: threshold effect of plasma trygliceride on appearance of small, dense low density lipoprotein. J Clin Endocrinol Metab 1997;82:2483-91.
7. Winkler K, Wetzka B, Hoffmann MM, FriedrichI, Kinner M, Baumstark MW, et al. Low density lipoprotein (LDL) subfractions during pregnancy: accumulation of buoyant LDL with advancing gestation. J Clin Endocrinol Metab 2000;85:4543-50.
8. Stock MJ, Metcalfe J. Maternal physiology during gestation. En: Knobil E, Neill JD, eds. The physiology of reproduction. New York: Raven Press; 1994. 947-83.
9. Rached De Paoli I, Azuaje A, Henriquez G. Cambios en las variables hematológicas y bioquímicas durante la gestación en mujeres eutróficas. An Venez Nutr 2002;15:11-7.
10. Knopp HR, Wahi WP, Bergelin OR, Walden EC, Chapman M: Population based lipoprotein lipid reference values for pregnant women compared to non pregnant women classified by sex hormone usage. Am J Obstet Gynec 1982;143:626-37.
11. Herrera E, Lasunción MA, Palacín M, Zorzano A, Bonet B: Intermediary metabolism in pregnancy. Diabetes 1991;40:50S-54S.
12. Stamler J, Wentworth D, Neaton JD. Is relationship between serum cholesterol and risk of premature death from coronary heart disease continuous and graded? Findings in 356,222 primary screenees of the Multiple Risk Factor Intervention Trial (MRFIT). JAMA 1986;256:2823-8.
13. Anderson KM, Wilson PW, Garrison RJ, Castelli WP. Longitudinal and secular trends in lipoprotein cholesterol measurements in a general population sample. The Framingham Offspring Study. Atherosclerosis 1987;68:59-66.
14. Castelli WP. Epidemiology of triglycerides: a view from Framingham. Am J Cardiol 1992;70:3H-9H.
15. Wang XL, McCredie RM, Wilcken DE. Common DNA polymorphisms at the lipoprotein lipase gene. Association with severity of coronary artery disease and diabetes. Circulation 1996;93:1339-45.
16. Sanduende Y, Figueira A, Rama-Maceiras P, Bautista A, Diéguez M. Pancreatitis hipertrigliceridémica y embarazo. Rev Esp Anestesiol Reanim 2003;50:477-80.
17. Enquobahrie DA, Williams MA, Butler CL, Frederick IO, Miller RS, Luthy DA. Maternal plasma lipid concentrations in early pregnancy and risk of preeclampsia. Am J Hypertens 2004;17:574-81.
18. Enquobahrie DA, Williams MA, Qiu C, Luthy DA. Early pregnancy lipid concentrations and the risk of gestational diabetes mellitus. Diabetes Res Clin Pract 2005;70:134-42.
19. Valdés L, Rodríguez BR, Márquez A, Santana O, Robaina M, Lang J. Hiperlipidemias asociadas al embarazo en diabéticas y no diabéticas. Rev Cubana Endocrinol 2000;11:153-9.
20. Normas de procedimiento para el manejo de la embarazada. Federación Argentina de Sociedades de Ginecología y obstetricia. Hallado en: www.fasgo.org.ar
21. Leddy MA, Power ML, Schulkin J. The impact of maternal obesity on maternal and fetal health. Rev Obstet Gynecol 2008;1:170-8.
22. Landázuri P, Restrepo B, Trejos J, Gallego M, Loango-Chamarro N, Ocampo R. Perfil lipídico por trimestres de gestación en una población de mujeres colombianas. Rev Colomb Obstet Ginecol 2006;57(4):256-63.
23. Bonneau G, Castillo Rascón MS, Sánchez A. Lípidos y lipoproteínas. Editorial Universitaria 2007;1:11-12. ISBN978-950-579-070-8
24. Dukić A, Zivancević-Simonović S, Varjacić M, Dukić S. Hyperlipidemia and pregnancy. Med Pregl 2009;62 Suppl 3:80-4.
25. Martin U, Davies C, Hayavis S, Hartland A, Dunne F. Is normal pregnancy atherogenic? Clin Sci (Lond) 1999;96:421-5.
26. Husain F, Latif S, Uddin M, Nessa A. Lipid profile changes in second trimester of pregnancy. Mymensingh Med J. 2008; 17(1): 17-21.
27. Husain F, Latif SA, Uddin MM. Studies on serum triacylglycerol and HDL-cholesterol in second and third trimester of pregnancy. Mymensingh Med J 2009;18(1 Suppl):S6-11.
28. King JC. Physiology of pregnancy and nutrient metabolism. Am J Clin Nutr 2000;71(5):1218-25.
29. Basaran A. Pregnancy-induced hyperlipoproteinemia: review of the literature. Reprod Sci 2009;16(5):431-7.
30. Marques-Vidal P, Pécoud A, Hayoz D, Paccaud F, Mooser V, Waeber G, Vollenweider P. Normal weight obesity: Relationship with lipids, glycaemic status, liver enzymes and inflammation. Nutr Metab Cardiovasc Dis 2009:1-7. [Epub ahead of print]