2020
4
Autores:
Diana Katherine Sandoval-Martinez1, Luz Ángela Gutiérrez-Sánchez2, Mayra Zulay Jaimes-Sanabria3
Instituciones:
1 Hospital universitario de Santander, Universidad Industrial de Santander. Médica Especialista en patología. Hospital Universitario de Santander/Departamento de Patología de la Universidad Industrial de Santander.
2 Hospital Universitario de Santander, Universidad Industrial de Santander. Médica Especialista en Ginecología y Obstetricia. Médica Especialista en Medicina Materno Fetal. Hospital Universitario de Santander/Departamento de Ginecología y Obstetricia de la Universidad Industrial de Santander.
3 Universidad Industrial de Santander. Estudiante de XII nivel de Medicina. Bucaramanga, Santander, Colombia.
Correspondencia: Diana K. Sandoval. kt_sandoval@hotmail.com, deppat@uis.edu.co.
Tipo de documento:
Casos ClínicosPlacenta mórbidamente adherente asociada a malformaciones congénitas: reporte de caso.
Contenido del documento:
INTRODUCCIÓN
La placenta es el órgano encargado de las funciones nutritivas, respiratorias y excretoras del feto durante el embarazo1. Las alteraciones en la placentación son causa importante de morbilidad materna y neonatal; en ocasiones, de mortalidad, por lo que debe reconocerse desde el inicio del embarazo1,2. La placenta mórbidamente adherida es un término histopatológico que incluye tres categorías según la invasión de las vellosidades placentarias en la pared uterina: de manera superficial-placenta accreta (75%), profundo en el miometrio-placenta increta (18%) o a través de la misma en contacto con la serosa o de las estructuras adyacentes-placenta percreta (7%)3,4 (Figura 1) .
La etiopatogenia de la placenta mórbidamente adherida se ha asociado con anomalías de la decidualización, ya sea por traumatismo4,5 o un defecto primario de la función trofoblástica6. Dentro de los factores de riesgo para la presentación de placenta mórbidamente adherida se encuentran: periodo intergenésico corto en paciente con antecedente de cesárea, placenta previa tabaquismo, multiparidad, fertilización in vitro2, útero bicorne, adenomiosis, leiomiomas submucosos, distrofia miotónica7, y cualquier factor que pueda causar daño y cicatrización del endometrio (cesárea previas o cirugías uterinas) 5, edad materna mayor a 35 años, radiación pélvica2, los antecedentes de embarazos previos con placentación anormal y aborto espontáneo o inducido5. La incidencia mundial de placenta mórbidamente adherida es 3 por 1.000 embarazos8, valor que se ha multiplicado por 13, desde principios de 1990 correlacionado con la creciente tasa de cesáreas2,9. En Colombia, la tasa de cesáreas para el año 2018 fue del 44.36 % 10, según el Departamento Administrativo Nacional de Estadística Colombiano (DANE), y en nuestro centro de tercer nivel de atención, siendo este de referencia, la tasa de cesáreas reportada para el año 2013 fue del 55.7 %11, y el número de acretismos placentarios reportados en el Hospital Universitario de Santander entre los años 2014 – 2016 fue de 51 casos12.
La trisomía 13, es una alteración cromosómica, con una incidencia de uno de cada 12.000 nacidos vivos y se considera la tercera trisomía más común13 se debe a una no-disyunción cromosómica durante la meiosis, principalmente en el gameto materno; El fenotipo se caracterizan por presentar lesiones en sistema nervioso central (holoprosencefalia, malformación de Dandy-Walker, microcefalia, mielomenigocele), labio-paladar hendido, aplasia cutis, microftalmia, higroma quístico, cardiopatía congénita, onfalocele, anormalidades urogenitales, polidactilia postaxial, calcáneo prominente y uñas hiperconvexas14. Desde los años 90 se ha utilizado durante el primer trimestre la combinación de factores clínicos (edad materna), ecográficos (translucencia nucal) y marcadores bioquímicos como la proteína A del plasma sanguíneo asociada al embarazo (PAPP-A) y la fracción libre de la gonadotrofina coriónica humana (fβhCG) como pruebas para el diagnóstico de aneuploidías con sensibilidad del 85-90% y falsos positivos (FP) del 5%, algunos estudios han demostrados que la placenta previa acompañada de acretismo pueden corresponder a algunos de estos casos de FP sin que se halla descrito en la literatura la presencia de estos dos hallazgos de manera concomitante9. Este es un reporte de caso de una gestante con placenta percreta y producto con trisomía 13, quien refiere deseo de interrupción voluntaria del embarazo, amparado en la legislación colombiana (sentencia C-355 del 2006)15.
REPORTE DE CASO
Gestante de 34 años, embarazos 4, cesáreas 2, abortos 1, nacidos vivos 2, con gestación actual de 20.4 semanas por ecografía de primer trimestre, controles prenatales presentes, con 2 ecografías realizadas antes de semana 10 sin hallazgos relevantes de malformaciones, sin antecedentes maternos de importancia (niega alcoholismo, uso de anticonvulsivantes, alteraciones genéticas familiares),y sin estudios reportados para aneuploidías, ingresa a centro de alta complejidad porque en ecografía de control a la semana 19 detectaron onfalocele. En ecografía de III nivel se evidencia cuerpo calloso disgenésico, fisura labial bilateral y paladar hendido, levocardia, eje cardiaco a 100 grados, comunicación interventricular de 3.1 mm, onfalocele (hígado en su interior) y doppler de placenta con placenta mórbidamente adherida variedad percreta (placenta previa oclusiva total con pérdida de la zona clara a nivel de interfase miometrio-placenta, lagunas placentarias anormales, y segmento extenso que evidencia bulto placentario e interrupción de la pared vesical, con hipervasculatura útero-vesical, con puentes de vasos sanguíneos que se extienden desde el miometrio hacia la pared vesical con velocidades pico mayores a 15 cm /seg).Se realiza amniocentesis para realización de cariotipo + fish (Figura 2). Paciente solicita interrupción voluntaria del embarazo-IVE (basado en el riesgo generado por el acretismo placentario al continuar el embarazo constituye peligro para la vida y la salud de la mujer y mal pronóstico fetal, causales para interrupción voluntaria del embarazo contemplado en la sentencia C-355 del 200615 de la corte Constitucional Colombiana). Paciente manifiesta paridad satisfecha y posterior a junta médica donde se evaluó riesgo – beneficio en el contexto de paciente sin deseo de nuevos embarazos, la extensión del acretismo a pared vesical en la evaluación ecográfica y los riesgos contemplados ante un manejo médico y quirúrgico conservador, se realiza cesárea más histerectomía. Durante procedimiento quirúrgico se identifica compromiso placentario que se extiende a serosa vesical requiriendo cistectomía parcial con adecuada evolución y sin complicaciones ulteriores.
El estudio anatomopatológico del útero, la placenta y el cuerpo fetal muestra como resultado un útero grávido con placenta previa percreta en región del segmento con evidencia de músculo vesical adherido a la superficie uterina (Figura 3) y feto de 22 semanas por biometría, con hallazgos de restricción del crecimiento, microcefalia, pabellones auriculares dismórficos, fisura labiopalatina bilateral, onfalocele, disgenesia del cuerpo calloso, comunicación interventricular de 3 mm, lobulación anormal pulmonar izquierda y pie equino varo izquierdo, cariotipo con hallazgos de cromosomopatía de tipo Trisomía 13 (Figura 4).
DISCUSIÓN
En la placenta mórbidamente adherida se presenta una excesiva invasión del trofoblasto en el miometrio debido a una deficiente decidualizacion9. Adicionalmente la placenta mórbidamente adherida se ha asociado con morbimortalidad neonatal y fetal; donde las causas identificadas se relacionan con ruptura prematura de membranas16, anomalías congénitas16,17, hemorragia anteparto e infección, que pueden conducir a prematuridad extrema, lesiones neurológicas, gastrointestinales o cardiorrespiratorias16.
A nivel histológico en la placenta mórbidamente adherida, además de evidenciarse la anormal decidualización y la invasión trofoblástica excesiva se han descrito deciduitis basal de células plasmáticas3, villitis crónica basal, aglutinación de las vellosidades, trombos intervellosos subcoriónicos5, alteraciones en la vasculatura, hemorragia retromembranosa con acumulación de hemosiderina3, y vellosidades coriónicas que se extienden hacia espacios vasculares miometriales5.
Dado que la presentación de placenta mórbidamente adherida se correlaciona con una alta morbilidad y mortalidad materna18 el tratamiento con mayor frecuencia consiste en histerectomía postcesárea1,5, y por la marcada perdida sanguínea y el consecuente choque hipovolémico es posible que se presente falla multiorganica y daño a los órganos cercanos como la vejiga, el intestino y los uréteres, siendo frecuente la necesidad de intervenciones como transfusión de hemoderivados, uso de ventilación mecánica e ingreso a la unidad de cuidados intensivos 1.
La ecografía y el doppler son el método de primera línea para el diagnóstico de alteraciones placentarias antes del parto1,2,8, con altas tasas de sensibilidad y especificidad; siendo este, más probable en la segunda mitad del embarazo, sin embargo desde el primer trimestre, existen hallazgos ecográficos, como los descritos por Panaiotova et al, quienes posterior a identificación pacientes de alto riesgo para placenta anormalmente adherida (aquellas pacientes con placenta baja e historia de cirugía uterina), se les realizó ecografía 2D y Doppler de inserción placentaria encontrando alteraciones de la cicatriz de cesárea, la cual puede ser no visible, interrupción de la pared de la vejiga, miometrio retroplacenario delgado, espacios lacunares intraplacentarios, hipervasculatura retroplacentaria con arterio-trofoblástica irregular19,20. En nuestro medio la identificación de acretismo placentario a diferentes edades gestacionales, tiene una sensibilidad del 88 % y una especificad del 97 % con LR positivo de 30 y LR negativo de 0.1212, otros autores como D’Antonio et al, reportan tasas parecidas en el año 2013 con sensibilidad del ultrasonido ante parto de 90.7% (IC 95 %: 87.2-93.6), y especificidad de 96.9 % (IC 95 %: 96.3-97.5), LR positivo de 11.01 (IC 95 %: 6.1-20.0) y LR negativo de 0.16 (IC 95 %: 0.11-0.23)21pero en casos difíciles donde no es posible evaluar claramente la extensión o la placenta se encuentre posterior, se puede utilizar la resonancia magnética22. Sin embargo, el diagnóstico definitivo se basa en análisis histopatológico de la placenta después de la histerectomía1.
La presentación clínica de la trisomía 13 es variada y pueden hallarse múltiples malformaciones en diferentes órganos (restricción del crecimiento intrauterino, anomalías del sistema nervioso central, malformaciones faciales, anomalías de las estructuras de la línea media facial y encefálica, anomalías de las extremidades, malformaciones cardiacas, pulmonares, hepáticas, renales y pancreáticas)13, dichos hallazgos son observados por ecografía y la confirmación se hace a través de la realización de cariotipo por amniocentesis o los estudios realizados al producto posterior al nacimiento. En el presente caso la evaluación del embarazo, se inició por la evidencia de malformación congénita que en la ecografía de tercer nivel evidenció hallazgos múltiples en otros sistemas además de reconocerse el hallazgo del acretismo placentario, esas dos condiciones suponían numerosos riesgos maternos fetales por lo que se realizó IVE
El uso de palabras clave, en diferentes bases de datos, hasta junio del 2020, no arrojó información que coincida con estos dos hallazgos de placenta mórbidamente adherente y trisomía 13, por lo que se desconoce la incidencia real de la coincidencia de estas dos entidades.
CONCLUSIÓN
la trisomía 13 es una condición genética que debido a las múltiples malformaciones asociadas se considera incompatible con la vida, la placenta mórbidamente adherida se ha asociado con morbimortalidad neonatal y fetal en relación complicaciones por el sangrado materno que puede conducir a lesión hipóxico isquémica, prematuridad, procesos infecciosos entre otros, la no evidencia en la literatura de estas dos condiciones asociadas puede ser debido a la interrupción temprana de las gestaciones en las que se confirma el primer diagnóstico, en el presente caso no hubo un adecuado tamizaje en semana 11-14 por la realización de ecografías antes de la semana 10 que no observaron malformaciones, la detección de anomalias fue mas tardía (semana 19) y demostró, además, la presencia de placenta percreta que, de dejarse evolucionar, podría haber causado complicaciones maternas mayores. Es por eso que el diagnóstico prenatal de estas dos condiciones es fundamental y se debe pensar en pacientes con factores de riesgo, para ofrecerle a la materna el enfoque y manejo más adecuado en cualquiera de los dos entidades de manera independiente.
REFERENCIAS
- Valentini A, Gui B, Ninivaggi V, Miccò M, Giuliani M, Russo L, et al. The morbidly adherent placenta: when and what association of signs can improve MRI diagnosis? Our experience. Diagn Interv Radio. 2017; 23(3):180–186. doi: 10.5152/dir.2017.16275
- Belfort MA, Shamsirsaz AA, Fox KA. The Diagnosis and Management of Morbidly Adherent Placenta. Semin Perinatol. 2018;42 (1):49–58. doi: 10.1053/j.semperi.2017.11.009.
- Ernst LM, Linn RL, Minturn L, Miller ES. Placental Pathologic Associations With Morbidly Adherent Placenta: Potential Insights Into Pathogenesis. Pediatr Dev Pathol. 2017;20(5):387–393. doi: 10.1177/1093526617698600.
- Goh WA, Zalud I. Placenta Accreta: Diagnosis, Management and the Molecular Biology of the Morbidly Adherent Placenta. J Matern Fetal Neonatal Med. 2016;29(11):1795–800. doi: 10.3109/14767058.2015.1064103.
- Costa da Cunha E, Popek E. Abnormalities of Placenta Implantation. APMIS. 2018; 126 (7):613–620. doi: 10.1111/apm.12831.
- D´Antonio F, Palacios-Jaraquemada J, Lim PS, Forlani F, Lanzone A, Timor-Tritsch I, Cali G. Counseling in Fetal Medicine: Evidence-Based Answers to Clinical Questions on Morbidly Adherent Placenta. Ultrasound Obs Gynecol. 2016; 47(3):290–301. doi: 10.1002/uog.14950.
- Jauniaux E, Collins SL, Jurkovic D, Burton GJ, Accreta Placentation: A Systematic Review of Prenatal Ultrasound Imaging and Grading of Villous Invasiveness. Am J Obstet Gynecol. 2016; 215 (6): 712–721. doi: 10.1016/j.ajog.2016.07.044.
- Knight JC, Lehnert S, Shanks AL, Atasi L, Delaney LR, Marine MB, et al. A Comprehensive Severity Score for the Morbidly Adherent Placenta : Combining Ultrasound and Magnetic Resonance Imaging. Pediatr Radiol. 2018;48 (13):1945-1954. doi: 10.1007/s00247-018-4235-4.
- Barış B, Hatice A, Sibel D, Sermet S, Deniz Ş, Güneş B, et al. Relationship Between First Trimester Aneuploidy Screening Test Serum Analytes and Placenta Accreta. J Matern Neonatal Med. 2018; 31(1):59–62. doi:1080/14767058.2016.1275546
- Departamento Administrativo Nacional de Estadística (DANE). 2018. Hallado en: https://www.dane.gov.co/index.php/estadisticas-por-tema/salud/nacimientos-y-defunciones/nacimientos/nacimientos-2018. Acceso el 14 de junio de 2020
- Pradilla CA, Pererira DRG, Díaz-Martínez LA. A Check List to Reduce Misuse of Primary Cesarean Sections in Women with a Single Fetus in Cephalic Position. 2017; 9: 1251-1263. doi: 10.4236/health.2017.
- Rangel-Carvajal WF, Gutiérrez-Sánchez LA, Díaz-Martínez LA. Exactitud de los hallazgos ecográficos 2D más ecografía Doppler para el diagnóstico de acretismo placentario clínico en gestantes con factores de riesgo. Rev Colomb Obstet Ginecol. [Internet]. 2018; 69(3):169-178. doi: https://doi.org/10.18597/rcog.3045
- Levy PA, Marion R. Trisomies. Pediatr Rev. 2018; 39(2):104–106. doi: 10.1542/pir.2016-0198.
- Cammarata-Scalisi F, Araque D, Ramírez R, Guaran L, Da Silva G. Trisomy 13 Mosaicism. Bol Med Hosp Infant Mex. 2019; 76(5): 246-250. doi: 10.24875/BMHIM.19000003.
- Corte Constitucional de Colombia. Sentencia C-355-06. 2006. Hallado en: https://www.corteconstitucional.gov.co/relatoria/2006/c-355-06.htm. Acceso el 15 de junio de 2020.
- Baldwin HJ, Patterson JA, Nippita TA, Torvaldsen S, Ibiebele I, Simpson JM, Ford JB. Maternal and Neonatal Outcomes Following Abnormally Invasive Placenta: A Population-Based Record Linkage Study. Acta Obstet Gynecol Scand. 2017; 96(11): 1373–1381. doi: 10.1111/aogs.13201.
- Okido MA, Berezowski AT, Marques SR, Duarte G, Cavalli R, Marcolin AC. Limb Body Wall Complex Associated with Placenta Accreta: A Mere Coincidence or a Sign of an Etiopathogenic Link?. Rev Bras Ginecol Obstet. 2017; 39:142–146. doi: 10.1055/s-0037-1598607
- Lau TK, Leung TY. Prenatal Diagnosis of Morbidly Adherent Placenta. Int J Obstet Anesth. 2011; 20(2):107–9. doi: 10.1016/j.ijoa.2010.11.005.
- Panaiotova J, Tokunaka M, Krajewska K, Zosmer N, Nicolaides KH. Screening for Morbidly Adherent Placenta in Early Pregnancy. Ultrasound Obstet Gynecol. 2019; 53(1): 101-106. doi: 10.1002/uog.20104
- Chantraine F, Collins SL. Prenatal Ultrasound Imaging for Placenta Accreta Spectrum (PAS): a Practical Guide. Curr Obstet Gynecol Rep. 2019; 8: 86-93. doi: 10.1007/s13669-019-00267-8
- D’Antonio F, Iacovella C, Bhide A. Prenatal Identification of Invasive Placentation Using ultrasound: Systematic Review and Meta-analysis. Ultrasound Obstet Gynecol. 2013; 42 (5):509-517. doi:10.1002/uog.13194
- Abuhamad A. Morbidly Adherent Placenta. Semin Perinatol. 2013; 37(5):359–364. doi: 10.1053/j.semperi.2013.06.014.
FIGURAS
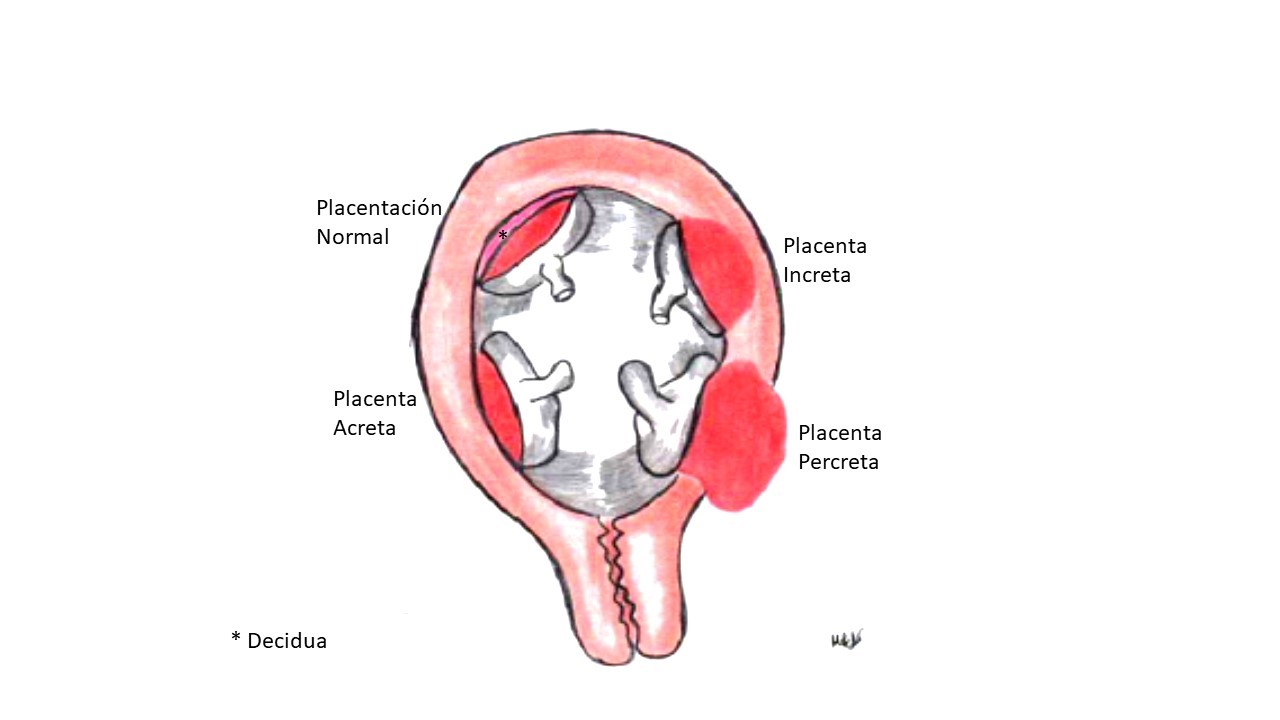
Figura 1. Diagrama de Placenta Morbidamente adherente, adaptado referencia 1. Placenta accreta: anormal implantación de vellosidades coriónicas sobre el miometrio superficial, sin decidua interpuesta. Placenta increta: las vellosidades coriónicas penetran en el miometrio hasta la serosa uterina, sin traspasarla. Placenta percreta: las vellosidades atraviesan a través de la serosa e invaden los tejidos circundantes, con mayor frecuencia la vejiga.1
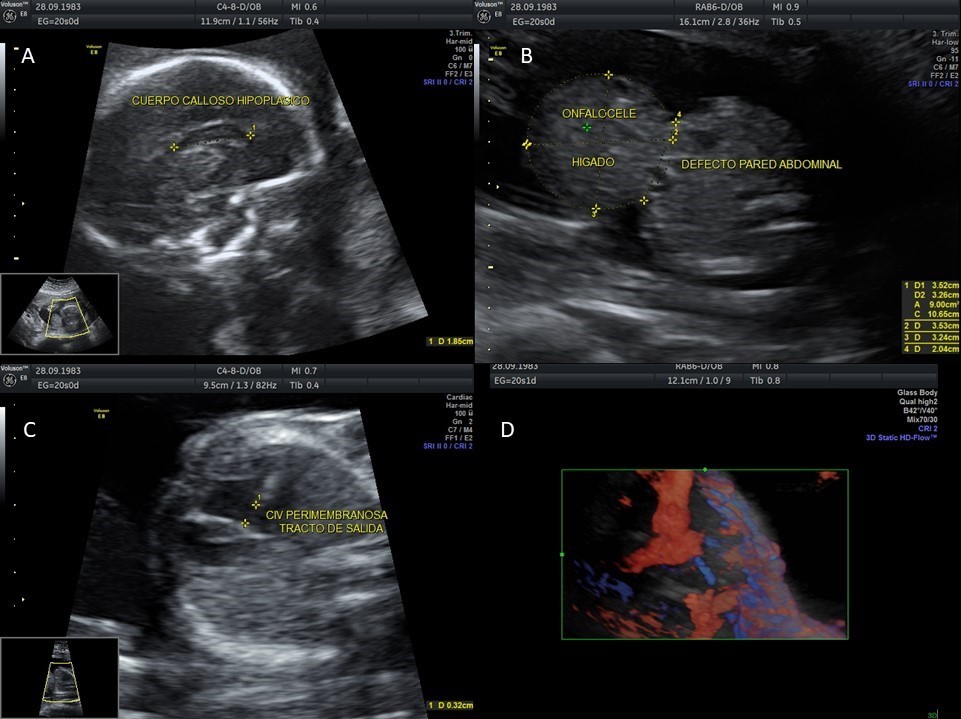
Figura 2. Hallazgos Ultrasonograficos. La letras A, B y C muestran las alteraciones fetales a nivel del sistema nervioso central (Cuerpo calloso hipoplasico), malformación cardiaca (comunicación interventricular) y el defecto de línea media abdominal (Onfalocele con herniación del hígado). La letra D corresponde al doppler color del útero en el que se observa placenta percreta.
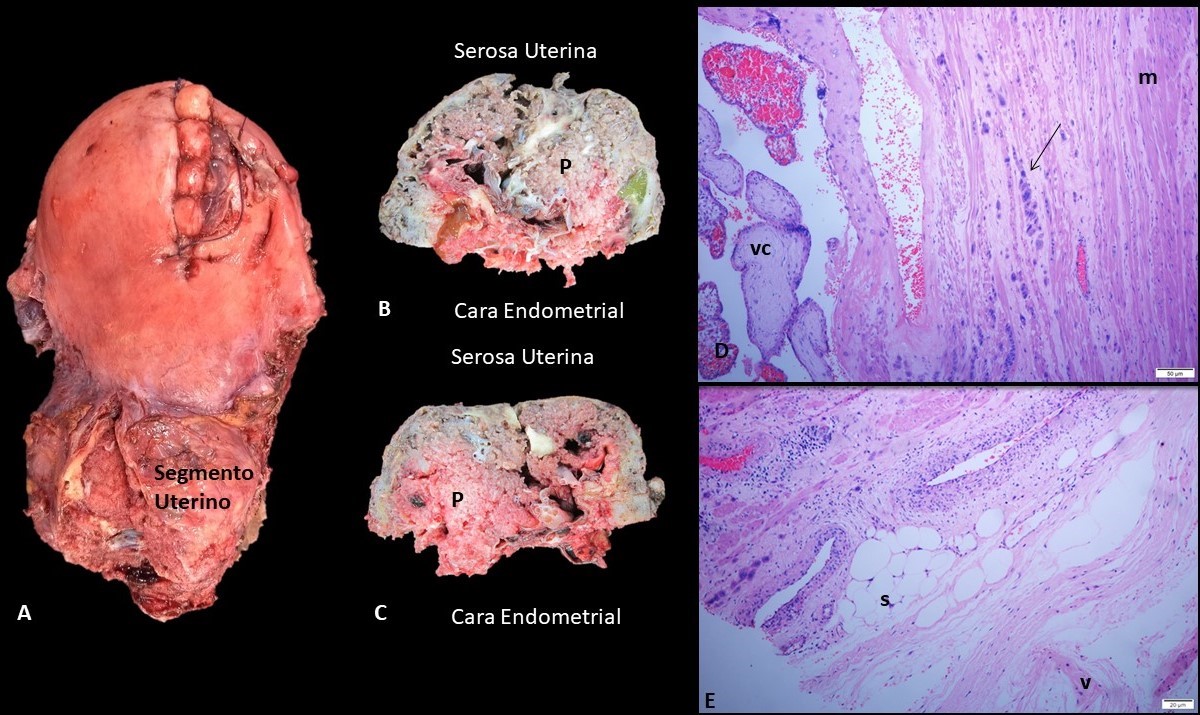
Figura 3
Figura 3. Hallazgos anatomatologicos del Útero. Letra A- Cara Anterior del Cuerpo uterino, en la porción del fondo se reconoce sitio quirúrgico de cesarea corporal, el segmento uterino se reconoce engrosado con irregularidad en la serosa. Letras B y C – muestra cortes seriados a nivel del segmento en donde se observa inserción placentaria (P) baja con compromiso de la pared uterina con compromiso del musculo y la serosa uterina. Letra D- Corte histológico de la región del segmento con ausencia de la decidua basal con vellosidades coriales (vc) en contacto directo con el miometrio (m) y presencia de células de trofoblasto intermedio (flecha) en medio de las fibras del musculo liso. Letra E- Células de Trofoblasto intermedio (Flecha) en contacto directo con la serosa uterina (s) y se pueden observan fibras de músculo de la pared vesical (v).
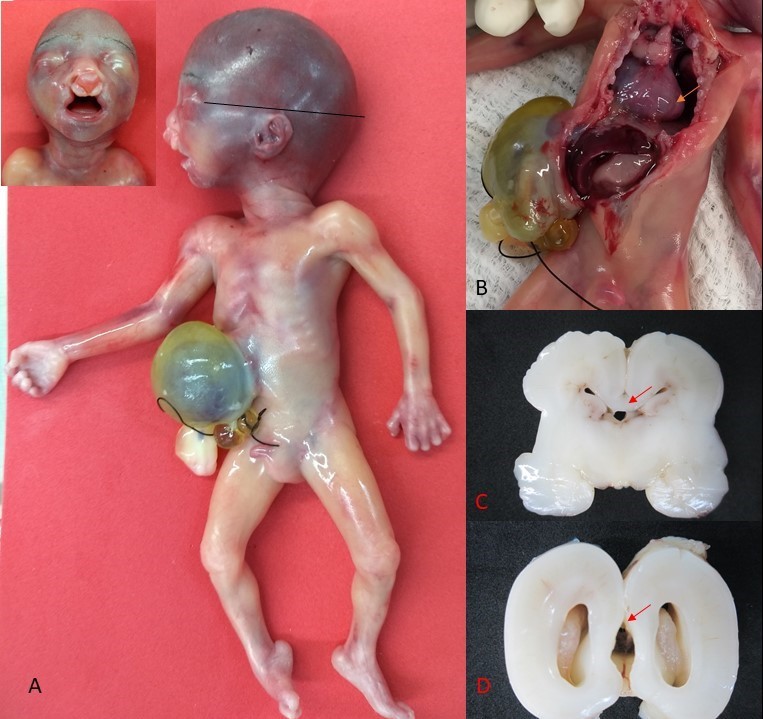
Figura 4
Figura 4. Hallazgos Anatomopatologicos del Cuerpo Fetal.
La letra A muestra se trata de un feto de sexo masculino con malformaciones craneofaciales fisura labio alveolo palatina bilateral, fisuras horizontales con epicanto bilateral, pliegue nucal prominente (ver imagen en recuadro en la porción superior de la foto), pabellones auriculares de implantación baja (ver línea entre canto externo y occipucio), además de observarse en las extremidades inferiores, pie equino varo izquierdo, talos prominentes bilaterales. La letra B. se reconoce las cavidades torácica y abdominal en la apertura, se reconoce desplazamiento del ápex cardiaco (marcado con la flecha) con prominencia de las cavidades derechas y se aprecia además el onfalocele donde se reconoce protrusión de parte del hígado. Letra C y D cortes coronales del encéfalo donde se observa presencia de disgenesia del cuerpo calloso que esta presente en los cortes frontales (marcado con flecha roja en la letra C) y ausente en los cortes posteriores (letra D flecha roja muestra su ausencia)



