2007
6
Autores:
Mauro Parra C.1, Lorena Quiroz V.1, Sebastián Pérez B.a, Carlos Rau M.a, Rodrigo Terra A.2, Daniel Pedraza S.1, Hernán Muñoz S.1, Enrique Valdés R.1
Instituciones:
1Unidad de Medicina Materno Fetal, Departamento de Obstetricia y Ginecología, Hospital Clínico Universidad de Chile, 2Becados de Medicina Materno-Fetal, Hospital Clínico José Joaquín Aguirre, Facultad de Medicina, Universidad de Chile.
aInterno(a), Facultad de Medicina, Universidad de Chile.
Tipo de documento:
Trabajos OriginalesPrevalencia de procedimientos invasivos en una población chilena usuaria de métodos de cribado y diagnóstico prenatal
Contenido del documento:
INTRODUCCIÓN
El cribado de las alteraciones cromosómicas en el embarazo es posible realizarlo en forma secuencial en el primer y segundo trimestre, con una sensibilidad de alrededor de 90 a 95% y con una tasa de falsos positivos que fluctúan entre 3 y 5%(1).
Los métodos de pesquisa en la actualidad se basan en el cálculo de un riesgo basal, determinado en base a la edad materna, edad gestacional e historia de aneuploidía en la gestación anterior. Sobre ese cálculo basal, diversos factores eco-gráficos o bioquímicos, independientes entre sí, modificarán dicho riesgo y entregarán un riesgo ajustado de aneuploidía en forma individual a cada paciente (1).
La medición ecogrática de la translucidez nucal (TN) en el feto, la cual combinada con la medición de los niveles séricos de gonadotropina coriónica (B-hCG) y la proteína placentería asociada al embarazo (PAPP-A), son las principales herramientas para el cálculo de riesgo en el primer trimestre del embarazo (2). También, recientemente, se han adicionado otros marcadores durante la ecografía entre 11-14 semanas con el objetivo de reducir las tasa de falsos positivos y, junto con ello, la indicación de procedimientos invasivos. Entre dichos marcadores están la presencia o ausencia del hueso nasal (3,4), la regurgitación tricuspídea (5), y la alteración del ductus venoso (1,6). Por otro lado, en el segundo trimestre de la gestación es posible incorporar la visualización de otros marcadores ecográticos de aneuploidía, como por ejemplo, el engrasamiento del pliegue nucal, ausencia o hipoplasia del hueso nasal, malformaciones mayores, fémur corto, etc. (7). Estos marcadores pueden combinarse en forma secuencial con los del primer trimestre, manteniendo una alta detección con una baja tasa de procedimientos invasivos adicionales (8,9).
Junto con lo anterior, es posible también sospechar la presencia de ciertos síndromes cromosómicos a través de la visualización de una serie de marcadores y/o malformaciones mayores en el feto (8). Sin embargo, el diagnóstico de certeza del cariotipo fetal solo es posible a través de algún procedimiento invasivo, que involucra la toma de una muestra de líquido amniótico, tejido placentario o sangre fetal. Los métodos invasivos implican un riesgo de pérdida reproductiva que se estima en alrededor del 1% (10), aunque recientemente se ha señalado que la amniocentesis tendría un riesgo mucho menor (11). Pero, independientemente del riesgo atribuido a estos procedimientos, la paciente debe ser aconsejada al respecto, y decidir su utilidad de acuerdo al deseo personal de información, el contexto social, cultural y legal en que se desarrolle el proceso de cribado y diagnóstico prenatal (12,13).
El objetivo de este estudio fue evaluar la prevalencia del uso de diferentes métodos de diagnóstico prenatal en una población chilena donde se aplicó un método de cribado y diagnóstico de alteraciones morfológicas y/o cromosómicas. basados esencialmente en factores clínicos y ecográticos.
MATERIAL Y MÉTODO
Estudio descriptivo realizado en las pacientes que acudieron a la Unidad de Medicina Fetal del Hospital Clínico de la Universidad de Chile, entre junio de 2000 y octubre de 2006. y que optaron por un procedimiento invasivo por diversas causas.
El proceso opcional de cribado de aneuploidía y malformaciones congénitas consiste en la realización de dos eco-grafías. Una entre 11+0-13+6 semanas y la otra entre 22+0 – 24+6 semanas. En ambas ecografías se calculan riesgos básales y ajustados. El riesgo basal se obtiene en base a la edad de la paciente, edad gestacional y antecedentes previos de aneuploidía; el riesgo ajustado se calcula en base a multiplicar el riesgo basal por la razón de verosimilitud de los diferentes marcadores ecográticos de aneuploidía.
La información se introduce en una base de datos (As-traia®) y, luego de realizar un consejo en torno a los riesgo de aneuploidía, la paciente libre e informadamente, puede optar por algún procedimiento invasivo, el cual conlleva, como se le aconseja a la paciente, un riesgo de pérdida reproductiva de alrededor de 1%.
Las pacientes con el diagnóstico de malformaciones congénitas son aconsejadas en base a la asociación general y particular a alteraciones cromosómicas, ofreciendo la opción de consentir o no un procedimiento invasivo.
Las alternativas de procedimientos invasivos son determinadas según la edad gestacional y también por otras situaciones específicas como la necesidad de un diagnóstico con mayor o menor premura. Los procedimientos invasivos empleados fueron la biopsia de vellosidades coriales (BVC). esencialmente entre 11+0 -13+6 semanas, la amniocentesis (AMCT) luego de las 16 semanas y la cordocentesis después de las 20 semanas.
La BVC se realiza por vía transabdominal y consiste en la introducción de un trocar de 17-18 gauge, bajo visualización ecogrática, en el espesor de la placenta. Posteriormente, el trocar se conecta a una jeringa de 20 mL, con 5 mL de medio de transporte, para la obtención de la muestra a través de mantener una presión negativa al interior del sistema. La AMCT se realiza bajo visualización ecogrática con un trocar de 20 gauge, lejos de los anexos y el feto. Se extraen 15 a 20 mL para su análisis posterior. La cordocentesis se realiza bajo visión ecogrática de la vena umbilical, empleando un trocar de 20 gauge y extrayendo 1 mL en una jeringa de tuberculina bañada con heparina.
Todas las muestras obtenidas fueron enviadas al Servicio de Genética para su análisis directo y a través de cultivo celular. En general los resultados tienen una latencia de 7 días para los directos y 2 a 3 semanas para aquellos sometidos a cultivos celulares.
Se definió como pérdida reproductiva asociada al procedimiento a aquel aborto o rotura de membranas concomitante o que se produce en un tiempo no superior a 30 días después del procedimiento (14). Esta pérdida reproductiva debe obedecer a una causa ajena a alteraciones estructurales, cromosómicas o patologías del embarazo que requieran una interrupción de la gestación. Aborto y parto prematuro espontáneo fueron definidos como aquel que se produce bajo 24 y 37 semanas respectivamente. Restricción de crecimiento fetal se definió como la relación del peso y edad gestacional bajo el percentil 10 de la curva de Juez (15).
Finalmente, se realizó un análisis de la prevalencia de los procedimientos invasivos de acuerdo a la ecografía de cribado, ecografía 11+0-13+6 semanas y ecografía 22+0 – 24+6 semanas, o por indicación, y se determinaron las causas asociadas o que motivaron dichos procedimientos.
RESULTADOS
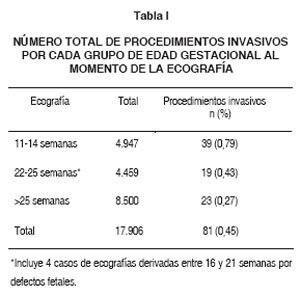
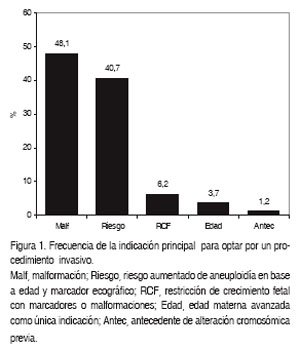
En el período estudiado, 17.906 pacientes acudieron a la Unidad de Medicina Fetal a realizarse una ecografía de cribado, rutina o por alguna alteración anatómica en el feto. Las pacientes que optaron por una ecografía de cribado de alteraciones cromosómicas en nuestra Unidad representan el 71% del total. Se efectuaron 81 procedimientos invasivos, incluyendo aquéllos realizados por ecografías de cribado o por indicación, lo que da una frecuencia global de 0,45% (1 de cada 222 pacientes) (Tabla I). La edad promedio de las pacientes sometidas a procedimientos invasivos fue de 32,9 ± 7,6 años (rango 15-46 años). Las indicaciones de los procedimientos invasivos fueron en general la presencia de malformaciones congénitas (48,1%), aumento del riesgo de aneuploidía, en el primer o segundo trimestre (40,7%), restricción de crecimiento fetal con sospecha de aneuploidía o asociado a malformaciones (6,2%). y por solicitud de la paciente por edad avanzada o antecedente de alteración cromosómica previa (4,9%) (Figura 1).
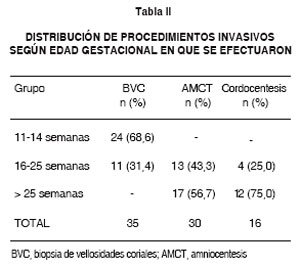
En cuanto a los tipos de procedimientos invasivos efectuados: las BVC fueron 35 (43,3%), las AMCT 30 (37,0%) y las cordocentesis 16 (19,7%). Los análisis genéticos derivaron en 35 cariotipos alterados, representando el 43,2% del total de procedimientos invasivos, siendo 29% de ellos trisomías 21. 46% trisomías 18 y 13, y 20% monosomías X.
Aunque el propósito de este análisis no es evaluar las pérdidas reproductivas asociadas a los procedimientos invasivos, debido al pequeño grupo de pacientes incorporados hasta la fecha, se observó solamente una pérdida reproductiva asociada a cordocentesis en un feto portador de displasia esquelética a las 29 semanas de gestación. Los restantes casos de nacimientos antes de los 30 días del procedimiento se deben a 3 embarazos de término con malformaciones (dos de ellas letales), 3 casos de preeclampsias y/o restricciones severas. 3 abortos en fetos con trisomía 21,18 y ríñones multiquísticos bilaterales que se produjeron alrededor de 3 semanas post procedimiento y dos partos prematuros espontáneos en fetos con malformaciones severas.
En el grupo total hubo 6 abortos espontáneos (7,4%). 29 partos prematuros espontáneos (38,7%), 16 restricciones de crecimiento fetal (21,3%), 16 mortinatos (21,3%) y 15 morti-neonatos (20,0%).
Las pacientes con la ecografía de cribado entre 11-14 semanas fueron 4.947, de las cuales 39 optaron por algún procedimiento invasivo (0,79%) (Tabla I). El desglose del tipo de procedimientos fue el siguiente: 30 BVC, realizadas esencialmente entre 11-14 semanas, 8 AMCT luego de las 16 semanas, y una cordocentesis. Las pacientes mayores de 35 años fueron 44,4%, con una TN > 3,5 mm (mayor del percentil 99) en el 52,7%, y se les calculó un riesgo combinado mayor de 1 en 100 al 30,6%. Por lo tanto, las principales causas de la solicitud de un procedimiento invasivo fue el aumento del riesgo de aneuploidía (66%) y la presencia de malformaciones fetales (15,4%). Los resultados cromosómicos fueron informados anormales en dieciocho pacientes (46,2%), siendo 6 trisomías 21,3 trisomías 18,5 síndromes de Turner, y tres trisomías 13. En los resultados obtenidos hubo solo un mosaicismo placentario para trisomía 8. Esta paciente optó a las 16 semanas por una AMCT, la cual fue informada como normal y, en el seguimiento y resultado perinatal posterior, no hubo manifestaciones de restricción del crecimiento u otro tipo de alteraciones estructurales.
Las pacientes que tuvieron una ecografía de cribado o diagnóstica entre 22-25 semanas, pero sin la ecografía entre 11-14 semanas, fueron 4.459. Se realizó un procedimiento invasivo en el curso de la gestación en 19 embarazadas (0,43%) (Tabla I), de las cuales 11 fueron AMCT, 6 cordocentesis y 2 BVC. En este grupo, el 25% tuvo más de 35 años y 53% de las indicaciones fue por malformaciones congénitas. Los resultados alterados fueron seis (31,6%), siendo 2 de ellos trisomías 21,2 trisomías 13, una trisomía 18 y una monosomía X.
Las pacientes que se realizaron una ecografía en otras edades gestacionales, no de cribado, y que acudieron ya sea por una derivación específica o solamente por un examen de rutina, fueron 8.500. De este grupo, 23 pacientes optaron por un procedimiento invasivo (0,27%) (Tabla I). Cuarenta por ciento de las mujeres sometidas a procedimientos invasivos fueron mayores de 35 años, siendo la principal indicación la presencia de malformaciones congénitas (87%). Los estudios cromosómicos alterados fueron 11 (47,8%), siendo 7 trisomías 18,2 trisomías 21 y 1 síndrome de Turner, entre otras.
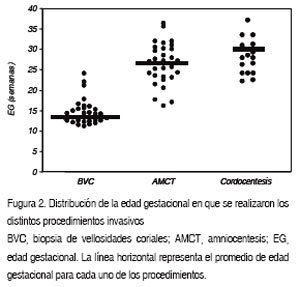
En relación a la distribución de los procedimientos invasivos en función de la edad gestacional, mostró que dos tercios de las BVC se efectuaron entre 11-14 semanas y las restantes, entre 16 y 25 semanas de gestación por razones como la rapidez del resultado, presencia de oligohidroamnios u otra contraindicación de otro procedimiento. Las AMCT se distribuyeron equitativamente entre los dos grupos de mayor edad gestacional. mientras que dos tercios de las cordocentesis se realizaron en el grupo con edad gestacional superior a 25 semanas (Figura 2 y Tabla II).
DISCUSIÓN
Este trabajo descriptivo en embarazadas chilenas que participaron en un sistema de cribado o fueron derivadas a nuestra Unidad por sospecha de aneuploidía, muestra una baja prevalence de procedimientos invasivos. Consecuentemente, las mujeres que optaron por un procedimiento invasivo, asumiendo los riesgos implícitos en ellos, fueron esencialmente aquéllas con elevados riesgos de aneuploidía en el cribado y/o que presentaban malformaciones congénitas altamente sospechosas de algún síndrome cromosómico. Lo anterior es expresado adecuadamente en que prácticamente a la mitad de las embarazadas sometidas a algún procedimiento invasivo se les informó un resultado alterado.
Los procedimientos invasivos en el diagnóstico prenatal se comenzaron a incorporar en la década de los 60 (16), y a partir de entonces ha existido una constante evaluación de los riesgos y beneficios, siendo necesario sopesar la posibilidad de llegar a un adecuado diagnóstico con el riesgo de una pérdida reproductiva. Actualmente, los procedimientos más frecuentemente utilizados son la AMCTy la BVC. Sin embargo, la AMCT no puede efectuarse antes de la semana 16 por los riesgos que conlleva, entre los cuales están la pérdida reproductiva y el pie bot (17), dejando, por lo tanto, a la BVC como la modalidad de elección en el primer trimestre. La BVC por su parte no puede realizarse antes de las 11 semanas debido a su asociación con una mayor frecuencia de malformaciones en las extremidades (18). Además, la BVC tiene una mayor incidencia de mosaicismo en los resultados de los cariotipos en comparación con la amniocentesis (19), situación que debe ser complementada con una AMCT a edades gestacionales superiores.
La prevalencia de procedimientos invasivos en nuestro estudio fue de 0,45%, cifra muy inferior a la reportada en países donde el aborto está legalizado, las cuales son superiores al 5%, dependiendo del tipo de cribado de aneuploidía utilizado (9,20,21).
Aunque el número de procedimientos invasivos es aún pequeño en nuestra Unidad, no observamos pérdida reproductiva asociada al procedimiento. En la literatura se menciona que la pérdida reproductiva asociada a los principales procedimientos invasivos, AMCT y BVC, es similar y está en el rango del 0,5% a 1% (9). Sin embargo, en el último tiempo han aparecido otras publicaciones que han demostrado menores incidencias de pérdida reproductiva y, además, han disminuido las diferencias del riesgo existente entre la AMCT y la BVC (22).
En la experiencia nacional, un grupo de Clínica Las Condes realizó un estudio descriptivo sobre la experiencia en 1000 BVC en 13 años (23). Ellos no señalan la prevalencia de este tipo de procedimiento en su población, pero se podría estimar que estaría alrededor del 5%. Las principales indicaciones fueron la edad materna avanzada (mayor de 35 años) y la TN aumentada. Se obtuvieron sólo los resultados perinatales del 86% de las pacientes, e informaron un 5,2% de pérdida reproductiva. Los autores señalan que el 80% de las pérdidas reproductivas presentaban alteraciones cromosómicas y/o malformaciones congénitas. Además, informaron que el 85% de los cariotipos fueron normales, siendo la principal alteración cromosómica el síndrome de Down (3,1%).
En nuestro estudio observamos que prácticamente la mitad de las pacientes que optaron por un procedimiento invasivo lo hicieron por la presencia de malformaciones congénitas, y que 40% lo hizo por un mayor riesgo de aneuploidía. Sin embargo, cuando el análisis se hace de acuerdo al momento del cribado y/o diagnóstico prenatal, la presencia de malformaciones congénitas predominó en dicha opción en el 53% de las pacientes a las 23 semanas y en el 87% cuando el diagnóstico se efectuó a una mayor edad gestacional. Por el contrario, al analizar en particular a las pacientes que tuvieron una ecografía entre 11-14 semanas, la principal motivación para realizarse un procedimiento invasivo, especialmente una BVC, fue el mayor riesgo de aneuploidía.
El 80% de las mujeres que acudieron a nuestra Unidad optaron por una BVC o AMCT. Las BVC se realizaron esencialmente entre 11-14 semanas, pero también un 30% en edades gestacionales superiores, especialmente frente a condiciones como oligohidroamnios o restricciones de crecimiento fetal donde es necesario un resultado con mayor premura para la toma de decisiones. Las AMCT, como lo manifiesta la literatura se realizaron siempre después de las 16 semanas (20), y las cordocentesis se reservaron en general para situaciones donde la rapidez de su análisis justificara el mayor riesgo asociado a este procedimiento (24).
La incorporación de un sistema de cribado de alteraciones cromosómicas, así como el diagnóstico de malformaciones congénitas lleva implícito la utilización de métodos invasivos para confirmar o complementar dichas sospechas diagnósticas. La utilización de estos métodos invasivos requiere un adecuado consejo, donde se respete la autonomía de las pacientes y se entregue una acabada información sobre los beneficios y desventajas de realizar esta etapa diagnóstica (12,13,25). Lo anterior es especialmente importante en países como el nuestro, donde la opción del aborto no es una alternativa y los beneficios se limitan solamente a una mayor información y, eventualmente, los resultados podrían constituir un aporte en el manejo obstétrico en caso de condiciones de alta letalidad como las trisomías 18 y 13.
CONCLUSIÓN
La baja prevalencia de procedimientos invasivos y la alta frecuencia de cariotipos alterados en esas muestras, refleja una adecuada consejería y aplicación de un sistema de cribado y diagnóstico prenatal.
BIBLIOGRAFÍA
- Nicolaides KH, Spencer K, Avgidou K, Faiola S, Falcon 0. Multicenter study of first-trimester screening for tri-somy 21 in 75 821 pregnancies: results and estimation of the potential impact of individual risk-orientated two-stage first-trimester screening. Ultrasound Obstet Gynecol 2005;25(3):221-6.
- Nicolaides KH. First-trimester screening for chromosomal abnormalities. Semin Perinatal 2005;29(4):190-4.
- Sonek JD, Cicero S, Neiger R, Nicolaides KH. Nasal bone assessment in prenatal screening for trisomy 21. Am J Obstet Gynecol 2006;195(5):1219-30.
- Cicero S, Avgidou K, Rembouskos G, Kagan KO, Nicolaides KH. Nasal bone in first-trimester screening for triso my 21. Am J Obstet Gynecol 2006;195(1):109-14.
- Falcon 0, Auer M, Gerovassili A, Spencer K, Nicolaides KH. Screening for trisomy 21 by fetal tricuspid regurgitaron, nuchal translucency and maternal serum free beta-hCG and PAPP-A at 11 + 0 to 13 + 6 weeks. Ultrasound Obstet Gynecol 2006;27(2):151-5.
- Matias A, Gomes C, Flack N, Montenegro N, Nicolaides KH. Screening for chromosomal abnormalities at 10-14 weeks: the role of ductusvenosus blood flow. Ultrasound Obstet Gynecol 1998;12(6):380-4.
- Benacerraf BR. The role of the second trimester genetic sonogram in screening for fetal Down syndrome. Semin Perinatal 2005;29(6):386-94.
- Cicero, S, Sacchini G, Rembouskos G, Nocolaides KH. Sonographic markers of fetal aneuploidy – A review. Placenta 2003;24:S88-S98.
- Rozenberg P, Bussieres L, Chevret S, Bernard JP, et al. Screening for Down syndrome using first-trimester combined screening followed by second-trimester ultrasound examination in an unselected population. Am J Obstet Gynecol 2006;195(5):1379-87.
- Tabor A, Philip J, Madsen M, Bang J, Obel EB, Norgaard-Pedersen B. Randomised controlled trial of genetic amniocentesis in 4606 low-risk women. Lancet 1986;1(8493):1287-93.
- Eddleman KA, Malone FD, Sullivan L, Dukes K, Ber-kowitz RL, Kharbutli Y, Porter TF, et al. Pregnancy loss rate after midtrimester amniocentesis. Obstet Gynecol 2006;108(5):1067-72.
- Clementi M, Di Gianantonio E, Ponchia R, Petrella M. Andrisani A, Tenconi R. Pregnancy outcome after genetic counselling for prenatal diagnosis of unexpected chromosomal anomaly. Eur J Obstet Gynecol Reprod Biol 2006;128(1-2)77-80.
- Alouini S, Moutel G, Venslauskaite G, Gaillard M, True JB, Herve C. Information for patients undergoing a prenatal diagnosis. Eur J Obstet Gynecol Reprod Biol. Doi:10.1016/j.ejogrb.2006.07.056
- Sundberg K, Bang J, Smidt-Jensen S, Broks B, Lunds-teen C, Parner J, et al. Randomised study of risk of fetal loss related to early amniocentesis vs chorionic villus sampling. Lancet 1997,350(9079):697-703.
- Juez G. Intrauterine growth curve for the appropriate diagnosis of intrauterine growth retardation. Rev Med Chil 1989,117(11):1311.
- Jacobson CB, Barter RH. Intrauterine diagnosis and management of genetic defects. Am J Obstet Gynecol 1967. 99(6): 796-807.
- An assessment of the hazards of amniocentesis. Report to the Medical Research Council by their Working Party on Amniocentesis. Br J Obstet Gynaecol 1978; 85 Suppl 2:1-41.
- Firth H, Boyd P, Chamberlain P, MacKenzie IZ, Lin-denbaum RH, Huson SM. Severe limb abnormalities after chorion villus sampling at 56-66 days gestation. Lancet 1991; 337(8744)762-3.
- Phillips OP, Tharapel AT, Lerner JL, Park VM, Wachtel SS, Shulman LP. Risk of fetal mosaicism when placental mosaicism is diagnosed by chorionic villus sampling. Am J Obstet Gynecol 1996;174(3):850-5.
- Evans Ml, Wapner RJ. Invasive prenatal diagnostic procedure 2005. Semin Perinatal 2005;29(4):215-8.
- Nagel HT, Knegt AC, Kloosterman MD, Wildschut HI, Leschot NJ, Vandenbussche FP. Invasive prenatal diagnosis in the Netherlands, 1991-2000: number of procedures, indications and abnormal results detected. Ned Tijdschr Geneeskd 2004;148(31):1538-43.
- Caughey AB, Hopkins LM, Norton ME. Chorionic villus sampling compared with amniocentesis and the difference in the rate of pregnancy loss. Obstet Gynecol 2006;108:612-6.
- Schnapp C, Dezerega V, Alcalde JL, Sepúlveda W, De la Jara C, Guiloff E, Bravo M. CVS: Cínica Las Condes experience with 1.000 cases. XVII FIGO World Congress of Gynecology and Obstetrics.
- Dugoff L, Hobbins JC. Invasive procedures to evaluate the fetus. Clin Obstet Gynecol 2002;45(4):1039-53.
- Nicolaides KH, Chevernak FA, Laurence B, Mc Cullough LB, Avgidou K, Papageorghiou A. Evidence-based obstetric ethics and informed decision-making by pregnant women about invasive diagnosis after first-trimester assessment of risk for trisomy 21. Am J Obstet Gynecol 2005;193(2):322-6.