2017
1
Autores:
Paula Celis M, Francisco Fuentes Q, Daniela Migueles R, Adriana Doren V.
Tipo de documento:
Trabajos OriginalesTRATAMIENTO MÉDICO DEL EMBARAZO ECTÓPICO NO COMPLICADO; EXPERIENCIA DEL HOSPITAL REGIONAL DE TALCA
Contenido del documento:
RESUMEN
El tratamiento médico del embarazo ectópico (EE) no complicado es una alternativa para el manejo de esta patología. Existen distintos criterios para su uso y las tasas de éxito publicadas son variadas.
Realizamos una revisión de 34 casos de pacientes con diagnóstico de EE no complicado en el Hospital Regional de Talca, reportándose una tasa de éxito con dosis única de metotrexato de 65%. Un 20,5% de las pacientes requirieron una dosis adicional de metotrexato. La tasa total de éxito con tratamiento médico alcanzó un 73.5%.
El manejo médico es una alternativa efectiva a la cirugía en pacientes bien seleccionadas. Se debe evaluar de manera local los criterios de inclusión para el tratamiento médico del EE no complicado.
PALABRAS CLAVE: Embarazo ectópico, tratamiento médico, metotrexato.
SUMMARY
Medical treatment of non complicated ectopic pregnancy is an alternative for the management of this pathology. There are different criteria for it’s use, and published success rates are heterogeneous.
We reviewed 34 cases of patients with diagnosis of no complicated ectopic pregnancy in Hospital Regional de Talca, and we reported a success rate of 65% with a single dose of methotrexate. 20,5% of patients needed an additional dose of medication. The global success rate of medical treatment was 73,5%.
No surgical management is an effective alternative for well-selected patients. The criteria for medical treatment of no complicated EE must be evaluated locally.
KEY WORDS: ectopic pregnancy, medical treatment, methotrexate
El embarazo ectópico (EE) consiste en la implantación de un óvulo fertilizado fuera de la cavidad endometrial y ocurre en aproximadamente el 2% de los embarazos (1-3). Esta condición es responsable del 6% de las muertes maternas del primer trimestre (3-4). En países desarrollados se ha producido una reducción de la mortalidad por esta patología gracias a los avances en el diagnóstico precoz, principalmente debido a la ecografía de alta resolución y la disponibilidad de curva de β-hCG (3-6).
La mayoría de los EE ocurren en la trompa de Falopio (98%), siendo otras posibles ubicaciones el cérvix, la cicatriz de histerotomía, el ovario y la cavidad abdominal (2-4).
Las tres alternativas existentes para el manejo del EE son la cirugía (salpingostomía o salpingectomía), el tratamiento médico y el manejo expectante (3, 4, 7, 8).
El tratamiento médico es una opción segura y eficaz en pacientes seleccionadas, y se basa en el uso de metotrexato intramuscular (im) (3-4, 9-12).
Existen diversos protocolos de tratamiento médico, que incluyen alternativas con dosis única de metotrexato o dosis múltiple de este medicamento. La dosis única de metotrexato no ha mostrado diferencias en tasas de éxito respecto a la dosis múltiple, pero sí se asocia a menor frecuencia de efectos adversos y una menor necesidad de controles (13-17).
MATERIALES Y MÉTODOS.
Se realizó un estudio retrospectivo a partir de la base de datos de las pacientes que utilizaron metotrexato por diagnóstico de EE no complicado ingresadas entre julio del año 2007 y junio del año 2015 en el Servicio de Obstetricia y Ginecología del Hospital Regional de Talca. Se analizó un total de 34 casos. Las variables estudiadas fueron edad, factores de riesgo (uso de DIU, cirugía abdominal previa, embarazo ectópico previo), edad gestacional al diagnóstico, nivel de subunidad beta de gonadotrofina coriónica humana (β-hCG) previo al manejo, tamaño de la masa anexial y seguimiento posterior (necesidad de dosis adicional de metorexato y necesidad de tratamiento quirúrgico). Para comparación de promedios se usó la Prueba T de Student con nivel de significación estadística del 5% (=0,05).
RESULTADOS.
Durante el período de estudio 34 pacientes con diagnóstico de EE no complicado fueron sometidas a tratamiento médico según protocolo local con metotrexato im en dosis única. La edad promedio al momento del diagnóstico fue 30.6 ± 5.2 años. El promedio de la dosis usada de metotrexato fue 77 mg (rango de 50 a 100 mg) administrado por vía im. La dosis fue calculada según norma local de 50 mg por m2.
En relación a los factores de riesgo: 10 mujeres (29.4%) tenían antecedente de embarazo ectópico previo, 15 (44.1%) de cirugía abdominal previa y 10 (30.3%) pacientes habían sido usuarias de DIU.
Al momento del diagnóstico el retraso menstrual fue de un mínimo de 2 a un máximo de 8 semanas, con un promedio de 5.5 semanas. El tamaño de la masa anexial presentó un rango de 9 a 77 mm, con un promedio de 25.0 ± 12.9mm. En ningún caso se detectó actividad cardíaca embrionaria. Los valores iniciales de β-hCG presentaron un rango de 49 a 5436 mUI/ ml, con un promedio de 1949.1 ± 1582.6mUI/ml.
De las 34 pacientes sometidos a tratamiento médico, 7 (20.5%) requirieron de una segunda dosis de metotrexato al no descender la β-hCG según lo esperado (15% entre el día 4 y 7). Siete (20.5%) pacientes requirieron manejo quirúrgico de urgencia dado complicación del EE, definido como abdomen agudo. El porcentaje de éxito para el tratamiento médico con dosis única de metotrexato fue del 65% y el porcentaje total de éxito (una o dos dosis) alcanzó un 73.5%.
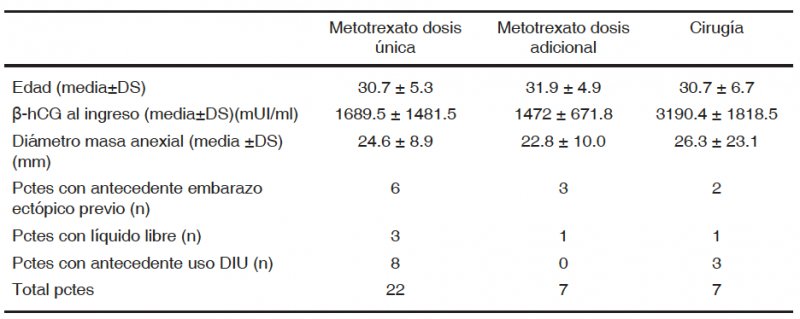
La tabla 1 muestra datos comparativos entre pacientes que tuvieron éxito con metotrexato dosis única, los que requirieron dosis adicional y quienes fueron sometidas a cirugía. La comparación de la β-hCG promedio al ingreso según la prueba t de Student entre metotrexato dosis única y cirugía muestra un valor p= 0,17, es decir no existen diferencias significativas. Tampoco hubo diferencias significativas al comparar β-hCG promedio al ingreso entre metotrexato dosis única y metotrexato dosis adicional.
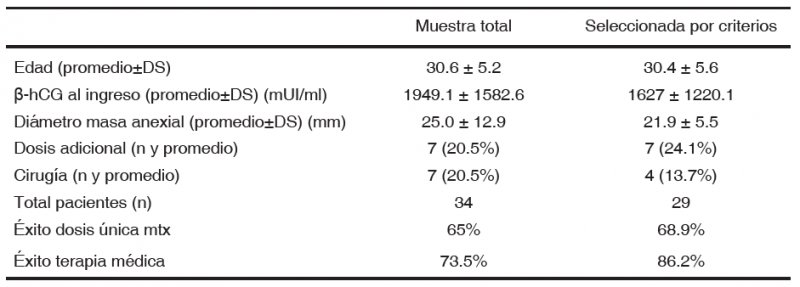
A eliminar de la muestra las pacientes que no cumplían con los criterios de selección para tratamiento médico publicados en guías recientes (3 pacientes con masa anexial mayor a 35 mm y 2 pacientes con β-hCG mayor a 5000 mUI/ml),se observó una diferencia significativa en el valor de β-hCG al ingreso entre la muestra total y la muestra seleccionada (p= 0,0003). En cambio no hubo diferencias significativas al comparar el diámetro promedio de la masa anexial de ambos grupos. La tabla 2 muestra la comparación entre la muestra original y la seleccionada por criterios de inclusión.
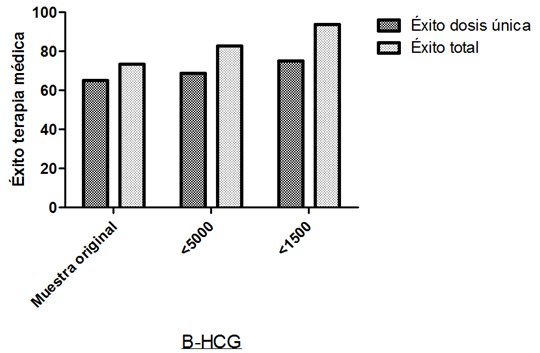
Al eliminar de la muestra las pacientes con β-hCG > 1500 mUI/ml se obtiene una tasa de éxito del 75% con dosis única y 93.75% con terapia médica (una o dos dosis). La Figura 1 muestra la comparación entre la tasa de éxito del tratamiento médico entre la muestra original, pacientes con β-hCG < 5000 mUI/ ml y pacientes con β-hCG < 1500 mUI/ml.
DISCUSIÓN
El embarazo ectópico ha pasado de ser un cuadro de riesgo vital a una condición que suele diagnosticarse y tratarse oportunamente. Esto gracias al mayor conocimiento de los factores de riesgo, el uso de la ultrasonografía, la medición de β-hCG y a las alternativas terapéuticas disponibles en la actualidad (3-6).
El 67.6% de nuestras pacientes presentaba algún factor de riesgo, siendo esto superior a lo mostrado en la literatura, donde en el 50% de las pacientes no es posible identificar factores predisponentes (3-6).
La tasa total de éxito con terapia médica en nuestro estudio alcanzó un 73.5%. Esto coincide con los datos publicados internacionalmente, en los que la efectividad del metotrexato fluctúa entre 63% y 96,7% (4,10-12). La heterogeneidad en el éxito de la terapia médica depende de una serie de factores, entre los que destacan los criterios de selección de pacientes. Éstos son los niveles de β-hCG previo al tratamiento, el tamaño de la masa anexial y la presencia de latidos cardiofetales (12-15).
En esta revisión el 20.5% de las pacientes necesitó una dosis adicional de metotrexato y ninguna paciente requirió una tercera dosis. En relación a esto se debe evaluar el cambio de protocolo de dosis única a protocolo de dos o más dosis, ya que según guías recientes estos esquemas tendrían un mayor éxito, pero asociándose a un aumento de efectos adversos (4, 13, 17, 18).
Las tasas de fertilidad futura reportadas en la literatura son similares entre tratamiento médico y quirúrgico (3, 4, 9, 10, 12, 15). Esta variable no fue estudiada en nuestro trabajo pues debemos tener mayor tiempo de seguimiento.
La terapia médica en nuestro centro se ha convertido en una alternativa segura y eficaz, pero se debe tener especial cuidado en la selección de las pacientes. Mientras menor valor de β-hCG de las pacientes seleccionadas para tratamiento médico, mejor será el porcentaje de éxito (93.75% en nuestro estudio con β-hCG < 1500). Se debe tener en consideración que estudios recientes muestran que con valores de β-hCG menor a 2000 mUI/ml no habría diferencia significativa entre terapia médica y manejo expectante (16,18).
En conclusión, se debe evaluar de manera local los criterios de selección para terapia médica con el objetivo de conseguir la mayor tasa de éxito con el menor riesgo para nuestras pacientes, considerando también el mejor protocolo para uso de metotrexato.
BIBLIOGRAFÍA
1. Talwar P, Sandeep K, Naredi N, et al. Systemic methotrexate: An effective alternative to surgery for management of unruptured ectopic pregnancy. Med J Armed Forces India 2012;69(2):130-3.
2. Cecchino GN, Araujo Junior E, Elito Junior J. Methotrexate for ectopic pregnancy: when and how. Arch Gynecol Obstet 2014;290(3):417-23.
3. Clinical practice guideline: The diagnosis and management of ectopic pregnancy. Institute of Obstetricians and Gynaecologists, Royal College of Physicians of Ireland 2014.
4. American College of Obstetricians and Gynecologists. Medical management of ectopic pregnancy. Obstet Gynecol 2008;111:1479–85.
5. Barash OH, Buchanan EM, Hillson C. Diagnosis and Management of Ectopic Pregnancy. Am Fam Physician. 2014;90(1):34-40.
6. Ayaz A, Emam S, Farooq MU. Clinical course of ectopic pregnancy: A single-center experience. J Hum Reprod Sci 2013;6(1):70-3.
7. Barnhart KT. Clinical practice. Ectopic pregnancy. N Engl J Med 2009;361(4):379-87.
8. Ectopic pregnancy and miscarriage: Diagnosis and initial management in early pregnancy of ectopic pregnancy and miscarriage. Royal College of Obstetrician and Gynaecologist 2012.
9. Bachman EA, Barnhart K. Medical management of ectopic pregnancy: a comparison of regimens. Clin Obstet Gynecol 2012;55(2):440-7.
10. Rana P, Kazmi I, Singh R, et al. Ectopic pregnancy: a review. Arch Gynecol Obstet 2013;288(4):747-57.
11. Erdem M, Erdem A, Arslan M, et al. Singledose methotrexate for the treatment of unruptured ectopic pregnancy. Arch Gynecol Obstet 2004;270(4):201-4.
12. Capmas P, Bouyer J, Fernandez H. Treatment of ectopic pregnancies in 2014: new answers to some old questions. Fertil Steril 2014;101(3):615-20.
13. Alleyassin A, Khademi A, Aghahosseini M, et al. Comparison of success rates in the medical management of ectopic pregnancy with single-dose and multiple-dose administration of methotrexate: a prospective, randomized clinical trial. Fertil Steril 2006;85(6):1661-6.
14. Helmy S, Bader Y, Pablik E, et al. Cut-off value of initial serum beta-hCG level predicting a successful MTX therapy in tubal ectopic pregnancy: a retrospective cohort study. Eur J Obstet Gynecol Reprod Biol 2014;179:175-80.
15. Demirdag, E., Guler, I., Abay, S. et al. Ir J Med Sci (2016). doi:10.1007/s11845-016-1419-5
16. Silva P, Araujo E, CecchinoG, Elito J, CamanoL. Effectiveness of expectant management versus methotrexate in tubal ectopic pregnancy: a double-blind randomized trial. Arch Gynecol Obstet 2015; 291:939–943.
17. Hossam O, Salah R, Abdullah A. Comparison of double- and single-dose methotrexate protocols for treatment of ectopic pregnancy. International Journal of Gynecology and Obstetrics 2012;116: 67–71.
18. National Institute for Clinical Excellence, NICE (2012). Ectopic pregnancy and miscarriage: diagnosis and initial management in early pregnancy of ectopic pregnancy and miscarriage. Clinical Guideline No. 154. Manchester: NICE.