2006
4
Autores:
Guillermo Borchert B.1, Paul Kusz R.2, Oscar Valencia L.3, Claudio Barría G.1, Hernán Aravena P.1, Raúl Muranda A.1, Alicia Inostroza F.a, Ximena Flores A.a
Instituciones:
1Servicio de Ginecología y Obstetricia, Hospital Regional de Copiapó, 2Hospital de Vallenar, 3Médico General de Zona en Chañaral.
aMatrona Hospital Regional de Copiapó.
Tipo de documento:
Trabajos OriginalesOperación cono mediante asa electroquirúrgica (LEEP) en el Hospital Regional de Copiapó. Análisis del período 1994-1999, con seguimiento por 5 años hasta 2004
Contenido del documento:
INTRODUCCIÓN
El cáncer de cuello uterino es la principal causa de muerte por tumores malignos en mujeres de 30 a 54 años en Chile. La tasa de mortalidad fue 8,4 por cien mil mujeres en 2003, con un total de 677 muertes. El tamizaje mediante la citología de Papanicolaou (PAP) y el oportuno tratamiento de la lesión preinvasora permite una curación cercana al 100%, constituyéndose en la intervención de mayor costo efectividad al prevenir el desarrollo de cáncer invasor (1) y permite mantener la fertilidad en mujeres en edad reproductiva.
La mortalidad de la Tercera Región de Atacama, ha presentado una disminución lenta, pero sostenida en el tiempo debido a la focalización de toma de PAP en el grupo de riesgo, y al aumento de la cobertura del PAP. Las pacientes son atendidas en la Unidad de Patología Cervical donde se ha alcanzado una relación carcinoma in situ (CIS)/cáncer invasor de 3 es a 1.
La técnica que se utiliza en el Servicio es el cono con asa Leep (AL) para tratar la mayoría de las lesiones preinvasoras, la cual se caracteriza por ser de aplicación simple, bien tolerada, ambulatoria y de bajo costo.
Esta comunicación presenta el análisis de los primeros 149 casos operados con AL en el Hospital Regional de Copiapó, con la técnica de 1, 2, 3 y 4 escisiones, desde exocérvix hacia endocérvix, para evaluar hasta que nivel existe lesión preinvasora de cuello, con el objetivo de erradicar toda la lesión y mejorar así el pronóstico de la paciente a 5 años.
MATERIAL Y MÉTODO
Las colposcopias y las operaciones de cono, fueron practicadas por operador único. El criterio para la indicación de cono fue: 1) lesión intraepitelial de alto grado (NIE III, NIE II con o sin compromiso de canal), 2) NIE I con compromiso endocervical y 3) disociación citocolpohistológica de alto grado.
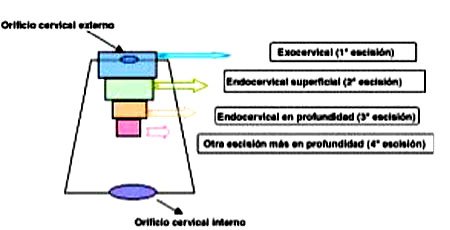
La necesidad del número de escisiones estuvo condicionada por los hallazgos del operador con respecto al tipo y extensión de la lesión al examen colposcopico preoperatorio. Se utilizó un equipo de asa radioquirúrgico Cooper Surgical Leep System 1.000® y las asas utilizadas fueron de 20 mm de ancho por 10 mm de alto y de 10 mm de ancho por 10 mm de alto. Las esferas de coagulación fueron de 5 milímetros. La escisión se realizó en modo Blend con selección de potencia a 48 watts. El seguimiento fue un trabajo compartido entre la matrona que realiza el PAP y el médico que realiza colposcopía, biopsia y curetaje, lo que simplificó el número de controles médicos. Para las escisiones de conización en profundidad se usó como nomenclatura el esquema que se presenta en la Figura 1.
RESULTADOS
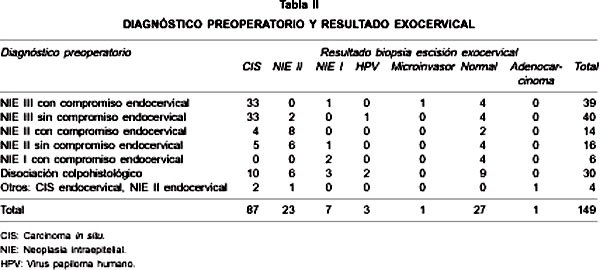
Del total de 149 pacientes a los que se les practicó escisión exocervical, a 138 se les practicó además escisión endocervical, sólo a 63 se les realizó adicionalmente escisión endocervical en profundidad y finalmente a 9 se les aplicó otra escisión más en profundidad (Tabla I). Al evaluar la escisión exocervical se encontró lesión positiva en 119 de 149 pacientes (79,8%) (Tabla II). El 75,2% de las indicaciones de cono fueron NIE de alto grado (113 de 149), el 20% fueron disociación colpocitohistológica (30 de 149) y el 4,02% fueron NIE I con compromiso de canal (6 de149), respectivamente.
Cuando el diagnostico previo al cono fue lesión de alto grado, el 84,9% presentó lesión de alto grado en la biopsia (96 de 113), incluido un adenocarcinoma y un cáncer microinvasor; el resto (15,1%) corresponde a 2 NIE I, 1 HPV y 14 biopsias normales (17 de 115). En los casos con disociación colpocitohistológica el 53,3% (16 de 30) presentó lesión de alto grado, y el 46,7% restante correspondió a 3 casos de NIE I, 2 casos de HPV y 9 casos sin hallazgo patológico. En los casos de NIE I con compromiso de canal no hubo lesión de alto grado (0 de 6) y sólo el 33% (2 de 6) presentó NIE I.
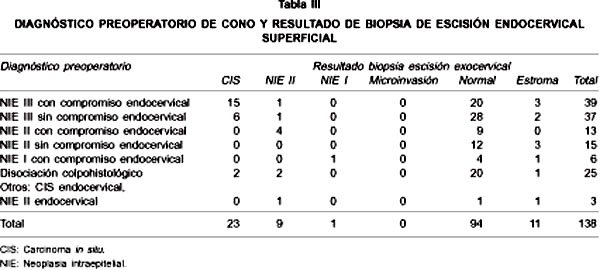
En la Tabla III vemos que de las 138 pacientes en que se practicó escisión endocervical superficial (2ª escisión), en 11 casos no se tuvo información del epitelio endocervical, al descartar estos casos tenemos que el 26% de las pacientes tuvo lesión positiva de canal (33 de 127). Sin embargo, al evaluar los pacientes según el diagnóstico por biopsia dirigida y legrado endocervical previo al cono observamos que en los casos de CIS con compromiso endocervical el 44% (16/36) presentaron lesión positiva de alto grado; CIS sin compromiso endocervical el 20% (7 de 35) presentaron lesión de alto grado; NIE II con compromiso endocervical el 31% (4 de13) presentaron lesión de alto grado; NIE II sin compromiso endocervical no presentaron lesión de alto grado (0 de 11); NIE I con compromiso endocervical el 16,6% (1 de 6) presentaron lesión de bajo grado; disociación citocolpohistológica, el 17% (4 de 24) presentaron lesión de alto grado; y en lesión de alto grado con compromiso endocervical exclusivo 50% (1 de 2) presentaron lesión de alto grado. Las pacientes con diagnostico previo al cono de lesión de alto grado con compromiso endocervical, fueron las que presentaron el mayor porcentaje de positividad en la escisión endocervical superficial.
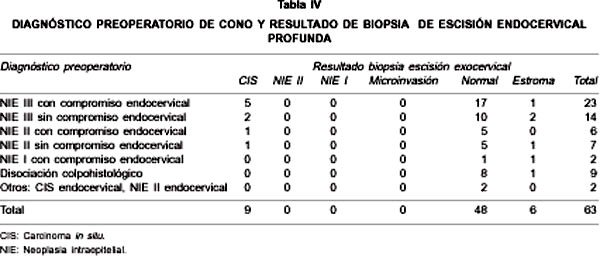
En la Tabla IV observamos que de las 63 pacientes a las que se le practicó la escisión endocervical profunda (3ª escisión) del cono, en 6 no se informó el epitelio endocervical y al descartar estos casos tenemos: el 16% de las pacientes tiene lesión positiva de canal (9 de 57) la cual fue de alto grado. Sin embargo, al evaluar las pacientes según el diagnóstico por biopsia dirigida y legrado endocervical previo al cono encontramos lo siguiente:
- CIS con compromiso endocervical 23% (5 de 22) presentaron lesión de alto grado.
- CIS sin compromiso endocervical 17% (2 de 12) presentaron lesión de alto grado.
- NIE II con compromiso endocervical 17% (1 de 6) presentaron lesión de alto grado.
- NIE II sin compromiso endocervical 17% (1 de 6) presentaron lesión de alto grado.
- Disociación colpocitohistológica y NIE I no se encontró lesión positiva.
Las lesiones con diagnóstico de CIS con compromiso endocervical, presentaron el mayor porcentaje de positividad en la escisión endocervical profunda del cono (23%).
De los 9 casos en que se practicó otra escisión más en profundidad (4ª escisión), en 2 no fue informado el epitelio endocervical; en los 7 restantes la biopsia fue informada normal.
En 101 casos se pudo estudiar la profundidad del cono dando los siguientes valores para las distintas escisiones (Tabla IV):
- Exocervical (1ª escisión) 6,95 mm.
- Endocervical superficial (2ª escisión) 5,67 mm.
- Endocervical profunda (3ª escisión) 5,78 mm.
- Otro corte más (4ª escisión) 8 mm.
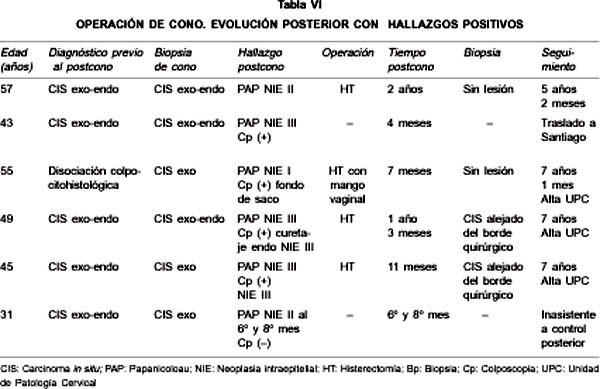
La evolución posterior de los pacientes se presenta en la Tabla VI. Al excluir pacientes con diagnóstico de HPV, se encontraron 6 casos positivos de un total de 149 pacientes (4%).
En el 68,4% (102 de 149 pacientes) se realizó un control o seguimiento de 37 o más meses y en 36,9%, o sea 55 de 149 pacientes, se realizó un control mayor a 55 meses (Figura 2).
DISCUSIÓN
La principal indicación de conización en nuestra casuística fue NIE de alto grado con 75,2% de los casos, siendo la principal indicación el CIS de cuello uterino en el 53 % de los casos, similar a lo presentado en otras publicaciones (2,3,4,5). En el 87 % de los casos con diagnóstico de CIS previo se comprueba lesión de alto grado (6).
En nuestra casuística las pacientes con diagnóstico colpocitohistológico previo al cono de NIE I con compromiso endocervical, sólo una presentó compromiso endocervical (NIE I), sin embargo, existe consenso que la NIE I con colposcopía insatisfactoria tendría indicación de cono (7); del mismo modo, el curetaje endocervical positivo y la discrepancia entre biopsia y citología (3). Al tomar la actitud de no tratar la NIE I (visión colposcópica satisfactoria) y seguirlas con tratamiento expectante por 2 años, hay que considerar que las que terminan el seguimiento son el 37 %, el 30% se transfiere a otros lugares y el 32,9% se pierde del seguimiento (8). Por este motivo en nuestro Servicio se práctica diatermo o criocoagulación a las lesiones de bajo grado (9).
Al analizar la totalidad de las pacientes a las cuales se les practicó la escisión endocervical superficial (2ª escisión), el 26% tenían lesión positiva, por lo tanto se recomienda practicar cono Leep con una escisión endocervical para disminuir la lesión residual de NIE (10). Sin embargo, cuando tuvo el diagnóstico preoperatorio citocolposcópico de CIS con compromiso endocervical, se encontró en la escisión endocervical superficial un 44% de lesión positiva de alto grado.
Al revisar los casos de las pacientes a las cuales se les practicó escisión endocervical en profundidad o distal (tercera escisión), se encontró que el 16% tiene lesión de alto grado. Sin embargo, al evaluarlas según diagnóstico citocolposcópico previo al cono, se obtuvo lesión de alto grado de canal en el 23% de los CIS con compromiso de canal.
En nuestra realidad se necesita practicar una tercera escisión para conseguir una adecuada profundidad del cono, que nos permita erradicar la lesión en los casos de pacientes con diagnóstico preoperatorio colpocitohistológico de lesiones de alto grado con compromiso endocervical (11). Otra alternativa, es efectuar en todos los casos señalados una escisión más profunda, empleando un electrodo de asa de 20 milímetros de altura que nos permita conseguir una profundidad de escisión de por lo menos 18 milímetros para el cono.
En suma, un buen screening de PAP no es suficiente para la prevención del cáncer invasor, además se requiere el tratamiento oportuno y adecuado de la lesión preinvasora de cuello (7). La persistencia de NIE fue de 16% en mujeres con compromiso de margen y de 4% en los casos sin compromiso de margen (7).
La importancia del estudio de canal se ve refrendada por los casos en que se encuentra lesión endocervical sin compromiso exocervical.
En general los procedimientos ablativos no abarcan más de 4 a 5 mm en profundidad, tampoco permiten el estudio histológico, por este motivo, existe un riesgo de no diagnosticar lesiones invasoras ocultas o subtratar lesiones de alto grado con compromiso de canal (8). La lesión residual es mucho mas frecuente en el cono con compromiso de margen endocervical positivo que en el compromiso de borde exocervical (3,11,12). Al analizar la cuarta escisión en la totalidad de los casos ésta fue informada normal, lo que demuestra lo inútil de esta escisión.
Al evaluar el promedio de profundidad de las distintas escisiones encontramos difícil para nosotros obtener en una sola escisión una buena profundidad de cono. En otras casuísticas se publican conos con profundidad de 5 a 8 milímetros (13,14). El promedio de la profundidad de cono con escisión exocervical más endocervical superficial y profunda fue de 18,4 milímetros.
Del total de las pacientes estudiadas, un 4% resultaron positivas para NIE en su evolución posterior a la práctica del cono. Se describe en la literatura variaciones de recurrencia-persistencia de CIS del 4 al 5% (2); del 5 al 10% (15) del 1 a 21% (7) e incluso más (64%) (4) lo que podría deberse a falta de profundidad de escisión al realizar el cono por lo que no se extrae la lesión en forma completa.
Con respecto al seguimiento de las pacientes el 64,5% continuó por 37 o más meses hasta completar 5 años. Otros autores recomiendan seguimiento cuidadoso por 10 años (8) y por último otros investigadores señalan que la recurrencia de la lesión podría presentarse muchos años después por lo que debiera ser indefinido el seguimiento (7,12).
AGRADECIMIENTOS: Por participación en la revisión del manuscrito al Dr. Eugenio Suárez P., Jefe de la Unidad de Oncología Ginecológica del Hospital San Borja Arriarán y del Programa Nacional de Prevención del Cáncer Cérvico Uterino.
BIBLIOGRAFÍA
- Programa Nacional Cáncer Cervicouterino. Guías Clínicas. MINSAL, 2005.
- Flowers LC, McCall MA. Diagnosis and management of cervical intraepithelial neoplasia. Obstet Gynecol Clin North 2001;28(4):667-84, viii.
- Jakus S, Edmonds P, Dunton C, King SA. Margin status and excision of cervical intraepithelial neoplasia: a review. Obstet Gynecol Surv 2000;55(8): 520-7.
- Brockmeyer AD, Wright JD, Gao F, Powell MA. Persistent and recurrent cervical dysplasia after loop electrosurgical excision procedure. Am J Obstet Gynecol 2005; 192(5):1379-81.
- Fan Q, Tay SK, Shen K. Loop electrosurgycal excision procedure: a valuable method for the treatment of cervical intraepitelial neoplasia. Zhonghua Fu Chan KE Za Zhi 2001;36(5):271-4.
- Baldauf JJ, Ritter J, Cuenin C, Dreyfs M, Elmokaddam Y, Walter P. Therapeutic results of conization with diathermy. Contracept Fertil Sex 1999; 27(2):140-6.
- Wright TC Jr, Cox JT, Massad LS, Carlson J, Twiggs LB, Wilkinson EJ; American Society for Colposcopy and Cervical Pathology. 2001 Consensus Guidelines for the management of women with cervical intraepithelial neoplasia. Am J Obstet Gynecol 2003;189(1): 295-304.
- Cox JT. Management of women with cervical cancer precursor lesions. Obstet Gynecol Clin North Am 2002;29(4):787-816.
- Di Roma E, Parlavecchio E, Vettraino G, Corosu R. CIN: multicentric study of therapeutic strategies. Minerva Ginecol 2001;53(6):379-2.
- Hillemanns P, Kimmig R, Dannecker C, Noorzai T, Diebold J, Thaler CJ, Hepp H. Leep versus cold knife conization for treatment of cervical intraepithelial neoplasias. Rev Zentralbl Gynakol 2000; 122(1):34-42.
- Gonzalez DI Jr, Zahn CM, Retzloff MG, Moore WF, Kost ER, Snyder RR. Recurrence of dysplasia after loop electrosurgical excision procedures with long-term follow-up. Am J Obstet Gynecol 2001;184(3): 135-21.
- Nazzal O, Reinero C, Abarzúa A, Liendo R, Palma C. Patología preinvasora del cérvix. Rev Chil Obstet Ginecol 2003;68(3):189-96.
- Amigó De Quesada M, Figueroa AJ, Cruz J, Salazar S, Quintero S. Conización con asa diatérmica. Resultado de 1011 casos. Departamento de Anatomía Patológica, Instituto Nacional de Oncología y Radiobiología de Cuba. V Congreso Virtual Hispanoamericano de Anatomía Patológica: Hallado en:
- Bretelle F, Cravello L, Yang L, Benmoura D, Roger V, Blanc B. Conization with positive margins: what strategy should be adopted? Ann Chir 2000;125(5): 444-9.
- Holtz D, Dunton Ch. Traditional management of invasive cervical cancer. Obstet Gynecol Clin North Am 2002;29(4):645-58.